Шкала HScore для оценки риска развития реактивного гемофагоцитарного синдрома. Применение в условиях пандемии COVID-19
Существует острая необходимость в эффективном лечении COVID-19. Результативность всей системы здравоохранения отдельного региона и страны в целом показательна в снижении летальных исходов в группе больных тяжелого течения. Нынешнее лечение COVID-19 является поддерживающим в борьбе с дыхательной недостаточностью различной степени выраженности. В подгруппе пациентов с тяжелой формой COVID-19 может наблюдаться синдром цитокинового шторма. Это гипервоспаление необходимо как можно раньше выявлять и лечить. Вторичный гемофагоцитарный лимфогистиоцитоз (Secondary haemophagocytic lymphohistiocytosis (sHLH)) — это малоизученный гипервоспалительный синдром, характеризующийся фульминантной и фатальной гиперцитокинемией с полиорганной недостаточностью. У взрослых людей sHLH чаще всего вызывается вирусными инфекциямии, возникает в 3·7-4·3% случаев сепсиса. Принципиальные черты sHLH включают непрерывные лихорадки, цитопении, и гиперферритинимия; поражение легких (включая ARDS) встречается примерно у 50% пациентов. Цитокиновый профиль при COVID-19, напоминает sHLH, характеризуется повышенным уровнем интерлейкина (IL)-2, IL-7, гранулоцитарного стимулирующего фактора, интерферона-γ, включающее протеин 10, моноцитарного хемоаттрактантного белка 1, макрофагального воспалительного белка 1-α и фактора некроза опухоли-α. Предиктором летальности из недавнего ретроспективного многоцентрового исследования в подтвержденных случаев COVID-19 в Ухане, Китай, считается повышенный уровень ферритина. Предполагается, что смертность может быть обусловлена вирусно- обусловленным гипервоспалением.
ОПРЕДЕЛЕНИЕ
Термин «гемофагоцитарный лимфогистиоцитоз» (ГЛГ) очерчивает круг врожденных и приобретенных заболеваний, в основе которых лежит нарушение регуляции иммунного ответа, приводящее к аномальной активации цитотоксических Т-лимфоцитов и макрофагов, их аккумуляции в пораженных органах и развитию системного воспалительного ответа. В клинике гемофагоцитарный лимфогистиоцитоз определяется как характерное сочетание клинических (лихорадка, спленомегалия) и лабораторных (панцигопения, коагулопатия, дислипидемия) проявлений, отражающих гиперактивацию иммунной системы и мультиорганное воспалительное повреждение. (ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ 2014г)
Нозологическая группа
D76.2 Гемофагоцитарный синдром, связанный с инфекцией
Диагностика гипервоспаления открывает перспективы использования иммуносупрессии в комплесной терапии COVID-19.
Степень риска реактивного гемофагоцитарного синдрома может быть оценена с помощью шкалы HScore, которая обладает 93% чувствительностью и 86 % достоверностью для HLH.
Диагностические возможности шкалы HScore доказаны Fardet L. и соавторами в статье: «Development and validation of the HScore, a score for the diagnosis of reactive hemophagocytic syndrome.» Arthritis Rheumatol 2014 Sep;66(9):2613-20. Авторы делают заключение: «Шкала HScore может быть использован для оценки риска развития реактивного гемофагоцитарного синдрома. Шкала находится в свободном доступе в интернете (http://saintantoine.aphp.fr/score/).
В статье представлена таблица:
Tаблица: Вероятность развития гемофагоцитарного синдрома по шкале Score
________________________________________
HScore Вероятность развития гемофагоцитарного синдрома
|
90 |
<1% |
|
100 |
1% |
|
110 |
3% |
|
120 |
5% |
|
130 |
9% |
|
140 |
16% |
|
150 |
25% |
|
160 |
40% |
|
170 |
54% |
|
180 |
70% |
|
190 |
80% |
|
200 |
88% |
|
210 |
93% |
|
220 |
96% |
|
230 |
98% |
|
240 |
99% |
|
250 |
>99% |
Общий вид онлайн калькулятора и подрубрики с вариантами ответом представлены на рисунках.
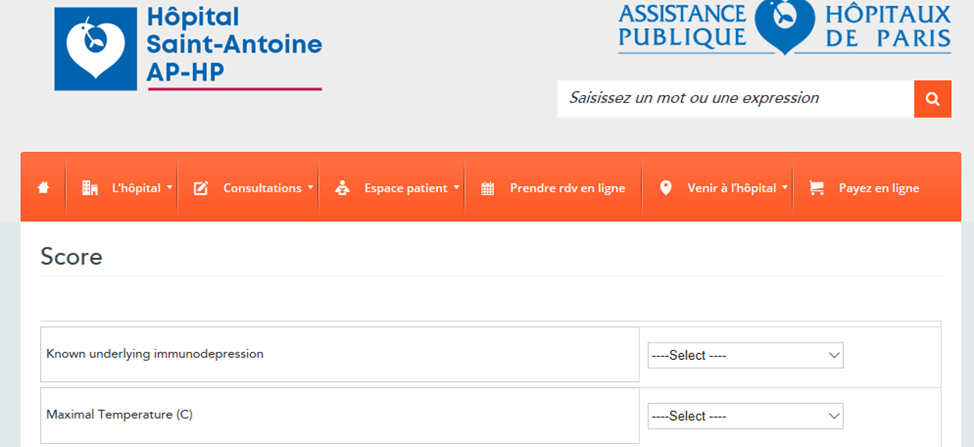
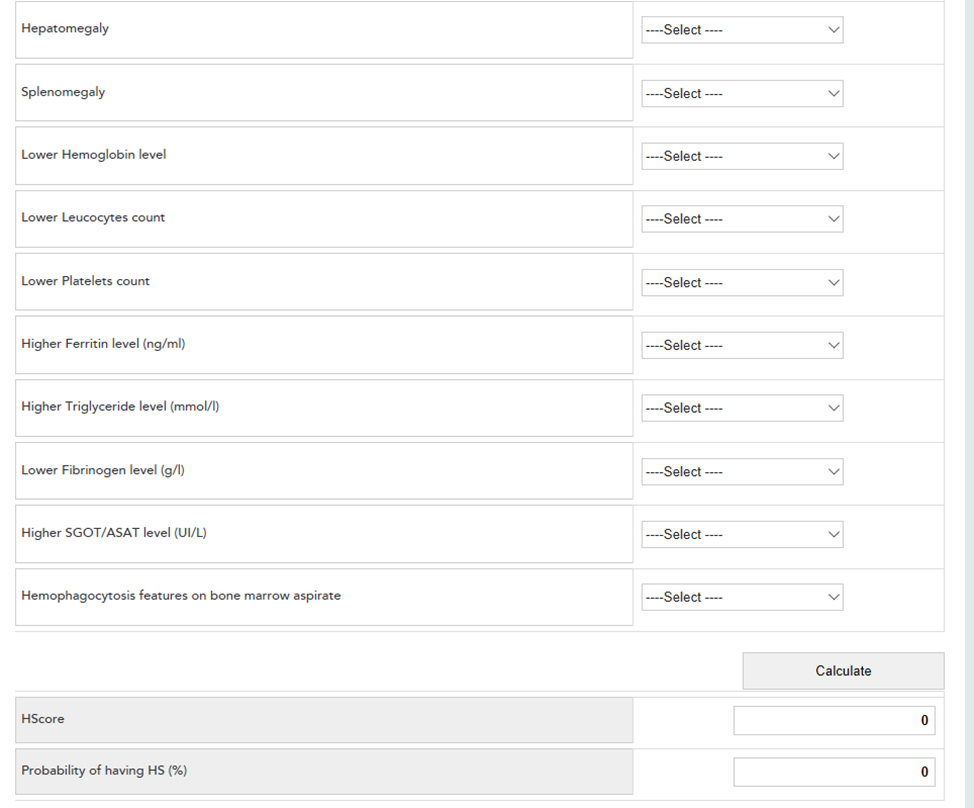













Клинические и лабораторные показатели шкалы HScore
Температура
<38·4°C
38·4-39·4°C
>39·4°C
Органомегалия
отсутствует
гепатомегалия
спленомегалия
количество цитопений*
гемоглобин
лейкоциты
тромбоциты
триглицериды (ммоль/л)
<1. 5 ммоль/л
1·5-4·0 ммоль / л
>4 * 0 ммоль / л
фибриноген (Г/Л)
>2 * 5 г / л
≤2·5 г / л
ферритин нг / мл
<2000 нг / мл
2000-6000 нг / мл
>6000 нг / мл
аспартатаминотрансфераза сыворотки
<30 МЕ / л
≥30 МЕ / л
Гемофагоцитоз при пункции костного мозга
Нет
Да
известная иммуносупрессия†
Нет
Да
Комментарии.
HScores можно рассчитать с помощью онлайн-калькулятора HScore.
Обратите внимание, что гемофагоцитоз костного мозга не является обязательным для диагностики HLH.
Цитопении определяется как концентрация гемоглобина 9 * 2 г/дл или менее (≤5·71 ммоль / л), количество лейкоцитов 5000 лейкоцитов на мм3 или менее, или количество тромбоцитов 110 000 тромбоцитов на мм3 или менее.
†ВИЧ-положительный или получающий длительную иммуносупрессивную терапию (т. е. глюкокортикоиды, циклоспорин, Азатиоприн).
Авторы статьи «Development and validation of the HScore, a score for the diagnosis of reactive hemophagocytic syndrome.»
Laurence Fardet MD PhD (1, 2), Lionel Galicier MD (3)°, Olivier Lambotte MD PhD (4,5)°, Christophe Marzac MD (6), Cedric Aumont MD (7), Doumit Chahwan MD (1), Paul Coppo MD PhD (2, 8)*, Gilles Hejblum PhD (9, 10, 11)*
Медицинские учреждения
1- AP–HP, Hôpital Saint Antoine, service de Médecine Interne, Paris, F-75012, France. 2- UPMC Univ Paris 06, Faculté de Médecine Pierre et Marie Curie, Paris, F-75012, France. 3- AP–HP, Hôpital Saint Louis, service d’Immunologie Clinique, Paris, F-75012, France. 4- AP–HP, Hôpital de Bicêtre, service de Médecine Interne, Le Kremlin Bicêtre, F-91405, France. 5- Université Paris-Sud 11, Faculté de Médecine Paris-Sud 11, Le Kremlin Bicêtre, F-91405, France. 6- AP–HP, Hôpital Saint Antoine, service d’Hématologie Biologique, Paris, F-75012, France. 7- AP–HP, Hôpital de Bicêtre, Service d’Hématologie Biologique, Le Kremlin Bicêtre, F-91405, France. 8- AP–HP, Hôpital Saint Antoine, service d’Hématologie, Paris, F-75012, France. 9- INSERM, UMR_S 1136, Institut Pierre Louis d’Epidémiologie et de Santé Publique, F-75013, Paris, France; 10- Sorbonne Universités, UPMC Univ Paris 06, UMR_S 1136, Institut Pierre Louis d’Epidémiologie et de Santé Publique, F-75013, Paris, France; 11- AP–HP, Hôpital Saint Antoine, Unité de Santé Publique, F-75012, Paris, France.


