к.м.н. Ханов А.Г., студентка РостГМУ Бровкина С.С.
К счастью можно прийти двумя путями. Первый путь — внешний. Приобретая лучшее жилище, лучшую одежду, более приятных друзей, мы можем в той или иной степени обрести счастье и удовлетворение. Второй путь — это путь духовного развития, и он позволяет достичь счастья внутреннего. Однако эти два подхода не равноценны. Но есть и 3-й путь, о котором мы расскажем.
Испытано на себе
Ревматологический диагноз мне поставили 6 лет назад. Хотя я почувствовал, что что-то не так, значительно раньше. За это время я освоил медицинскую терминологию и научился чувствовать тело. Например, по своему состоянию могу прикинуть, насколько высокая СОЭ будет в анализах. Я знаю, на что обращать внимание в самочувствии, длительно принимая препараты. А эта статья поможет Вам разобраться в хитросплетениях отношений человека, медикаментов и ревматологических проблем.
Мой день начинается ранним утром. При этом я стараюсь высыпаться. Хотя бы часов 7 спокойного сна. Периодически добиться этого бывает не просто. Болевой синдром иногда дает о себе знать. Но мой опыт показывает, что если высплюсь, то появляется ощущение, что даже воспалительный процесс отступает.
Я просыпаюсь и еще в постели начинаю гимнастику. Растираю ладони, стопы, все тело. Это здорово будит организм. И встаю я уже бодрым. Продолжаю зарядку стоя. Выполняю наклоны, приседания и обязательно растяжку. Сначала было ощущение, что я так и буду негнущимся дубом. Но гибкость стала постепенно появляться, а самочувствие улучшаться.
Каждое утро я завтракаю. Учитывая, прием нестероидных противовоспалительнх – это обязательная и, чего уж там, приятная утренняя рутина. Выпиваю стакан теплой воды, затем готовлю завтрак. Чаще всего это каша, гренки или яйца. Наша семья отказалась от колбас и сосисок. Честно, я по ним никогда и не скучал. Кофе с молоком или чай с печеньем завершают завтрак. Таблетка НПВС и я готов к трудовому дню.
Путь на работу занимает около 40 минут. Чаще всего я за рулем. Я очень ценю это время. Если еду один, то можно освободить мозг от забот и просто следить за дорогой. А если с кем-то, отлично пообщаться и обсудить семейные дела. Еще я пою. Домашние считают, что Паваротти из меня так себе, поэтому машина для меня сродни сцене в «Ла Скала», и уши родных не страдают.
Если получается так, что добираться приходится на общественном транспорте, в этом тоже свое удовольствие. Плеер, любимая музыка или даже фильм. Я успеваю проверить почту и соцсети, написать ответы на письма.
Я работаю в офисе. Поэтому практически все время провожу сидя за компьютером. Несколько раз в день я делаю небольшую разминку. Пример заразителен, поэтому довольно скоро ко мне присоединились остальные сотрудники из нашей комнаты.
Вечер я провожу с книгой или каким-нибудь сериалом. Частенько мы собираемся всей семьей у родителей. Устраиваем пикники в саду. Общаемся и делимся переживаниями. Семья меня поддерживает, и я это очень ценю.
М – значит медицина
Медицина была совсем чуждой для меня областью. Знал раньше, что цитрамон «от головы», и этим обходился. Однако столкнулся с проблемой несколько серьезнее.
По своему опыту скажу, что, прежде чем найти своего ревматолога, проходит немало времени. Я побывал у трех специалистов. Везде были разные диагнозы. А четвертый доктор вызвал доверие. Его лечение и сбило активность процесса. Наступила такая долгожданная ремиссия.
В самом начале лечения я столкнулся с дилеммой. Прописываемые препараты токсичны и имеют побочные эффекты и противопоказания на два листа. Учитывая подавленное состояние от самого диагноза и общее плохое самочувствие, не было желания пичкать себя чем-то таким. Порушится ведь то, что еще осталось. Но! Ревматолог попался, наверное, с даром убеждения. Он объяснил, что без таблеток процесс будет только прогрессировать. Ремиссия не вымысел, а вполне достижимое состояние. А все «побочки» можно и нужно периодически мониторить, сдавая анализы. И если вдруг что-то не так, то просто изменяют дозировки или препараты. Так что никто насильно и против моего организма не намеривается меня лечить.
Цель врача была достигнута – мы добились снижения активности и замедления прогрессирования заболевания. Хотя, честно говоря, пару раз появлялось желание бросить все это. Но родные и мой ревматолог поддерживали во мне боевой настрой.
Еще один факт, с которым пришлось примериться, это пожизненный прием лекарств. НПВС, базисные, препараты для прикрытия других органов… Столько таблеток, что голова кругом шла. Но все они нужны, чтобы жить полноценной жизнью. Водить машину, ходить на работу, гулять с детьми. Я посчитал, что не так уж и велика цена, просто дисциплинировать себя, не пропускать прием пилюль, и ты уже не выпадаешь из жизни.
Кто в ответе за наше здоровье? Врач? Родители? Ответственность в этом вопросе невозможно на кого-то переложить. Только сам человек способен лучше всего почувствовать, что именно не так, как он отзывается на медикаменты. Через какое-то время с начала терапии я начал замечать, например, что один НПВП действует дольше, и повторно его можно выпить позже, чем другие. А миорелаксанты можно пропить какое-то время, когда разболится спина, а потом прекратить прием, не нагружая организм лишними дозами и при этом успешно сняв болевой синдром. А побочные эффекты, например, гастрит, легко контролировать самостоятельно. «Овсянка, сэр!» – и через 3-4 дня мой желудок уже не имеет ничего против продолжения лечения.
Часто после того, как мне стало лучше, я хотел сказать, что у меня просто нет столько времени на лечение. Работа, семья, а тут опять очередная госпитализация. Как-то раз я не лег в стационар «прокапаться», чтобы сэкономить время. И прихватило снова. Тогда я на своем опыте понял, что раньше я мог сказать «мне некогда лечиться» только благодаря этому самому лечению.
Врач каждому должен объяснить перспективы лечения, возможные побочные эффекты. А уже только на совести пациента лежит решение, как строго придерживаться прописанного лечения, и контроль своего самочувствия.
Ниже в доступной форме приведены полезные материалы для ревматологических больных. Ознакомьтесь, чтобы повысить свою грамотность, более осознанно подходить к изменениям своего состояния и лечению.
Динамическое наблюдение за пациентами, длительно принимающими нестероидные противовоспалительные препараты. Контроль безопасности их использования
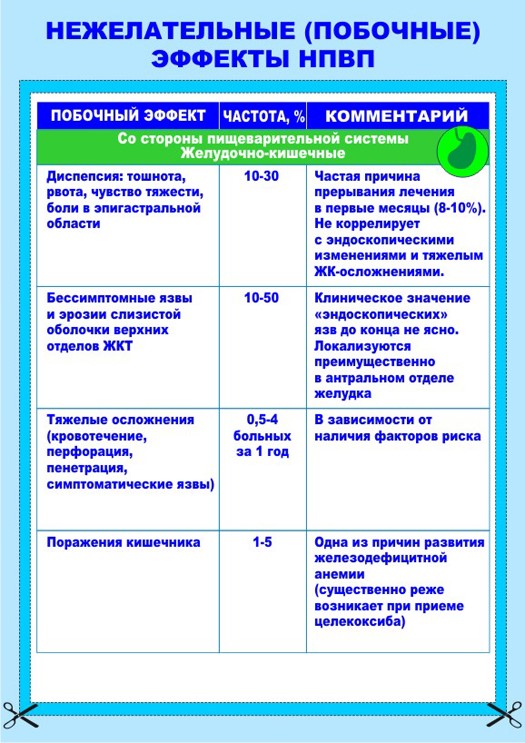
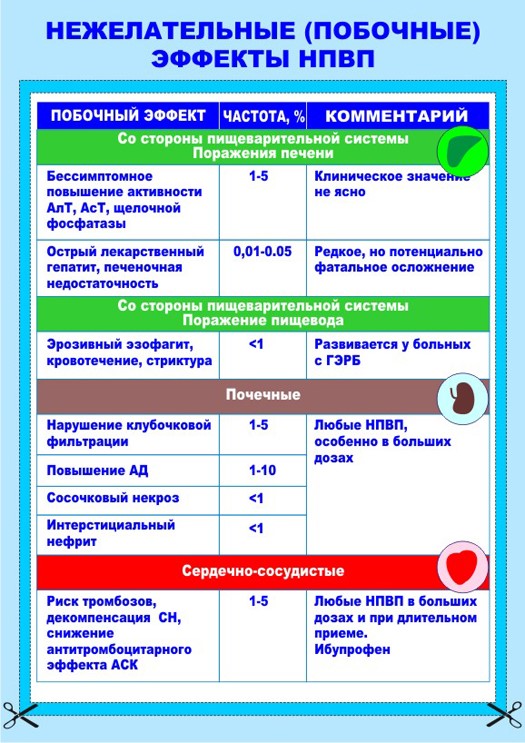
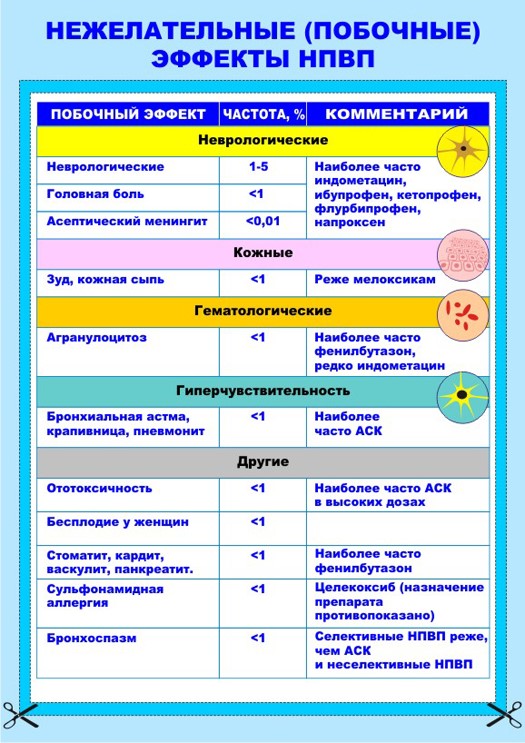
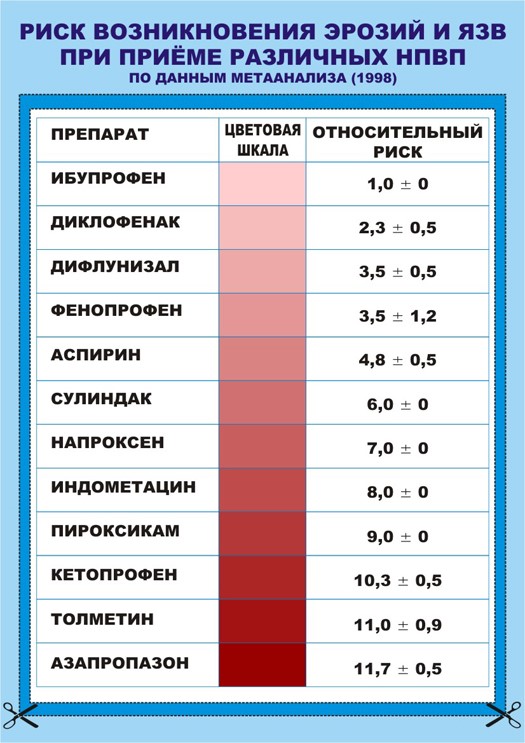
Больных необходимо предупреждать о возможных нежелательных разнообразных побочных эффектах НПВП (весь спектр осложнений представлен на цветных таблицах).
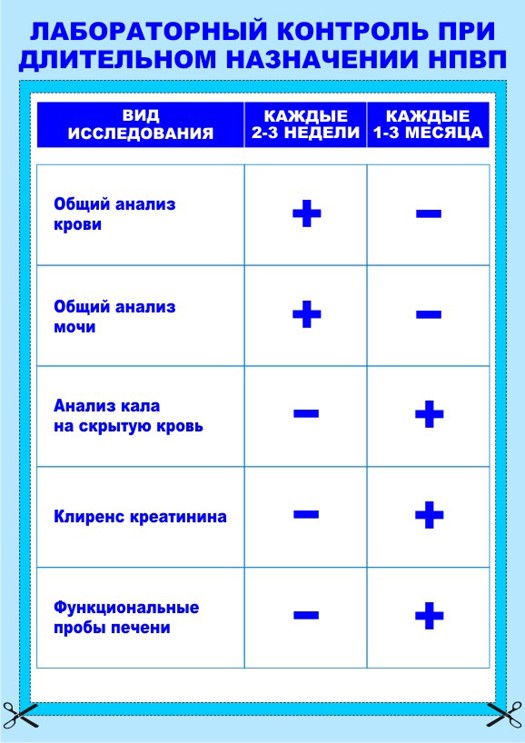
Желудочно-кишечный тракт. Поражение ЖКТ встречается наиболее часто.. В связи с чем, каждые 1–3 мес следует проводить анализ кала на скрытую кровь, для исключения кровотечения из различных отделов ЖКТ. При постоянном приеме НПВП, ГК следует проводить ФГДС 1 раз в 6 месяцев для исключения язвенного поражения желудка и 12-перстной кишки.
Показатели крови. Наряду с клиническим наблюдением следует один раз в 2–3 нед делать общий анализ крови. Особый контроль необходим при назначении производных пиразолона и пиразолидина.
Состояние почек. Необходимо следить за появлением отеков, измерять АД, особенно у больных с артериальной гипертензией. Общий анализ мочи – 1 раз в 3 нед. Каждые 1–3 мес необходимо определять уровень креатинина сыворотки и рассчитывать его клиренс.При возможности, до начала лечения и в процессе терапии , рассчитывать скорость клубочковой фильтрации (СКФ).
Биохимические показатели печени. При длительном применении НПВП необходимо активно выявлять наличие у больного клинических признаков поражения печени и каждые 1–3 мес следует определять активность трансаминаз и билирубина.
Сводная таблица лабораторного контроля при длительном назначении нестероидных противовоспалительных препаратов
| Вид исследования |
Каждые 2–3 нед |
Каждые 1–3 мес |
| Общий анализ крови |
+ |
– |
| Общий анализ мочи |
+ |
– |
| Анализ кала на скрытую кровь |
– |
+ |
| Клиренс креатинина |
– |
+ |
| Функциональные пробы печени |
– |
+ |
Динамическое наблюдение за пациентами длительно принимающие препараты для профилактики тромбообразования и лечения тромбозов
Гипокоагуляция – состояние, при котором кровь человека характеризуется сниженной способностью к свертыванию.
Гиперкоагуляция – повышенная свёртываемость крови.
Малый статус оценки свертывания
При помощи малого статуса свертывания можно определить каждое нарушение свертывания и проследить ее дальнейшее течение.
Малый статус свертывания включает:
- — подсчет тромбоцитов;
- — определение протромбинового времени (ПВ) по Квику;
- — определение активированного (парциального) тромбопластинового времени (АЧТВ, АПТВ).
Количество тромбоцитов
Снижение количества тромбоцитов в крови менее 130х109/л называется тромбоцитопенией, а увеличение выш400х109 /л – тромбоцитозом.
Опасность тромбоцитопении: склонность к внутрикожным кровоизлияниям (пурпура); кровоточивость десен; обильные
менструации у женщин; носовые кровотечения; желудочно-кишечные кровотечения; кровоизлияния во внутренние органы.
Причины тромбоцитопении
Снижение продукции тромбоцитов в костном мозге (вирусные инфекции, интоксикации, некоторые антибиотики, уремия, болезни печени, ионизирующее облучение, опухоли (лейкозы, апластическая анемия, метастазы рака в костный мозг).
Повышенная деструкция(разрушение) тромбоцитов (иммунная тромбоцитопеническая пурпура, при СКВ, хрон. гепатите, хрон. лимфолейкозе, вирусном паротите, ветряной оспе, некоторые лекарственные препараты, спленомегалия любого происхождения с явлениями гиперспленизма)
Повышенное потребление тромбоцитов (ДВС – синдром как осложнение многих заболеваний – сепсис, травмы, ожоги, тромбоэмболии, операции на сердце (протезирование клапанов, экстракорпоральное кровообращение))
Причины тромбоцитоза
Тромбоцитозы первичные – эссенциальная тромбоцитемия, эритремия, хрон. миелолейкоз и миелофиброз.
Тромбоцитозы вторичные – острый ревматизм, ревматоидный артрит, туберкулез, цирроз печени, язвенный колит, остеомиелит, амилоидоз, острое кровотечение, карцинома, лимфогранулематоз, лимфома, состояние после спленэктомии, острый гемолиз, после операции (в течение 2 нед).
Опасность тромбоцитоза: риск развития тромбозов (при 1000х10
9)
Протромбиновое время (ПВ)
Протромбиновое время по Квику отражает состояние внешнего и общего пути свертывания крови и изменяется когда уменьшается активность факторов VII, V, X, II или I. Тест Квика особенно чувствительно реагирует при этом на уменьшение активности факторов II, VII и X.
Нормальные величины ПВ для взрослых составляет 10,1-12,9 с
Трактование результатов
Увеличение ПВ говорит о наклонности к гипокоагуляции и зависит от многих причин:
– недостаточность одного или нескольких факторов протромбинового комплекса при наследственных коагулопатиях
– при амилоидозе в связи с дефицитом фактора Х
-заболевания печени (острые и хронические гепатиты, циррозах печени, механической желтухи)
-энтеропатии и кишечные дисбактериозы, ведущие к недостаточности витамина К
-лечение антикоагулянтами непрямого действия (антагонистами витамина К), когда нарушается конечный этап синтеза факторов протромбинового комплекса
-при остром диссеминированном внутрисосудистом свертывания крови (ДВС – синдроме) в результате увеличения потребления факторов протромбинового комплекса
-при хроническом панкреатите, раке поджелудочной железы и желчного пузыря
-афибриногенемии, гипофибриногенемии (снижение фибриногена в крови до 1г/л и ниже), а также избыточное содержание гепарина в крови
-острые и хронические лейкозы вследствие развития ДВС- синдрома
-повышение в крови антитромбина или антитромбопластина
-лекарственные препараты (ацетогексамид, анаболические стероиды, антибиотики, ацетилсалициловая кислот, слабительные средства, метотрексат, никотиновая кислота, хинидин, тиазидные диуретики, толбутамид)
Укорочение ПВ говорит о наклонности к гиперкоагуляции и может быть в начальных стадиях тромбоза глубоких вен нижних конечностей, при полицитемии, в последние месяцы беременности.
Показатель ПВ в клинической практике
Протромбиновое время (ПВ) используют для контроля при лечении антикоагулянтами непрямого действия. Одной из проблем при интерпретации результатов этого теста является стандартизация. Для этого используют несколько подходов при оценке изменения ПВ:
- Процентное содержание компонентов протромбинового комплекса (метод Квика) с построением калибровочного графика.
- Определяют протромбиновый индекс (ПТИ)
ПТИ= ПВ контрольной плазмы/ ПВ больного x100%
Значение протромбинового индекса выражается в процентах.
Норма от 95 до 105 %.
Трактование результатов
Снижение ПТИ говорит о плохой свертываемости (гипокоагуляции), то есть о склонности к кровотечениям.
Увеличение показателя свидетельствует о повышенной свертываемости (гиперкоагуляции) и склонности к образованию тромбов.
Для единообразия в оценке влияния антикоагулянтов на ПВ и назначении доз, ВОЗ установила
Международное нормализованное отношение (МНО, INR англ). МНО – это соотношение между протромбиновым временем конкретного человека и стандартным протромбиновым временем, возведенное в степень коэффициента МИЧ (ISI).
Для этого каждую серию тромбопластинов сравнивают со стандартизованным тромбопластином человека и придают препаратам Международный индекс чувствительности (МИЧ, ISI англ).
МНО рассчитывают по формуле.
МНО = ПО (протромбиновое отношение)
МИЧ, где
ПО = ПТВ пациента / ПТВ контрольной плазмы
МИЧ — международный индекс чувствительности тромбопластина (ISI – International Sensitivity Index), составляет 1-2. МИЧ – это активность тканевого фактора в данной партии реактива, его указывает производитель на каждой упаковке. Активность тканевого фактора может колебаться, поэтому сопоставить результаты анализа ПТВ из разных лабораторий сложно, а вот МНО нивелирует эту разницу.
Норма МНО 0,8-1,15.
Клиническая практика
МНО должно поддерживаться на уровне 2-3,0 (в некоторых случаях и выше в зависимости от характера заболевания) и одновременно предупреждать кровотечения.
Специальные тесты оценки свертывания
Время свертывания цельной венозной крови по Ли-Уайту.
Тест основан на измерении времени, необходимого для образования в пробирке сгустка крови.
Клиническая практика. Тест преимущественно отражает процесс протромбиназообразования по внутреннему пути активации системы гемостаза. Тест мало чувствителен к низким концентрациям гепарина. Антикоагулянтный эффект можно зарегистрировать при удлинении времени свертывания в 1,5-3 раза. Применяемая широко модификация теста, с взятием крови из пальца, отличается простотой, но плохой воспроизводимостью.
Время кровотечения по Дуке.
Норма. Референтные значения 2-4 мин. Определяется по
капиллярной крови.
Клиническая практика. Срининговый тест для одновременной оценки количества тромбоцитов, их свойства, свойства стенки сосудов, дефицит плазменных факторов свертывания.
Трактование результатов. Удлинение времени кровотечения при нормальном количестве тромбоцитов позволяет предположить нарушение их функции. При снижении количества тромбоцитов ниже 100х10
9/л время кровотечения линейно увеличивается в соотношении с числом тромбоцитов. Удлинение времени кровотечения отмечается при снижении плазменных факторов свертывания крови (VIII и IX), а также при нарушении резистентности стенки капилляров.
Укорочение времени кровотечения диагностического значения не имеет.
Время свертывания крови по Сухареву.
Методика
Кровь берут из пальца в чистый и сухой капилляр от аппарата Панченкова.
Норма. Начало от 30с до 3 мин, конец от 3 до 5 мин.
Клиническая практика. Является ориентировочным показателем состояния всего каскада свертываемости.
Трактование результатов. Укорочение ВС свидетельствует о необходимости профилактики гиперкоагуляции. Удлинение ВС возможно при повышении в крови концентрации антикоагулянтов, нарушении образования фибрина при заболевании печени.
Тромбиновое время (ТВ). Норма 11-17,8 с.
Клиническая практика. Для контроля за гепаринотерапией и фибринолитической терапией.
Диагностика гиперфибринолитический состояний
Диагностика афибриногенемии и дисфибриногенемии
Является косвенным показателем содержания фибриногена,
Трактование результатов.
Удлиняется при наследственных и приобретенных афибриногенимиях и гипофибриногенимиях (при тяжелых поражениях печени, фибринолизе, остром ДВС синдроме) и при парапротеинимиях.
Во время терапии гепарином или фибринолитиками оно должно увеличиться в 2-3 раза.
При проведении тромболитической терапии определение ТВ рекомендуется проводить каждые 4 часа.
Активированное частичное (парциальное) тромбопластиновое время (АЧТВ, АПТВ)
Клиническая практика. Чувствительный тест для оценки скорости протромбиназообразования по внутреннему пути.
Норма 24-35с.
Трактование результатов. Удлинение АЧТВ указывает на гипокоагуляцию. Укорочение АЧТВ свидетельствует о приобладании гиперкоагяции.
Для контроля за антикоагулянтной терапией в стационаре необходимо определять АЧТВ 2 раза в сутки и поддерживать показатель АЧТВ в 2-3 раза выше нормы.
Фибриноген.
ФакторI- белок, синтезируемый в основном в печени. В крови находится в растворенном состоянии, но под воздействием тромбина и фактора ХIII, а может превращаться в нерастворимый фибрин.
Норма. Концентрация фибриногена г/л 2-4.
Клиническая практика. Повышение фибриногена отмечается при гиперкоагуляции (различные стадии тромбоза, инфаркте миокарда, в последние месяцы беременности, после родов, после хирургических операций), воспалительных заболеваниях(пневмония), неопластических процессах (рак легкого). Снижение при афибриногенимии и гипофибриногенимии(наследственного характера) и ДВС синдроме, при тяжелых поражениях печени, как острых так и хронических(гепатиты, циррозы).
Концентрацию фибриногена можно использовать для контроля за уровнем воспалительного процесса.
В «норме» он повышен у курильщиков табака, больных сахарным диабетом. У жен уровень фибриногена выше чем у муж, и с возрастом заметно увеличивается. С повышенным уровнем фибриногена увеличивается риск сердечнососудистых заболеваний.
Тест агрегация тромбоцитов (Аггристин-тест)
Позволяет оценить функцию тромбоцитов. Используется для диагностики заболеваний свертывающей системы крови, подборе лечения противосвертывающими препаратами, контроле над их эффективностью, подборе оптимальной дозировки и диагностики повышенной кровоточивости.
Тромбоциты в системе гемостаза. Агрегация тромбоцитов
Тромбоциты – главные клеточные участники тромбообразования. При повреждении сосудов происходит адгезия (прилипание) тромбоцитов к поврежденной поверхности (под действием фактора Виллебранда из разрушенных клеток). Под действием других биологически активных веществ тромбоциты приклеиваются к друг другу. Совокупность данных превращений называется агрегацией. Образовавшийся тромбоцитарный тромб останавливает кровотечение в сосудах малого размера. При повреждении сосудов большего диаметра включается механизм коагуляционного каскада.
Активирование тромбоцитов лежит в основе как нормального гемостаза, так и патологического образования тромбов и диссеминированного внутрисосудистого свертывания. Постоянное избыточное активирование тромбоцитов — один из существенных этапов атерогенеза и сосудистых поражений. Вместе с тем из-за нарушения активации тромбоцитов, замедления или прекращения адгезии и агрегации, усиления дезагрегации возникают тяжелые геморрагии. Активация тромбоцитов связывается с приобретением пластинками способности к полноценным адгезии и агрегации. Агрегация тромбоцитов может быть обратимой и необратимой.
Физические основы и методы оценки агрегации тромбоцитов
Исследование скорости и степени уменьшения оптической плотности (увеличения светопропускающей способности) тромбоцитарной плазмы.
Диагностический тест оценивает как спонтанную реакцию слипания (агрегации) тромбоцитов так и индуцированную агрегацию с использованием специальных индукторов агрегации Образование агрегатов тромбоцитов можно оценивать визуально или с помощью микроскопа. Анализ выполняют с помощью точного прибора – агрегометра, который записывает показания в непрерывном режиме и отображает их в форме кривой линии (агрегатограммы). Способности тромбоцитов определяют по индуцированной агрегации. В качестве вещества-индуктора используются средства, не чуждые организму по химическому составу, способные вызвать тромбообразование. В качестве индукторов применяются составляющие сосудистой стенки: аденозиндифосфат (АДФ), ристоцетин (ристомицин), коллаген, серотонин, арахидоновую кислоту, адреналин.
Клиническое значение
Тромбоциты – это клетки крови, которые ответственны за свертывание. Состояния, связанные со снижением агрегации (слипания) тромбоцитов, включают наследственные и приобретенные нарушения функции клеток. Анализ на агрегацию тромбоцитов проводят для выявления и диагностики дисфункции тромбоцитов у пациентов с чрезмерными кровотечениями. Этот тест проводят в комплексе с другими исследованиями свертываемости крови. Наиболее распространенным наследственным заболеванием, которое характеризуется дисфункцией тромбоцитов, является болезнь фон Виллебранда. Анализ на агрегацию тромбоцитов показан также при невынашивании беременности, бесплодии, неудачных попытках ЭКО.
Кроме того, оценка агрегации тромбоцитов полезна при терапии антиагрегантными препаратами. Низкие дозы аспирина назначают для профилактики тромбообразования пациентам, страдающим атеросклерозом и заболеваниями сердечно-сосудистой системы. Анализ на агрегацию тромбоцитов позволяет прогнозировать реакцию организма на антиагрегантные препараты. На агрегацию тромбоцитов могут повлиять некоторые другие лекарственные препараты, в том числе антибиотики, антигистаминные средства, клопидогрель, дипиридамол, нестероидные противовоспалительные препараты, теофиллин, тиклопидин, трициклические антидепрессанты.
Автоматизированное исследование агрегации тромбоцитов (с применением агрегометра)
Параметры агрегации определяются по кривой светопропускания.
После калибровки прибор автоматически вычисляет проценты светопропускания, причем начальное светопропускание обогащенной тромбоцитами плазмы (ОТП) принимается за 0%, а светопропускание бедной тромбоцитами плазмы (БТП) принимается за 100%.
Определение параметров агрегации
Степень агрегации определяется как максимальное значение среднего размера агрегатов после добавления индуктора, и измеряется в относительных единицах.
Скорость агрегации определяется как максимальный наклон кривой среднего размера, и измеряется в относительных единицах в минуту.
В целом при анализе агрегатограмм обращают внимание на общий характер агрегации (одноволновая, двухволновая; полная, неполная обратимая, необратимая), разницу между светопропускающей способностью плазмы до начала агрегации и после достижения максимальной агрегации (характеризует степень агрегации), а также увеличение светопропускающей способности плазмы за первую минуту агрегации или угол наклона кривой на этапе бурной агрегации (характеризует степень агрегации). При применении в качестве индуктора коллагена учитывается также длительность латентного периода и его действия (время от момента добавления раствора коллагена к исследуемому образцу до начала агрегации).
Правила подготовки к взятию анализа
Цель: исключить вещества, влияющие на результат.
- За неделю до сдачи крови должны быть отменены все лекарственные препараты аспиринового ряда, Дипиридамол, Индометацин, Сульфапиридазин, антидепрессанты. Применение этих препаратов ингибирует (подавляет) тромбообразование.
*
Если нельзя прекратить прием, то следует проинформировать лаборанта.
- Минимум 12 часов нельзя есть, особенно влияет на результаты съеденная жирная пища.
- Пациент должен быть максимально спокоен, не выполнять физической работы.
- За сутки исключить из пищи кофе, алкоголь, чеснок, не курить.
- Анализ не проводится, если имеется активный воспалительный процесс.
Расшифровка результатов
Снижение агрегации тромбоцитов может быть вызвано:
- успешным применением антиагрегантной терапии;
- группой заболеваний, называемых тромбоцитопатиями.
Тромбоцитопатии (trombocytopathia тромбоцит + греч. pathos страдание, болезнь) – общее название геморрагических диатезов, обусловленных качественной неполноценностью тромбоцитов.
Тромбоцитопатиям (в отличие от тромбоцитопений) свойственны стабильные, длительно сохраняющиеся функциональные, биохимические и морфологические изменения в тромбоцитах. Они наблюдаются даже при нормальном количестве тромбоцитов и не исчезают при устранении тромбоцитопении (если таковая имелась).
Тромбоцитопатии подразделяют на первичные (наследственные и врождённые) и вторичные (приобретённые).
- Первичные тромбоцитопатии. Развиваются при генных дефектах. Примеры: болезнь фон Виллебранда, тромбастения Глянцманна, недостаточность тромбоксан A синтетазы.
- Вторичные тромбоцитопатии. Развиваются при воздействии химических и биологических факторов.
Вторичные тромбоцитопатии
Симптоматические (вторичные) тромбоцитопатии формируются при хроническом лейкозе, миеломной болезни, пернициозной анемии. Такое состояние характерно для конечной стадии почечной недостаточности (уремии), снижения функции щитовидной железы.
С тромбоцитопатиями встречаются хирурги при повышенной кровоточивости во время оперативных вмешательств.
Повышение агрегации тромбоцитов наблюдается при:
- распространенном атеросклерозе сосудов;
- гипертонической болезни;
- инфаркте внутренних органов;
- тромбозе артерий брюшной полости;
- инсульте;
- сахарном диабете.
Изменение агрегации при беременности
Агрегация тромбоцитов при беременности может отклоняться от нормальных показателей.
Снижена агрегация за счет недостаточной продукции тромбоцитов или нарушения их качественного состава. Это проявляется кровоточивостью, наличием кровоподтеков. В родах возможно массивное кровотечение.
Агрегация повышена чаще всего во время токсикоза в связи с потерей жидкости из-за рвоты и поносов. Рост концентрации крови приводит к повышенному тромбообразованию. Это может привести к выкидышу на ранних сроках. Умеренная гиперагрегация считается обычной при беременности, она связана с развитием плацентарного кровообращения.
Тест спонтанной агрегация тромбоцитов в акушерстве
В акушерстве принято считать нормой 30-60% для любых индукторов. Анализ на агрегацию тромбоцитов врачи – акушеры назначают:
- при невынашивании беременности;
- лечении бесплодия;
- перед и во время приема контрацептивных средств;
- перед плановой беременностью

 Коагулограмма (гемостазиограмма) –
Коагулограмма (гемостазиограмма) – набор тестов для определения различных показателей работы свертывающей системы крови.
Показания для назначения
коагулограммы
- Контроль свертывания крови при продолжительном лечении непрямыми антикоагулянтами
- Исследование функций печени – оценка синтеза в печени факторов протромбинового комплекса;
- Патология свертывания крови;
- Предоперационное обследование;
- Обследование при беременности;
- Сердечнососудистая патология;
- Воспалительные процессы
Каждый показатель коагулограммы отражает протекание первого, второго или третьего этапа свертываемости крови. На первом этапе происходит спазмирование кровеносного сосуда, что уменьшает объем кровопотери. На втором этапе происходит “склеивание” (агрегация) тромбоцитов крови между собой и формирование рыхлого и большого сгустка, который залепляет отверстие в кровеносном сосуде. На третьем этапе происходит образование сетки из нитей плотного белка фибрина, которые покрывают рыхлую массу из слипшихся тромбоцитов и плотно фиксируют ее к краям дефекта на стенке сосуда. Затем масса слипшихся тромбоцитов уплотняется и заполняет собой ячейки между волокнами фибрина. Образуется цельный эластичный и очень прочный тромб. Он может полностью или частично закрывать просвет кровеносного сосуда. На этом свертывание крови заканчивается.
- Показатели первого этапа свертывания крови (образование протромбиназы):
- Время свертывания крови по Ли-Уайту;
- Индекс контактной активации;
- Время рекальцификации плазмы (ВРП);
- Активированное время рекальцификации (АВР);
- Активированное частичное тромбопластиновое время (АЧТВ, АПТВ, АРТТ);
- Потребление протромбина;
- Активность фактора VIII;
- Активность фактора IX;
- Активность фактора X;
- Активность фактора XI;
- Активность фактора XII.
- Показатели второго этапа свертывания крови (образование тромбина):
- Протромбиновое время;
- Международное нормализованное отношение – МНО;
- Протромбин в % по Дьюку;
- Протромбиновый индекс (ПТИ);
- Активность фактора II;
- Активность фактора V;
- Активность фактора VII.
- Показатели третьего этапа свертывания крови (образование фибрина):
- Тромбиновое время;
- Концентрация фибриногена;
- Концентрация растворимых фибрин-мономерных комплексов.
Противосвертывающая система обеспечивает поддержание крови в жидком состоянии и оказывает противоположное свертывающей системе действие.
В норме данные системы находятся в динамическом равновесии.
Показатели фибринолитической системы крови
- Волчаночный антикоагулянт;
- D-димеры;
- Протеин С;
- Протеин S;
- Антитромбин III.
Коагулограмма может быть расширенная и скрининговая (стандартная).
В стандартную коагулограмму входят следующие показатели:
- Протромбиновое время (Протромбин в % по Квику или протромбиновый индекс);
- Тромбиновое время
- Международное нормализованное отношение (МНО);
- Фибриноген;
- Активированное частичное тромбопластиновое время (АЧТВ);
- Тромбиновое время (ТВ).
Комментарий. Протромбиновое время (ПВ) показывает, с какой скоростью фермент протромбин переходит в свою активную форму (тромбин). Тромбин способствует образованию кровяного сгустка, который закрывает дефект сосуда и останавливает, таким образом, кровотечение. Увеличение протромбинового времени в сравнении с нормой может свидетельствовать о гиповитаминозе К, а также дефиците факторов свертывания крови (не исключены заболевания печени).
Тромбиновое время отражает скорость перехода фибриногена (растворимого белка крови) в нерастворимый фибрин под влиянием тромбина. Фибрин выпадает в осадок в виде нитей, участвуя таким образом в конечной стадии образования кровяного сгустка. Увеличение данного времени может говорить о дефиците фибриногена, наличия в крови лекарственных препаратов: ингибиторов тромбина и фибриногена, а также гепарина. ПВ может выражаться двумя вариантами – в виде количества протромбина в % по Дьюку или в форме протромбинового индекса (ПТИ). Протромбин в % по Дьюку является международным вариантом обозначения активности протромбинового комплекса, а ПТИ – принятым в странах бывшего СССР. ПТИ и % по Дьюку отражают одно и то же, поэтому являются двумя вариантами обозначения одного параметра. Каким именно образом отражается протромбиновый комплекс, зависит от лаборатории, сотрудники которой могут высчитывать и % по Дьюку, и ПТИ.
В расширенную коагулограмму входят следующие показатели:
- Протромбиновое время (Протромбин в % по Квику или протромбиновый индекс);
- Международное нормализованное отношение (МНО);
- Фибриноген;
- Активированное частичное тромбопластиновое время (АЧТВ);
- Тромбиновое время (ТВ);
- Антитромбин III;
- D-димер.
Комментарий. Чем больше тестов входит в коагулограмму, тем более дорогостоящей она становится. Ряд показателей необходим узким специалистам (гематологи, трансфузиологи, гемостезиологи) в сложных клинических случаях или проведения высокотехнологического лечения. Для повседневной клинической практики достаточно стандартной коагулограммы.
Факторы риска развития венозного тромбоза и ТЭЛА
| Частые |
Редкие |
| Хирургические и нехирургические травмы, включая переломы костей и ожогиОртопедические операцииВозраст старше 60 летЗлокачественные опухоли
Иммобилизация конечностей (постельный режим, инсульт, длительное путешествие и т.д.)
Хроническая сердечная недостаточность
Тромбоз глубоких вен нижних конечностей или ТЭЛА в анамнезе
Варикозное расширение вен нижних конечностей
Беременность, особенно во время родов и после кесарева сечения
Эстрогенотерапия
Гормональные противозачаточные средства (контрацептивы)
Массивное ожирение |
Приобретенные Системная красная волчанкаВоспалительные заболевания кишечника (неспецифический язвенный колит, болезнь Крона)Нефротический синдром
Персистирующий тромбоцитоз
Полицитемия (эритремия)
Пароксизмальная ночная гемоглобинурия
Наследственные
Гомоцистинурия
Дефицит антитромбина III
Дефицит протеина С
Дефицит протеина S
Дисфибриногенимия |





 Коагулограмма (гемостазиограмма) – набор тестов для определения различных показателей работы свертывающей системы крови.
Показания для назначения коагулограммы
Коагулограмма (гемостазиограмма) – набор тестов для определения различных показателей работы свертывающей системы крови.
Показания для назначения коагулограммы





 Коагулограмма (гемостазиограмма) – набор тестов для определения различных показателей работы свертывающей системы крови.
Показания для назначения коагулограммы
Коагулограмма (гемостазиограмма) – набор тестов для определения различных показателей работы свертывающей системы крови.
Показания для назначения коагулограммы


