Просмотров: 6 317
Справочные материалы для ревматолога. “Диагностика и лечение стабильной стенокардии”
 Содержание
1. Введение
2. Классы рекомендаций и уровни доказательств
3. Определение и причины стенокардии
4. Эпидемиология и факторы риска
4.1. Эпидемиология
4.2. Естественное течение и прогноз
4.3. Факторы риска
5. Диагностика стенокардии
5.1.Основные клинические признаки
5.2. Состояния, провоцирующие и усугубляющие ишемию миокарда
5.3. Физикальное обследование
5.4. Лабораторные исследования
5.5. Инструментальная диагностика
5.5.1. Электрокардиография в покое
5.5.2. Рентгенография органов грудной клетки
5.5.3. ЭКГ пробы с физической нагрузкой
5.5.4. Чреспищеводная предсердная электрическая стимуляция
5.5.5. Амбулаторное мониторирование электрокардиограммы
5.5.6. Эхокардиография в покое
5.5.7. Стресс-эхокардиография
5.5.8. Перфузионная сцинтиграфия миокарда с нагрузкой
5.5.9. Мультиспиральная компьютерная томография сердца и коронарных сосудов
5.6. Инвазивные методы изучения анатомии коронарных артерий
5.6.1. Коронарная ангиография
6. Классификация преходящей ишемии миокарда
6.1. Стабильная стенокардия
6.2. Вазоспастическая стенокардия
6.3. Безболевая ишемия миокарда
7. Дифференциальная диагностика синдрома боли в грудной клетке
8. Особенности диагностики стабильной стенокардии у отдельных групп больных и при сопутствующих заболеваниях
8.1. Стенокардия у молодых
8.2. Стенокардия у женщин
8.3. Стенокардия у пожилых
8.4. Стенокардия при артериальной гипертонии
8.5. Стенокардия при сахарном диабете
8.6. Кардиальный синдром Х
9. Стратификация риска у больных стабильной стенокардией
9.1. Стратификация риска на основании клинических данных
9.2. Стратификация риска на основании стресс-тестов
9.3. Стратификация риска на основании коронароангиографии
10. Лечение
10.1. Цели и тактика лечения
10.2. Основные аспекты немедикаментозного лечения стенокардии
10.3. Фармакологическое лечение стабильной стенокардии
10.3.1. Лекарственные препараты, улучшающие прогноз у больных стенокардией
10.3.2. Медикаментозная терапия, направленная на купирование симптомов
10.3.3. Критерии эффективности лечения
10.3.4. Особые ситуации: синдром Х и вазоспастическая стенокардия
10.4. Реваскуляризация миокарда
10.4.1. Коронарное шунтирование
10.4.2. Чрескожные вмешательства на коронарных артериях
11. Современные немедикаментозные технологии лечения стабильной стенокардии
11.1. Усиленная наружная контрапульсация
11.2. Ударно-волновая терапия сердца
11.3. Трансмиокардиальная лазерная терапия
12. Оздоровление образа жизни и реабилитация больных стабильной стенокардией
Содержание
1. Введение
2. Классы рекомендаций и уровни доказательств
3. Определение и причины стенокардии
4. Эпидемиология и факторы риска
4.1. Эпидемиология
4.2. Естественное течение и прогноз
4.3. Факторы риска
5. Диагностика стенокардии
5.1.Основные клинические признаки
5.2. Состояния, провоцирующие и усугубляющие ишемию миокарда
5.3. Физикальное обследование
5.4. Лабораторные исследования
5.5. Инструментальная диагностика
5.5.1. Электрокардиография в покое
5.5.2. Рентгенография органов грудной клетки
5.5.3. ЭКГ пробы с физической нагрузкой
5.5.4. Чреспищеводная предсердная электрическая стимуляция
5.5.5. Амбулаторное мониторирование электрокардиограммы
5.5.6. Эхокардиография в покое
5.5.7. Стресс-эхокардиография
5.5.8. Перфузионная сцинтиграфия миокарда с нагрузкой
5.5.9. Мультиспиральная компьютерная томография сердца и коронарных сосудов
5.6. Инвазивные методы изучения анатомии коронарных артерий
5.6.1. Коронарная ангиография
6. Классификация преходящей ишемии миокарда
6.1. Стабильная стенокардия
6.2. Вазоспастическая стенокардия
6.3. Безболевая ишемия миокарда
7. Дифференциальная диагностика синдрома боли в грудной клетке
8. Особенности диагностики стабильной стенокардии у отдельных групп больных и при сопутствующих заболеваниях
8.1. Стенокардия у молодых
8.2. Стенокардия у женщин
8.3. Стенокардия у пожилых
8.4. Стенокардия при артериальной гипертонии
8.5. Стенокардия при сахарном диабете
8.6. Кардиальный синдром Х
9. Стратификация риска у больных стабильной стенокардией
9.1. Стратификация риска на основании клинических данных
9.2. Стратификация риска на основании стресс-тестов
9.3. Стратификация риска на основании коронароангиографии
10. Лечение
10.1. Цели и тактика лечения
10.2. Основные аспекты немедикаментозного лечения стенокардии
10.3. Фармакологическое лечение стабильной стенокардии
10.3.1. Лекарственные препараты, улучшающие прогноз у больных стенокардией
10.3.2. Медикаментозная терапия, направленная на купирование симптомов
10.3.3. Критерии эффективности лечения
10.3.4. Особые ситуации: синдром Х и вазоспастическая стенокардия
10.4. Реваскуляризация миокарда
10.4.1. Коронарное шунтирование
10.4.2. Чрескожные вмешательства на коронарных артериях
11. Современные немедикаментозные технологии лечения стабильной стенокардии
11.1. Усиленная наружная контрапульсация
11.2. Ударно-волновая терапия сердца
11.3. Трансмиокардиальная лазерная терапия
12. Оздоровление образа жизни и реабилитация больных стабильной стенокардией
 1. Введение
Российские рекомендации «Диагностика и лечение стабильной стенокардии» составлены рабочей группой экспертов секции хронической ишемической болезни сердца (ИБС) Всероссийского научного общества кардиологов (ВНОК). После обсуждения и согласования с членами экспертного комитета ВНОК они будут представлены на Российском национальном конгрессе кардиологов (Москва, октябрь 2008). Основные документы, которые были использованы при подготовке Российских рекомендаций:
• Рекомендации ВКНЦ АМН СССР по диагностике и лечению стабильной стенокардии 1984.
• Рекомендации по диагностике и лечению стабильной стенокардии Европейского общества кардиологов (ЕОК) 1997.
• Рекомендации по диагностике и лечению стабильной стенокардии Американского кардиологического колледжа (АКК) и Американской ассоциации сердца (ААС) 2002 с добавлениями от 2007 г.
• Рекомендации по диагностике и лечению стабильной стенокардии. ВНОК, 2004.
• Рекомендации по ведению больных стабильной стенокардией Европейского общества кардиологов (ЕОК) 2006.
• Рекомендации по диагностике и коррекции нарушений липидного обмена с целью профилактики и лечения атеросклероза. ВНОК, 2007.
• Проект рекомендаций экспертов Российского медицинского общества по артериальной гипертонии (РМОАГ) и ВНОК по диагностике и лечению артериальной гипертензии 2008.
• Рекомендации экспертов ВНОК по диагностике и лечению метаболического синдрома 2007.
• Результаты крупномасштабных, клинических исследований по оценке влияния лекарственной терапии на течение и прогноз стабильной стенокардии, выполненных в последние годы. Разработка и внедрение новых методов диагностики, лечения и оценки прогноза стабильной стенокардии (Ст Ст) требуют пересмотра существующих рекомендаций ВНОК 2004. В связи с этим члены рабочей группы в сотрудничестве с экспертами секции хронической ИБС ВНОК разработали новые рекомендации по ведению больных Ст Ст с учетом эффективности и безопасности методов диагностики и лечения. Приоритеты использования лекарственной терапии устанавливались на основе результатов доказательной медицины. При отсутствии данных высокой достоверности учитывалось согласованное мнение экспертов. Обновленные рекомендации помогут врачам раз-личных специальностей в диагностике стенокардии, выборе адекватных методов лечения и профилактике ее осложнений на современном уровне.Безусловно, рекомендации будут совершенствоваться по мере накопления научных знаний и практического опыта.
2. Классы рекомендаций и уровни доказательств
Согласно Рекомендациям по ведению больных Ст Ст ЕОК 2006 современные руководства по ведению больных Ст Ст включают классы рекомендаций и уровни доказательств (таблицы 1 и 2). Это позволяет практикующему врачу объективно оценивать пользу и эффективность различных диагностических и лечебных воздействий. Приведенные далее в тексте классы рекомендаций и уровни доказательств по ведению больных Ст Ст основаны на Рекомендациях ЕОК 2006.
1. Введение
Российские рекомендации «Диагностика и лечение стабильной стенокардии» составлены рабочей группой экспертов секции хронической ишемической болезни сердца (ИБС) Всероссийского научного общества кардиологов (ВНОК). После обсуждения и согласования с членами экспертного комитета ВНОК они будут представлены на Российском национальном конгрессе кардиологов (Москва, октябрь 2008). Основные документы, которые были использованы при подготовке Российских рекомендаций:
• Рекомендации ВКНЦ АМН СССР по диагностике и лечению стабильной стенокардии 1984.
• Рекомендации по диагностике и лечению стабильной стенокардии Европейского общества кардиологов (ЕОК) 1997.
• Рекомендации по диагностике и лечению стабильной стенокардии Американского кардиологического колледжа (АКК) и Американской ассоциации сердца (ААС) 2002 с добавлениями от 2007 г.
• Рекомендации по диагностике и лечению стабильной стенокардии. ВНОК, 2004.
• Рекомендации по ведению больных стабильной стенокардией Европейского общества кардиологов (ЕОК) 2006.
• Рекомендации по диагностике и коррекции нарушений липидного обмена с целью профилактики и лечения атеросклероза. ВНОК, 2007.
• Проект рекомендаций экспертов Российского медицинского общества по артериальной гипертонии (РМОАГ) и ВНОК по диагностике и лечению артериальной гипертензии 2008.
• Рекомендации экспертов ВНОК по диагностике и лечению метаболического синдрома 2007.
• Результаты крупномасштабных, клинических исследований по оценке влияния лекарственной терапии на течение и прогноз стабильной стенокардии, выполненных в последние годы. Разработка и внедрение новых методов диагностики, лечения и оценки прогноза стабильной стенокардии (Ст Ст) требуют пересмотра существующих рекомендаций ВНОК 2004. В связи с этим члены рабочей группы в сотрудничестве с экспертами секции хронической ИБС ВНОК разработали новые рекомендации по ведению больных Ст Ст с учетом эффективности и безопасности методов диагностики и лечения. Приоритеты использования лекарственной терапии устанавливались на основе результатов доказательной медицины. При отсутствии данных высокой достоверности учитывалось согласованное мнение экспертов. Обновленные рекомендации помогут врачам раз-личных специальностей в диагностике стенокардии, выборе адекватных методов лечения и профилактике ее осложнений на современном уровне.Безусловно, рекомендации будут совершенствоваться по мере накопления научных знаний и практического опыта.
2. Классы рекомендаций и уровни доказательств
Согласно Рекомендациям по ведению больных Ст Ст ЕОК 2006 современные руководства по ведению больных Ст Ст включают классы рекомендаций и уровни доказательств (таблицы 1 и 2). Это позволяет практикующему врачу объективно оценивать пользу и эффективность различных диагностических и лечебных воздействий. Приведенные далее в тексте классы рекомендаций и уровни доказательств по ведению больных Ст Ст основаны на Рекомендациях ЕОК 2006.
 3. Определение и причины стенокардии
Стенокардия – это клинический синдром, проявляющийся чувством дискомфорта или болью в груд-ной клетке сжимающего, давящего характера, которая локализуется чаще всего за грудиной и может ирради-ировать в левую руку, шею, нижнюю челюсть, эпигастральную область. Основные факторы, провоцирующие боль в груди:
• физическая нагрузка (ФН): быстрая ходьба, подъем в гору или по лестнице, перенос тяжестей;
• повышение артериального давления (АД);
• холод;
• обильный прием пищи;
• эмоциональный стресс.Обычно боль проходит в покое через 3–5 мин или в течение нескольких секунд или минут после сублингвального приема нитроглицерина в виде таблеток или спрея. В настоящих рекомендациях рассматриваются воп-росы диагностики и лечения стенокардии, обусловленной атеросклеротическим поражением коронарных артерий (КА). Следует отметить, что стенокардия может возникать при аортальных пороках, гипертрофической кардиомиопатии (ГКМП), при тяжелой артериальной гипертонии (АГ) и ряде других заболеваний и состояний, в т.ч. некардиального генеза.Стенокардия обусловлена преходящей ишемией миокарда, основой которой является несоответствие между потребностью миокарда в кислороде и его доставкой по КА. Патоморфологическим субстратом стенокардии практически всегда являются атеросклеротические сужения КА. Стенокардия появляется во время ФН или стрессовых ситуаций при наличии сужения просветаКА, как правило, не менее чем на 50–70 %. Чем больше степень стеноза КА, тем тяжелее стенокардия.Тяжесть стенокардии зависит также от локализациии протяженности стенозов, их количества, числа пораженных КА и индивидуального коллатерального кровотока. Степень стеноза, особенно эксцентрического,может варьировать в зависимости от изменения тонуса гладких мышц в области атеросклеротической бляшки(АБ), что проявляется в изменениях переносимости ФН. Часто стенокардия по патогенезу является «смешанной». Наряду с органическим атеросклеротическим поражением (фиксированной коронарной обструкцией) в ее возникновении играет роль преходящее уменьшение коронарного кровотока (динамический коронарный стеноз), обычно связанное с изменениями сосудистого тонуса, спазмом, дисфункцией эндотелия. В редких случаях стенокардия может развиваться при отсутствии видимого стеноза в КА,но в таких случаях почти всегда имеют место ангиоспазм или нарушение функции эндотелия коронарных сосудов.
4. Эпидемиология и факторы риска
4.1. Эпидемиология
ИБС в течение многих лет является главной причиной смертности населения во многих экономически раз-витых странах. В настоящее время сердечно-сосудистые заболевания (ССЗ) играют решающую роль в эволюции общей смертности в России. В 2006 г смертность от болезней системы кровообращения в Российской Федерации составила 56,5 % в общей структуре смертности. Из них около половины приходится на смертность от ИБС. В странах Западной Европы, США,Канаде, Австралии в течение последних десятилетий происходит устойчивое снижение смертности от ИБС. В России показатели сердечно-сосудистой смертности значительно выше, однако последние 2–3 года намети-лась тенденция к их стабилизации.Частота стенокардии резко увеличивается с возрастом: у женщин с 0,1–1 % в возрасте 45–54 лет до 10–15 %в возрасте 65–74 лет; у мужчин с 2–5 % в возрасте 45–54 лет до 10–20 % в возрасте 65–74 лет. В большинстве европейских стран распространенность стенокардии составляет 20 тыс – 40 тыс на 1 млн населения.
4.2. Естественное течение и прогноз
ИБС может дебютировать остро: инфарктом миокарда (ИМ) или даже внезапной смертью (ВС), но нередко она развивается постепенно, переходя в хроническую форму. В таких случаях одним из ее основных проявлений является стенокардия напряжения. По данным Фремингемского исследования, стенокардия напряжения служит первым симптомом ИБС у мужчин в 40,7 %случаев, у женщин – в 56,5 %.По данным ГНИЦ ПМ, в РФ ~ 10 млн трудоспособного населения страдают ИБС, более трети из них имеют Ст Ст. Как показало международное исследование ATPSurvey,проведенное в 2001 г в 9 странах Европы, в т.ч.в 18 центрах России, среди российских пациентов преобладали больные стенокардией II и III функционального класса (ФК) согласно классификации Канадской ассоциации кардиологов, причем последних почти в два раза больше, чем в других странах, участвующих в исследовании. Следует иметь в виду, что стенокардия как первая манифестация ИБС встречалась у ~ 50 % больных.Важно помнить, что в популяции только ~ 40–50 %всех больных стенокардией знают о наличии у них болезни и получают соответствующее лечение, тогда как в 50–60 % случаев заболевание остается нераспознанным. Смертность больных Ст Ст составляет ~ 2 % в год,у 2–3 % больных ежегодно возникает нефатальный ИМ.Больные с диагнозом Ст Ст умирают от ИБС в 2 раза чаще, чем лица без этого заболевания. Данные ГНИЦ ПМ свидетельствуют, что мужчины, страдающие стенокардией, в среднем живут на 8 лет меньше по сравнению с теми, у кого эта болезнь отсутствует.Согласно результатам Фремингемского исследования, у больных Ст Ст риск развития нефатального ИМ и смерти от ИБС в течение 2 лет составляет: 14,3 %и 5,5 % у мужчин и 6,2 % и 3,8 % у женщин, соответственно. По данным клинического изучения антиангинальных средств и/или результатов реваскуляризации миокарда ежегодная смертность составляет 0,9–1,4 %,а частота ИМ – от 0,5 % (INVEST) до 2,6 % (TIBET)в год. Однако индивидуальный прогноз у больных стенокардией может отличаться в значительных пределах в зависимости от клинических, функциональных, анатомических и социальных факторов.Стенокардия – синдром, с которым встречаются врачи всех специальностей, а не только кардиологи и терапевты.
4.3. Факторы риска (ФР)
Стенокардия является клиническим проявлением атеросклероза КА. Риск развития атеросклероза существенно увеличивается при наличии таких ФР как мужской пол, пожилой возраст, дислипидемия (ДЛП), АГ, табакокурение, сахарный диабет (СД), повышенная частота сердечных сокращений (ЧСС), нарушения в системе гемостаза, низкая физическая активность, избыточная масса тела (МТ), злоупотребление алкоголем. После появления у больного признаков ИБС или другого заболевания, связанного с атеросклерозом, ФР продолжают оказывать неблагоприятное воздействие, способствуя прогрессированию болезни и ухудшая прогноз, поэтому коррекция ФР у больного должна быть составной частью тактики лечения и вторичной профилактики.• Большинство из перечисленных ФР связаны с об-разом жизни, одним из важнейших компонентов которого является питание. Влияние питания на развитие атеросклероза многообразно: изменение липидного спектра крови, процессы тромбообразования и т. д. Больным стенокардией, имеющим высокий риск сер-дечно-сосудистых осложнений (ССО), следует рекомендовать диету с высоким содержанием пищевой клетчат-ки, ограничением употребления насыщенных жиров и поваренной соли (не более 5 г/сут.).• Значение повышенного АД как ФР ССО доказано многочисленными исследованиями. По результата мисследований ГНИЦ ПМ ~ 40 % населения России страдают АГ, при этом 30–40 % из них не знают о своем заболевании; только десятая часть пациентов контролирует свое АД, несмотря на то, что выявить этот ФР очень просто. Многие исследования, в т.ч. выполненные в Рос-сии, убедительно показали, что путем активной диагностики и регулярного лечения АГ можно существенно снизить риск развития ССО.• В масштабных эпидемиологических исследованиях было показано, что между повышенным содержанием в плазме крови общего холестерина (ОХС), холестериналипопротеидов низкой плотности (ХС ЛНП) и риском развития атеросклероза существует четкая положительная связь, тогда как с холестерином липопротеидов высокой плотности (ХС ЛВП) эта связь носит обратный характер, т. е. уровень ЛВП можно рассматривать как фактор антириска. В практической работе для выбора тактики гиполипидемической терапии достаточно опре-деления в крови концентраций ОХС, ХС ЛВП и тригли-церидов (ТГ). Коррекцию ДЛП у больных стенокардией следует проводить даже при незначительных изменениях в липидном спектре крови.• Связь курения с развитием и прогрессированием атеросклероза хорошо известна. К сожалению, курение отличается высокой распространенностью среди российских мужчин – 63 %. Наблюдается быстрый, угрожа-ющий рост распространенности курения среди женщин до 30 % (особенно молодых). Следует помнить, что совет врача – отказаться от курения, иногда имеет решающее значение, и этим не стоит пренебрегать.• СД (инсулинозависимый – 1 типа, инсулинонезависимый – 2 типа) повышает риск развития и прогрессирования атеросклероза, причем у женщин в большей степени, чем у мужчин. Относительный риск смерти даже у лиц с нарушением толерантности к глюкозе (НТГ)повышается на 30 %, а у больных СД 2 типа (СД-2)на 80 %. Для снижения риска сосудистых осложнений у больных СД необходима коррекция углеводного обмена и других ФР, в первую очередь АГ и ДЛП.• Ожирение часто сочетается с повышением рискаразвития АГ, гиперлипидемии (ГЛП), СД, подагры.Особенно неблагоприятно ожирение по абдоминальному типу, когда жир откладывается в области живота.Окружность талии (ОТ) > 88 см у женщин и >102 см у мужчин может свидетельствовать об абдоминальном ожирении. Оптимальное снижение риска ССЗдостигается при ОТ = 80 см у женщин и 94 см у мужчин(целевые уровни). Для снижения избыточной МТ первостепенное значение имеют два компонента:низкокалорийная диета и повышение физической актив-ности (ФА).• У людей, ведущих малоподвижный образ жизни,ИБС встречается в 1,5–2,4 раза чаще, чем у физически активных. При выборе программы физических упражне-ний для больного необходимо учитывать их вид, частоту,продолжительность и интенсивность. Дозированные физические тренировки (ДФТ) должны проводиться в индивидуальной зоне безопасной ЧСС.• В последние годы уделяется внимание изучению таких ФР развития ИБС и ее осложнений как психосоциальный стресс, воспаление – С-реактивный белок (СРБ) и др., гипергомоцистеинемия, нарушения системы гемостаза (фибриноген и др.), дисфункция сосудистого эндотелия, повышенная ЧСС.• По результатам исследования BEAUTIfFUL 2008 ЧСС ≥ 70 уд/мин у больных ИБС является независимым предиктором ИМ и других ССО.• Следует учитывать семейную предрасположенность к ССЗ (по мужской линии до 55, по женской до 65 лет),состояния, провоцирующие и усугубляющие ишемию миокарда: заболевания щитовидной железы, анемия,хронические инфекции.• У женщин развитию коронарной недостаточности могут способствовать преждевременная менопауза,прием контрацептивных гормональных препаратов.Практическому врачу приходится иметь дело с пациентами, у которых присутствуют два и более ФР одновременно. Поэтому, даже если каждый из них будет выражен умеренно, риск развития ССЗ возрастает из-за сочетанного влияния ФР на развитие атеросклероза КА. В связи с этим, важно учитывать все имеющиеся у пациента ФР и их вклад в формирование суммарного показателя риска смертельного исхода заболевания.
5. Диагностика стенокардии
Больным стенокардией необходимо проводить клинико-лабораторное обследование и специальные кардиологические неинвазивные и инвазивные исследования. Их используют для подтверждения ишемии миокарда у больных с предполагаемой стенокардией, идентификации сопутствующих состояний или ФР и оценки эффективности лечения.На практике диагностические и прогностические исследования проводятся одновременно, а многие диагностические методы позволяют получить важную информацию о прогнозе. Ниже приводятся рекомендации по использованию различных диагностических методов. Специальные исследования,которые широко применяют для стратификации риска, рассматриваются отдельно.
5.1. Основные клинические признаки
Клинический диагноз стенокардии ставится на основании данных детального квалифицированного опроса больного и внимательного изучения анамнеза.Все другие методы исследования используют для подтверждения или исключения диагноза, уточнения тяжести заболевания, прогноза, оценки эффективности лечения.Первичный осмотр. До получения результатов объективного обследования необходимо тщательно оценить жалобы больного (таблица 3). Болевые ощущения в груди можно классифицировать в зависимости от локализации, провоцирующих и купирующих факторов: типичная стенокардия, вероятная (атипичная)стенокардия, кардиалгия (некоронарогенная боль в груди).При атипичной стенокардии из трех основных при-знаков (всех показателей боли, связи с ФН, облегчающих боль факторов) присутствуют два из них. При некоронарогенной боли в груди имеет место только один из трех признаков или они вообще отсутствуют.
5.2. Состояния, провоцирующиеи усугубляющие ишемию миокарда
Основные состояния, провоцирующие ишемиюмиокарда или усугубляющие ее течение:повышающие потребление кислорода:• несердечные: АГ, гипертермия, гипертиреоз, инток-сикация симпатомиметиками (например, кокаи-ном), возбуждение, артериовенозная фистула;• сердечные: ГКМП, аортальные пороки сердца,тахикардия;снижающие поступление кислорода:• несердечные: гипоксия, анемия, гипоксемия,пневмония, бронхиальная астма, ХОБЛ, легочнаягипертензия, синдром ночного апноэ, гиперкоагу-ляция, полицитемия, лейкемия, тромбоцитоз;• сердечные: врожденные и приобретенные порокисердца, систолическая и/или диастолическая дис-функция левого желудочка (ЛЖ).
5.3. Физикальное обследование
При осмотре больного необходимо оценить индекс массы тела (ИМТ) и ОТ, определить ЧСС, параметрыпульса, АД на обеих руках.При обследовании пациентов можно обнаружить при-знаки нарушения липидного обмена: ксантомы, ксантелазмы, краевое помутнение роговицы глаза («старческаядуга») и стенозирующего поражения магистральных артерий (сонных, подключичных периферических артерий нижних конечностей и др.).Во время ФН, иногда в покое, при аускультации могутпрослушиваться 3-й или 4-й сердечные тоны, а также систолический шум на верхушке сердца, как признак ишемической дисфункции папиллярных мышц и митральной регургитации. Патологическая пульсация в прекардиаль-ной области указывает на наличие аневризмы сердца или расширение границ сердца за счет выраженной гипертрофии или дилатации миокарда.
3. Определение и причины стенокардии
Стенокардия – это клинический синдром, проявляющийся чувством дискомфорта или болью в груд-ной клетке сжимающего, давящего характера, которая локализуется чаще всего за грудиной и может ирради-ировать в левую руку, шею, нижнюю челюсть, эпигастральную область. Основные факторы, провоцирующие боль в груди:
• физическая нагрузка (ФН): быстрая ходьба, подъем в гору или по лестнице, перенос тяжестей;
• повышение артериального давления (АД);
• холод;
• обильный прием пищи;
• эмоциональный стресс.Обычно боль проходит в покое через 3–5 мин или в течение нескольких секунд или минут после сублингвального приема нитроглицерина в виде таблеток или спрея. В настоящих рекомендациях рассматриваются воп-росы диагностики и лечения стенокардии, обусловленной атеросклеротическим поражением коронарных артерий (КА). Следует отметить, что стенокардия может возникать при аортальных пороках, гипертрофической кардиомиопатии (ГКМП), при тяжелой артериальной гипертонии (АГ) и ряде других заболеваний и состояний, в т.ч. некардиального генеза.Стенокардия обусловлена преходящей ишемией миокарда, основой которой является несоответствие между потребностью миокарда в кислороде и его доставкой по КА. Патоморфологическим субстратом стенокардии практически всегда являются атеросклеротические сужения КА. Стенокардия появляется во время ФН или стрессовых ситуаций при наличии сужения просветаКА, как правило, не менее чем на 50–70 %. Чем больше степень стеноза КА, тем тяжелее стенокардия.Тяжесть стенокардии зависит также от локализациии протяженности стенозов, их количества, числа пораженных КА и индивидуального коллатерального кровотока. Степень стеноза, особенно эксцентрического,может варьировать в зависимости от изменения тонуса гладких мышц в области атеросклеротической бляшки(АБ), что проявляется в изменениях переносимости ФН. Часто стенокардия по патогенезу является «смешанной». Наряду с органическим атеросклеротическим поражением (фиксированной коронарной обструкцией) в ее возникновении играет роль преходящее уменьшение коронарного кровотока (динамический коронарный стеноз), обычно связанное с изменениями сосудистого тонуса, спазмом, дисфункцией эндотелия. В редких случаях стенокардия может развиваться при отсутствии видимого стеноза в КА,но в таких случаях почти всегда имеют место ангиоспазм или нарушение функции эндотелия коронарных сосудов.
4. Эпидемиология и факторы риска
4.1. Эпидемиология
ИБС в течение многих лет является главной причиной смертности населения во многих экономически раз-витых странах. В настоящее время сердечно-сосудистые заболевания (ССЗ) играют решающую роль в эволюции общей смертности в России. В 2006 г смертность от болезней системы кровообращения в Российской Федерации составила 56,5 % в общей структуре смертности. Из них около половины приходится на смертность от ИБС. В странах Западной Европы, США,Канаде, Австралии в течение последних десятилетий происходит устойчивое снижение смертности от ИБС. В России показатели сердечно-сосудистой смертности значительно выше, однако последние 2–3 года намети-лась тенденция к их стабилизации.Частота стенокардии резко увеличивается с возрастом: у женщин с 0,1–1 % в возрасте 45–54 лет до 10–15 %в возрасте 65–74 лет; у мужчин с 2–5 % в возрасте 45–54 лет до 10–20 % в возрасте 65–74 лет. В большинстве европейских стран распространенность стенокардии составляет 20 тыс – 40 тыс на 1 млн населения.
4.2. Естественное течение и прогноз
ИБС может дебютировать остро: инфарктом миокарда (ИМ) или даже внезапной смертью (ВС), но нередко она развивается постепенно, переходя в хроническую форму. В таких случаях одним из ее основных проявлений является стенокардия напряжения. По данным Фремингемского исследования, стенокардия напряжения служит первым симптомом ИБС у мужчин в 40,7 %случаев, у женщин – в 56,5 %.По данным ГНИЦ ПМ, в РФ ~ 10 млн трудоспособного населения страдают ИБС, более трети из них имеют Ст Ст. Как показало международное исследование ATPSurvey,проведенное в 2001 г в 9 странах Европы, в т.ч.в 18 центрах России, среди российских пациентов преобладали больные стенокардией II и III функционального класса (ФК) согласно классификации Канадской ассоциации кардиологов, причем последних почти в два раза больше, чем в других странах, участвующих в исследовании. Следует иметь в виду, что стенокардия как первая манифестация ИБС встречалась у ~ 50 % больных.Важно помнить, что в популяции только ~ 40–50 %всех больных стенокардией знают о наличии у них болезни и получают соответствующее лечение, тогда как в 50–60 % случаев заболевание остается нераспознанным. Смертность больных Ст Ст составляет ~ 2 % в год,у 2–3 % больных ежегодно возникает нефатальный ИМ.Больные с диагнозом Ст Ст умирают от ИБС в 2 раза чаще, чем лица без этого заболевания. Данные ГНИЦ ПМ свидетельствуют, что мужчины, страдающие стенокардией, в среднем живут на 8 лет меньше по сравнению с теми, у кого эта болезнь отсутствует.Согласно результатам Фремингемского исследования, у больных Ст Ст риск развития нефатального ИМ и смерти от ИБС в течение 2 лет составляет: 14,3 %и 5,5 % у мужчин и 6,2 % и 3,8 % у женщин, соответственно. По данным клинического изучения антиангинальных средств и/или результатов реваскуляризации миокарда ежегодная смертность составляет 0,9–1,4 %,а частота ИМ – от 0,5 % (INVEST) до 2,6 % (TIBET)в год. Однако индивидуальный прогноз у больных стенокардией может отличаться в значительных пределах в зависимости от клинических, функциональных, анатомических и социальных факторов.Стенокардия – синдром, с которым встречаются врачи всех специальностей, а не только кардиологи и терапевты.
4.3. Факторы риска (ФР)
Стенокардия является клиническим проявлением атеросклероза КА. Риск развития атеросклероза существенно увеличивается при наличии таких ФР как мужской пол, пожилой возраст, дислипидемия (ДЛП), АГ, табакокурение, сахарный диабет (СД), повышенная частота сердечных сокращений (ЧСС), нарушения в системе гемостаза, низкая физическая активность, избыточная масса тела (МТ), злоупотребление алкоголем. После появления у больного признаков ИБС или другого заболевания, связанного с атеросклерозом, ФР продолжают оказывать неблагоприятное воздействие, способствуя прогрессированию болезни и ухудшая прогноз, поэтому коррекция ФР у больного должна быть составной частью тактики лечения и вторичной профилактики.• Большинство из перечисленных ФР связаны с об-разом жизни, одним из важнейших компонентов которого является питание. Влияние питания на развитие атеросклероза многообразно: изменение липидного спектра крови, процессы тромбообразования и т. д. Больным стенокардией, имеющим высокий риск сер-дечно-сосудистых осложнений (ССО), следует рекомендовать диету с высоким содержанием пищевой клетчат-ки, ограничением употребления насыщенных жиров и поваренной соли (не более 5 г/сут.).• Значение повышенного АД как ФР ССО доказано многочисленными исследованиями. По результата мисследований ГНИЦ ПМ ~ 40 % населения России страдают АГ, при этом 30–40 % из них не знают о своем заболевании; только десятая часть пациентов контролирует свое АД, несмотря на то, что выявить этот ФР очень просто. Многие исследования, в т.ч. выполненные в Рос-сии, убедительно показали, что путем активной диагностики и регулярного лечения АГ можно существенно снизить риск развития ССО.• В масштабных эпидемиологических исследованиях было показано, что между повышенным содержанием в плазме крови общего холестерина (ОХС), холестериналипопротеидов низкой плотности (ХС ЛНП) и риском развития атеросклероза существует четкая положительная связь, тогда как с холестерином липопротеидов высокой плотности (ХС ЛВП) эта связь носит обратный характер, т. е. уровень ЛВП можно рассматривать как фактор антириска. В практической работе для выбора тактики гиполипидемической терапии достаточно опре-деления в крови концентраций ОХС, ХС ЛВП и тригли-церидов (ТГ). Коррекцию ДЛП у больных стенокардией следует проводить даже при незначительных изменениях в липидном спектре крови.• Связь курения с развитием и прогрессированием атеросклероза хорошо известна. К сожалению, курение отличается высокой распространенностью среди российских мужчин – 63 %. Наблюдается быстрый, угрожа-ющий рост распространенности курения среди женщин до 30 % (особенно молодых). Следует помнить, что совет врача – отказаться от курения, иногда имеет решающее значение, и этим не стоит пренебрегать.• СД (инсулинозависимый – 1 типа, инсулинонезависимый – 2 типа) повышает риск развития и прогрессирования атеросклероза, причем у женщин в большей степени, чем у мужчин. Относительный риск смерти даже у лиц с нарушением толерантности к глюкозе (НТГ)повышается на 30 %, а у больных СД 2 типа (СД-2)на 80 %. Для снижения риска сосудистых осложнений у больных СД необходима коррекция углеводного обмена и других ФР, в первую очередь АГ и ДЛП.• Ожирение часто сочетается с повышением рискаразвития АГ, гиперлипидемии (ГЛП), СД, подагры.Особенно неблагоприятно ожирение по абдоминальному типу, когда жир откладывается в области живота.Окружность талии (ОТ) > 88 см у женщин и >102 см у мужчин может свидетельствовать об абдоминальном ожирении. Оптимальное снижение риска ССЗдостигается при ОТ = 80 см у женщин и 94 см у мужчин(целевые уровни). Для снижения избыточной МТ первостепенное значение имеют два компонента:низкокалорийная диета и повышение физической актив-ности (ФА).• У людей, ведущих малоподвижный образ жизни,ИБС встречается в 1,5–2,4 раза чаще, чем у физически активных. При выборе программы физических упражне-ний для больного необходимо учитывать их вид, частоту,продолжительность и интенсивность. Дозированные физические тренировки (ДФТ) должны проводиться в индивидуальной зоне безопасной ЧСС.• В последние годы уделяется внимание изучению таких ФР развития ИБС и ее осложнений как психосоциальный стресс, воспаление – С-реактивный белок (СРБ) и др., гипергомоцистеинемия, нарушения системы гемостаза (фибриноген и др.), дисфункция сосудистого эндотелия, повышенная ЧСС.• По результатам исследования BEAUTIfFUL 2008 ЧСС ≥ 70 уд/мин у больных ИБС является независимым предиктором ИМ и других ССО.• Следует учитывать семейную предрасположенность к ССЗ (по мужской линии до 55, по женской до 65 лет),состояния, провоцирующие и усугубляющие ишемию миокарда: заболевания щитовидной железы, анемия,хронические инфекции.• У женщин развитию коронарной недостаточности могут способствовать преждевременная менопауза,прием контрацептивных гормональных препаратов.Практическому врачу приходится иметь дело с пациентами, у которых присутствуют два и более ФР одновременно. Поэтому, даже если каждый из них будет выражен умеренно, риск развития ССЗ возрастает из-за сочетанного влияния ФР на развитие атеросклероза КА. В связи с этим, важно учитывать все имеющиеся у пациента ФР и их вклад в формирование суммарного показателя риска смертельного исхода заболевания.
5. Диагностика стенокардии
Больным стенокардией необходимо проводить клинико-лабораторное обследование и специальные кардиологические неинвазивные и инвазивные исследования. Их используют для подтверждения ишемии миокарда у больных с предполагаемой стенокардией, идентификации сопутствующих состояний или ФР и оценки эффективности лечения.На практике диагностические и прогностические исследования проводятся одновременно, а многие диагностические методы позволяют получить важную информацию о прогнозе. Ниже приводятся рекомендации по использованию различных диагностических методов. Специальные исследования,которые широко применяют для стратификации риска, рассматриваются отдельно.
5.1. Основные клинические признаки
Клинический диагноз стенокардии ставится на основании данных детального квалифицированного опроса больного и внимательного изучения анамнеза.Все другие методы исследования используют для подтверждения или исключения диагноза, уточнения тяжести заболевания, прогноза, оценки эффективности лечения.Первичный осмотр. До получения результатов объективного обследования необходимо тщательно оценить жалобы больного (таблица 3). Болевые ощущения в груди можно классифицировать в зависимости от локализации, провоцирующих и купирующих факторов: типичная стенокардия, вероятная (атипичная)стенокардия, кардиалгия (некоронарогенная боль в груди).При атипичной стенокардии из трех основных при-знаков (всех показателей боли, связи с ФН, облегчающих боль факторов) присутствуют два из них. При некоронарогенной боли в груди имеет место только один из трех признаков или они вообще отсутствуют.
5.2. Состояния, провоцирующиеи усугубляющие ишемию миокарда
Основные состояния, провоцирующие ишемиюмиокарда или усугубляющие ее течение:повышающие потребление кислорода:• несердечные: АГ, гипертермия, гипертиреоз, инток-сикация симпатомиметиками (например, кокаи-ном), возбуждение, артериовенозная фистула;• сердечные: ГКМП, аортальные пороки сердца,тахикардия;снижающие поступление кислорода:• несердечные: гипоксия, анемия, гипоксемия,пневмония, бронхиальная астма, ХОБЛ, легочнаягипертензия, синдром ночного апноэ, гиперкоагу-ляция, полицитемия, лейкемия, тромбоцитоз;• сердечные: врожденные и приобретенные порокисердца, систолическая и/или диастолическая дис-функция левого желудочка (ЛЖ).
5.3. Физикальное обследование
При осмотре больного необходимо оценить индекс массы тела (ИМТ) и ОТ, определить ЧСС, параметрыпульса, АД на обеих руках.При обследовании пациентов можно обнаружить при-знаки нарушения липидного обмена: ксантомы, ксантелазмы, краевое помутнение роговицы глаза («старческаядуга») и стенозирующего поражения магистральных артерий (сонных, подключичных периферических артерий нижних конечностей и др.).Во время ФН, иногда в покое, при аускультации могутпрослушиваться 3-й или 4-й сердечные тоны, а также систолический шум на верхушке сердца, как признак ишемической дисфункции папиллярных мышц и митральной регургитации. Патологическая пульсация в прекардиаль-ной области указывает на наличие аневризмы сердца или расширение границ сердца за счет выраженной гипертрофии или дилатации миокарда.
 Клиническая классификация болей в груди (Diamond AG, 1983)
Типичная стенокардия (определенная)
Загрудинная боль или дискомфорт характерного качества и продолжительности.
Возникает при ФН или эмоциональном стрессе.
Проходит в покое и (или) после приема нитроглицерина.
Атипичная стенокардия (вероятная)
Два из перечисленных выше признаков.
Несердечная боль (не связанная с ишемией миокарда)
Один или ни одного из вышеперечисленных признаков
5.4. Лабораторные исследования
Лабораторные исследования позволяют выявить ФР ССЗ, установить возможные причины и сопутствую-щие состояния, провоцирующие ишемию миокарда.Минимальный перечень лабораторных показателей при первичном обследовании больного с подозрением на ИБС и стенокардию:• определение содержания в крови: гемоглобина, ОХС,ХС ЛВП, ХС ЛНП, ТГ, глюкозы, аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ).
РЕКОМЕНДАЦИИ по лабораторному обследованию больных стенокардией
Класс 1 (все больные)
1. Уровни липидов натощак, включая общий холесте-рин, липопротеиды низкой и высокой плотности,триглицериды (В)*2. Гликемия натощак (В)3. Общий анализ крови, включая определение гемогло-бина и лейкоцитарной формулы (В)4. Уровень креатинина (С)
Класс 1 (при наличии клинических показаний)
1. Маркеры повреждения миокарда (тропонин T, I) при наличии признаков нестабильности или острогокоронарного синдрома (А);2. Показатели функции щитовидной железы (С).
Класс II а1.
Пероральная проба с нагрузкой глюкозой (В).
Класс II b1. Высокочувствительный С-реактивный белок (В);2. Липопротеин (а), АпоА и АпоВ (В);3. Гликированный гемоглобин (B);4. NT-proBNP – концевой фрагмент мозговогонатрийуретического пептида (В).
РЕКОМЕНДАЦИИ по лабораторному обследованию в динамике
Класс II а1. Липидный профиль и гликемия натощак ежегодно(С).Примечание:* А, В, С – уровни доказательств
5.5.1. ЭКГ в покое
ЭКГ в 12 отведениях является обязательным методом диагностики ишемии миокарда при стенокардии.Изменения на ЭКГ в покое часто отсутствуют. Особую ценность имеет ЭКГ, зарегистрированная во время болевого эпизода. Как правило, это удается выполнить при стационарном наблюдении за больным. Во время ишемии миокарда на ЭКГ фиксируются изменения конечной части желудочкового комплекса: сегмента ST и зубца Т. Острая ишемия обычно приводит к транзиторному горизонтальному или косонисходящему снижению сегментаST и уплощению или инверсии зубца Т. Иногда отмечается подъем сегмента ST, что свидетельствует о более тяжелой ишемии миокарда. Регистрация ЭКГ во время болевого приступа особенно ценна при предположении о наличии спазма КА. В отличие от острого ИМ, при стенокардии все отклонения сегмента ST быстро нормализуются после купирования симптомов. На ЭКГ в покое могут быть выявлены признаки коронарной болезни сердца(КБС), например, перенесенный ИМ. Патологические зубцы Q могут иметь место при тромбоэмболии легочнойартерии, резко выраженных гипертрофиях левого и правого желудочков (ГЛЖ и ГПЖ), ГКМП, блокаде ветвей левой ножки пучка Гиса, опухолях и травмах сердца.Дифференциальная диагностика этих состояний базируется на оценке ЭКГ во время острого периода ИМ,когда в динамике имеет место типичная эволюция ЭКГ:от монофазной ЭКГ периода повреждения до двухфазнойв подострый и рубцовый периоды. При изменениях ЭКГ,обусловленных ГЛЖ, опухолями и травмами сердца,отсутствует динамика начальной и конечной частей желудочкового комплекса.
РЕКОМЕНДАЦИИ по регистрации ЭКГ в покое у больных стенокардией
Класс 1 (все больные)1. ЭКГ в покое при отсутствии приступа стенокардии(С);
2. ЭКГ во время приступа боли (если возможно) (В).
РЕКОМЕНДАЦИИпо повторной регистрации ЭКГ в динамике
Класс II b1. Повторная регистрация ЭКГ в динамике при отсутс-твии изменений состояния больного (С).
Примечание: А, В, С – уровни доказательств
5.5.2. Рентгенография органов грудной клетки
Этот метод у больных Ст Ст не имеет особого диагностического значения и не позволяет стратифицировать риск. Рентгенограмма в стандартных проекциях показана при наличии сердечной недостаточности (СН), аускультативной картине порока сердца или заболевания легких. Наличие кардиомегалии, застоя крови в легких, увеличения предсердий и кальциноза структур сердца имеет про-гностическое значение.
РЕКОМЕНДАЦИИ по рентгенографии органов грудной клетки у больныхстенокардией
Класс I1. Рентгенография грудной клетки показана при нали-чии симптомов сердечной недостаточности или аус-культативных изменений (С)
2. Рентгенография грудной клетки обоснована приналичии признаков поражения легких (В)
Примечание: А, В, С – уровни доказательств
5.5.3. ЭКГ пробы с ФН
ЭКГ, зарегистрированная в покое, вне болевого при-ступа, у больного без ИМ в анамнезе, может оказаться нормальной. Однако при начальном обследовании,во время приступа стенокардии и при периодическом контроле во время последующих визитов рекомендуется регистрация ЭКГ. Во время пробы с ФН пациент выполняет возрастающую ФН на тредмиле или велоэргометре (ВЭМ), при этом контролируют самочувствие больного,постоянно регистрируются ЧСС и ЭКГ, через регулярные промежутки времени (1–3 мин) измеряется АД. Пробас ФН является более чувствительным и специфичным методом диагностики ишемии миокарда, чем ЭКГ в по-кое, и считается методом выбора при обследовании больных с подозрением на Ст Ст. Согласно многочисленным исследованиям и мета-анализам, чувствительность и специфичность депрессии сегмента ST в качестве критерия положительной пробыв диагностике КБС составляют: 23–100 % (в среднем 68 %) и 17–100 % (в среднем 77 %), соответственно.Пробу с ФН следует проводить после тщательного анализа симптомов и физического обследования, регистрации ЭКГ в покое, с учетом показаний и противопоказаний. Основные показания к проведению нагрузочных проб:
• дифференциальная диагностика ИБС и отдельных ее форм;• определение индивидуальной толерантности кФН (ТФН) у больных с установленным диагнозом ИБС и уточнение ФК стенокардии;
• оценка эффективности лечебных, в т.ч. хирургических и реабилитационных мероприятий;• экспертиза трудоспособности больных ССЗ;
• оценка прогноза;
• оценка эффективности антиангинальных препаратов.Абсолютными противопоказаниями к проведению теста с ФН являются острая стадия ИМ (в течение 7 дней от его начала), нестабильная стенокардия, ост-рое нарушение мозгового кровообращения, острый тромбофлебит, тромбоэмболия легочной артерии,СН III-IV ФК согласно классификации Нью-йоркской ассоциации сердца (NYHA), выраженная легочная недостаточность, лихорадка. Нецелесообразно выполнять нагрузочный тест при тахиаритмиях, полной блокаде левой ножки пучка Гиса, высоких степенях синоатриальной (СА) и атриовентрикулярной (АВ) блокад, а также при выраженном остеоартрозе, облитерирующих заболеваниях сосудов нижних конечностей. Результаты пробы часто оказываются ложноположительными у больных с ГЛЖ, нарушениями электролит-ного состава, нарушениями внутрижелудочковой проводимости и при лечении сердечными гликозидами. Пробас ФН менее чувствительна и специфична у женщин: чувствительность составляет в среднем 65–75 %, специфичность 50–70 %.Результаты пробы с ФН оценивают на основании не только изменений ЭКГ, но и уровня переносимой ФН,степени увеличения ЧСС, АД, скорости восстановления ЧСС после прекращения нагрузки и клинических прояв-лений. Необходимо фиксировать причины прекращения пробы и симптомы, которые в этот момент имели место,а также измерять время до появления изменений на ЭКГи/или симптомов, общую продолжительность ФН, изменения АД и ЧСС, распространенность и выраженность изменений на ЭКГ, их динамику после прекращения ФН. Причины прекращения пробы с нагрузкой– Появление симптомов, например, боли в груди,усталости, одышки, боли в ногах, головокружения, головной боли, нарушения координации движений.– Сочетание симптомов (например, боли) с выраженными изменениями сегмента ST.– Безопасность больного:
• выраженная депрессия сегмента ST (депрессия сегмента ST > 2 мм является относительным показанием;если депрессия сегмента ST составляет ≥ 4 мм, то это является абсолютным показанием к прекращению пробы);
• подъем сегмента ST ≥ 1 мм;• выраженная аритмия;
• стойкое снижение систолического АД (САД) более чем на 10 мм рт.ст.;
• высокая АГ (САД > 250 мм рт.ст. или диастолическое АД (ДАД) > 115 мм рт.ст.);
• достижение субмаксимальной (75 % от максимальной возрастной) ЧСС;
• как мера предосторожности по решению врача.
Проба с ФН считается «положительной» в плане диагностики ИБС, если воспроизводятся типичные для пациента боль или стеснение в груди и возникают характерные для ишемии изменения на ЭКГ. Не всегда боль сопровождается снижением сегмента ST. Проба считается положи-тельной, если снижение появится без боли, либо если типичный приступ стенокардии развивается без снижения сегмента ST. Результаты пробы с ФН могут быть неубедительными,если у больного не достигнуто, по крайней мере, 75 %от максимальной ЧСС при отсутствии симптомов ишемии, если он не может выполнить адекватную нагрузкуиз за ортопедических проблем или заболеваний других органов, а также при наличии неспецифических изменений на ЭКГ. За исключением тех случаев, когда вероятность КБС очень низкая, таким больным следует провести альтернативное неинвазивное исследование. «Нормальные» результаты пробы у больных, получающих антиангинальные препараты, не исключают наличие выраженного стеноза КА.Информативность теста с ФН может уменьшаться при приеме некоторых препаратов. Бета-адреноблокаторы (β-АБ) или некоторые антагонисты кальция (АК), урежающие пульс, могут не позволить достичь целевой ЧСС. В этих случаях следует иметь в виду, для чего выполняется нагрузочная проба. Если она проводится для того, чтобы установить наличие у пациента ИБС,тогда эти препараты должны быть отменены за 24–48 ч перед тестом с ФН. При необходимости оценить эффективность подобранной схемы лечения у пациентов с диагностированной ИБС проба проводится на фоне приема препаратов.Учитывая большую важность этой информации, необходимо во всех случаях (при отсутствии противопоказаний) стремиться к выполнению нагрузочных проб у боль-ных Ст Ст. ЭКГ с ФН является методом выбора:
• при первичном обследовании, если больной может выполнять ФН и возможна интерпретация ЭКГ;• при ухудшении симптомов у больного ИБС;
• при исследовании в динамике, если достигнут контроль стенокардии.
РЕКОМЕНДАЦИИ по проведению пробы с физической нагрузкой у больныхстенокардией
Класс I1. Пробу следует проводить при наличии симптомовстенокардии и средней/высокой вероятности коронарнойболезни сердца (с учетом возраста, пола и клиническихпроявлений) за исключением тех случаев, когда пробане может быть выполнена из-за непереносимости нагруз-ки или не может быть оценена из-за наличия измененийна ЭКГ в покое (В).
Класс II b1. Наличие депрессии сегмента ST в покое 1 мм илилечение дигоксином (В)
2. Низкая вероятность наличия коронарной болезнисердца (< 10 %) с учетом возраста, пола и характераклинических проявлений (В)
РЕКОМЕНДАЦИИ по проведению пробы с физической нагрузкой в динамикеу больных стабильной стенокардией
Класс II b1. Проба с ФН в динамике при отсутствии клиническихизменений состояния больного (С).
Примечание: А, В, С – уровни доказательств
5.5.4. Чреспищеводная предсердная электрическаястимуляция (ЧПЭС)
Для диагностики скрытой коронарной недостаточности возможно выполнение ЧПЭС. В основе этогометода лежит повышение потребности миокарда в кислороде за счет увеличения ЧСС без существенного изменения АД.Показания к ЧПЭС – Невозможность выполнения проб с ФН (ВЭМ-тест, тредмил) в связи с наличием сопутствующих заболеваний или противопоказаний к нагрузочным тестам.– Неинформативность пробы с ФН вследствие того,что она не доведена до диагностических критериев по ЭКГ или до субмаксимальной возрастной ЧСС. Признаки ишемии на ЭКГ при ЧПЭС такие же, как и при пробе с ФН, только во внимание принимается снижение сегмента ST в первых спонтанных комплексах после прекращения стимуляции сердца.
5.5.5. Амбулаторное мониторирование ЭКГ
Этот метод целесообразен для выявления признаков ишемии миокарда при повседневной активности,в т.ч. для диагностики без болевой ишемии миокарда(ББИМ). Критерием ишемии миокарда при суточном мониторировании (СМ) ЭКГ является депрессия сегмента ST > 2 мм при ее длительности не менее 1 мин.Имеет значение длительность ишемических изменений по данным СМ ЭКГ. Если общая продолжительность снижения сегмента ST достигает 60 мин,то это можно расценивать как проявление тяжелой КБС и является одним из показаний к реваскуляризации миокарда. Чувствительность СМ ЭКГв диагностике ИБС составляет 44–81 %, специфичность – 61–85 %. СМ ЭКГ имеет меньшую информативность в выявлении преходящей ишемии по сравнению с пробой с ФН. Амбулаторное мониторирование ЭКГ особенно информативно для выявления вазоспастической стенокардии или стенокардии Принцметала, которая сопровождается, как правило, подъемом сегмента ST на ЭКГ,синусовой тахикардией и желудочковыми нарушениями ритма сердца. Эти эпизоды достаточно кратковременны,и после их окончания сегмент ST возвращается к исходному положению.СМ ЭКГ необходимо также для диагностики серьезных нарушений ритма, часто сопровождающих ИБС. Амбулаторное мониторирование ЭКГ проводится в случаях предполагаемой стенокардии при нормальной пробес ФН.
РЕКОМЕНДАЦИИ по проведению амбулаторного мониторирования ЭКГ у больных стенокардией
Класс I1. Стенокардия, сопровождающаяся нарушениямиритма (В)
Класс II а1. Подозрение на вазоспастическую стенокардию (С)
Класс II b1. Безболевая ишемия миокарда (С)
Примечание: А, В, С – уровни доказательств
5.5.6. ЭхоКГ в покое
Основная цель ЭхоКГ в покое – дифференциальная диагностика с некоронарогенной болью в груди, возникающей при пороках аортального клапана, ГКМП и др. Проведение ЭхоКГ целесообразно у больных с шумами сердца, клиническими или ЭКГ проявлениями ГЛЖ, перенесенного ИМ, наличием СН. Внедрение тканевой допплер-ЭхоКГ расширило возможности изучения диастолической функции миокарда. Особую ценность ЭхоКГ в покое имеет для стратификации риска больных Ст Ст.
РЕКОМЕНДАЦИИ по проведению эхокардиографии в покоеу больных стенокардией
Класс 11. Аускультативные изменения, указывающие на нали-чие порока клапанов сердца или гипертрофическую кардиомиопатию (В)
2. Признаки сердечной недостаточности (В)
3. Перенесенный инфаркт миокарда (В)
4. Блокада левой ножки пучка Гиса, зубцы Q или другиезначимые патологические изменения на ЭКГ, вклю-чая левый передний гемиблок, изменения ST илидругие (С).
Примечание: А, В, С – уровни доказательств
5.5.7. Стресс-ЭхоКГ
Стресс-ЭхоКГ в настоящее время является однимиз наиболее востребованных и высокоинформативныхметодов неинвазивной диагностики скрытой коронарнойнедостаточности. Главной предпосылкой, лежащей в ос-нове метода, является феномен ишемического каскада,заключающийся в том, что изменению сократимостимиокарда предшествуют снижение кровотока, нарушениеметаболизма и диастолической функции. Измененияна ЭКГ и приступ стенокардии являются завершающимикомпонентами каскада. Стресс-ЭхоКГ превосходит нагру-зочную ЭКГ по прогностической ценности, обладаетбольшей чувствительностью (80–85 %) и специфичностью (84–86 %) в диагностике КБС.Нагрузки, используемые при выполнении методикистресс-ЭхоКГ, основаны на различных механизмах инду-цирования ишемии:• физические – вертикальная и горизонтальная велоэр-гометрия (ВЭМ), бег на тредмиле, ручная эргометрияи др.;• электрическая стимуляция сердца – ЧПЭС;• фармакологические – с добутамином, дипиридамо-лом, аденозином, эргоновином, комбинированныепробы.Перспективным методом является тканевая допплер-ЭхоКГ, позволяющая количественно оценить региональ-ную скорость сокращения миокарда. Количественныйхарактер метода снижает вариабельность результатови степень субъективности их интерпретации. Есть данныео том, что тканевая допплер-ЭхоКГ может повысить про-гностическое значение стресс-теста. Однако этот методимеет ограничения, присущие рутинным доплер-ЭхоКГметодам, связанные с углом локации миокарда.
5.5.8. Перфузионная сцинтиграфия миокардас нагрузкой
В основе метода лежит фракционный принципSapirstein, согласно которому радионуклид в процес-се первой циркуляции распределяется в миокардев количествах, пропорциональных коронарной фрак-ции сердечного выброса, и отражает региональноераспределение перфузии. Тест с ФН является болеефизиологичным и предпочтительным методом вос-произведения ишемии миокарда, однако могут бытьиспользованы фармакологические пробы.Варианты перфузионной сцинтиграфии миокарда:• двухмерная перфузионная сцинтиграфия миокар-да.• ОПЭКТ.Для перфузионной сцинтиграфии миокарда чащевсего используют таллий-201 и технеций-99-m.Чувствительность и специфичность сцинтигра-фии с нагрузкой составляют в среднем: 85–90 %и 70–75 %, соответственно.Показания к стресс-ЭхоКГ и стресс-сцинтигра-фии аналогичные. Выбор метода зависит от егодоступности и опыта исследователей. Преимуществомстресс-ЭхоКГ перед перфузионной сцинтиграфиеймиокарда является более высокая специфичность,возможность более точного изучения анатомиии функции сердца, более высокая доступность и мень-шая стоимость, а также отсутствие облучения. Однакоу 5–10 % больных не удается получить адекватноеизображение.Стресс-ЭхоКГ и перфузионная сцинтиграфиямиокарда, являясь более затратными по сравнениюс ЭКГ пробы с ФН, имеют большое значение приобследовании больных с низкой вероятностью нали-чия КБС, прежде всего женщин, при неоднозначныхрезультатах ЭКГ с нагрузкой, при выборе артерии дляреваскуляризации миокарда и оценки ишемии послереваскуляризации.
РЕКОМЕНДАЦИИ по проведению стресс-ЭхоКГ и сцинтиграфии миокардау больных стабильной стенокардией
Класс I1. Наличие изменений на ЭКГ в покое, блокады левойножки пучка Гиса, депрессии сегмента ST > 1 мм,наличие ритма электрокардиостимулятора или синд-рома Вольфа-Паркинсона-Уайта, которые не позво-ляют интерпретировать результаты ЭКГ с нагрузкой(В).
2. Неоднозначные результаты ЭКГ с нагрузкой приудовлетворительной ее переносимости у больногос невысокой вероятностью коронарной болезни серд-ца, если диагноз вызывает сомнение (В).
Класс II а1. Определение локализации ишемии миокардаперед реваскуляризацией миокарда (интервенци-онным вмешательством на коронарных артерияхили аортокоронарным шунтированием) (В).
2. Альтернатива ЭКГ с нагрузкой при наличиисоответствующего оборудования, персоналаи средств (В).
3. Альтернатива ЭКГ с нагрузкой при низкой вероят-ности наличия коронарной болезни сердца, напри-мер, у женщин с атипичной болью в груди (В).
4. Оценка функционального значения умеренногостеноза коронарных артерий, выявленного приангиографии (С).
5. Определение локализации ишемии миокарда припланировании реваскуляризации у больных, кото-рым проведена ангиография (В).
Если больной не может выполнить адекватнуюфизическую нагрузку, то перечисленные вышепоказания (Класс I, IIа) подходят для проведенияфармакологических стресс-тестов.
Примечание: А, В, С – уровни доказательств
5.5.9. Мультиспиральная компьютернаятомография (МСКТ) сердца и коронарныхсосудов
Показаниями для применения МСКТ сердцаявляются:• определение коронарного атеросклероза на ос-новании выявления и количественной оценкикоронарного кальциноза;• неинвазивная коронарография;• неинвазивная шунтография (артериальные и ве-нозные шунты);• оценка анатомии и функции камер сердца приврожденных и приобретенных болезнях сердца;• КТ аорты, легочной артерии, периферическихартерий и вен;Проведение МСКТ и электронно-лучевой томог-рафии с целью выявления кальциноза КА оправданов следующих случаях:• при обследовании мужчин в возрасте 45–65 лети женщин в возрасте 55–75 лет без установлен-ных ССЗ с целью раннего выявления начальныхпризнаков коронарного атеросклероза;• как начальный диагностический тест в амбула-торных условиях у пациентов в возрасте < 65 летс атипичными болями в грудной клетке приотсутствии установленного диагноза ИБС;• как дополнительный диагностический тест у па-циентов в возрасте < 65 лет с сомнительнымирезультатами нагрузочных тестов или наличиемтрадиционных коронарных ФР при отсутствииустановленного диагноза ИБС;• для проведения дифференциального диагнозамежду хронической сердечной недостаточностью(ХСН) ишемического и неишемического генеза(кардиопатии, миокардиты).
5.6. Инвазивные методы изучения анатомии КА
5.6.1. КАГ
КАГ в настоящее время является основным методомдиагностики состояния коронарного русла. Несмотряна интенсивное развитие неинвазивных методов иссле-дования, КАГ позволяет выбрать оптимальный способлечения: медикаментозный или реваскуляризациюмиокарда.Степень сужения сосуда определяется уменьшениемдиаметра его просвета по сравнению с необходимым и выражается в %. До настоящего времени использоваласьвизуальная оценка:
• нормальная КА, измененный контур артерии безопределения степени стеноза;
• сужение < 50 %;
• сужение на 51–75 %, 76–95 %, 95–99 % (субтотальное), 100 % (окклюзия).Существенным считается сужение артерии > 50 %,а гемодинамически незначимым – сужение просвета сосу-да < 50 %.КАГ позволяет определить:• тип кровоснабжения миокарда и варианты отхождения КА;
• наличие, локализацию, протяженность, степень и ха-рактер атеросклеротического поражения коронарногорусла;• признаки осложненного поражения (тромбоз, изъязв-ление, кальциноз и т. д.);
• спазм КА;
• миокардиальный мостик;
• степень коллатерального кровотока;
• аномальную анатомию КА.
КАГ условно различается по срокам выполнения– Экстренная КАГ (в течение 6 ч):
• в случае ОКС (нестабильная стенокардия, ИМ), прирецидивирующем болевом синдроме, рефрактерном кадекватной терапии.;– Неотложная КАГ (в течение 6–12 ч):
• ухудшение состояния больного, находящегося на ле-чении в стационаре по поводу прогрессирования сте-нокардии напряжения;
• присоединение приступов стенокардии покоя;
• отсутствие эффекта от максимальной антиангиналь-ной терапии;
• ухудшение состояния больного после проведеннойэндоваскулярной операции или коронарного шунти-рования (КШ): наличие ангинозного синдрома, отри-цательной динамики на ЭКГ, повышение маркеровповреждения миокарда.– Плановая КАГ:
• объективные признаки ишемии миокарда;
• преходящие изменения ишемического характера,зарегистрированные на ЭКГ покоя или по даннымСМ ЭКГ;
• положительная проба с ФН (ВЭМ, тредмил-тест,ЧПЭС, стресс-ЭхоКГ, сцинтиграфия миокарда);• приступы стенокардии напряжения и покоя на фонеантиангинальной терапии; • ранняя постинфарктная стенокардия (4 недели от на-чала ИМ);• критерии высокого риска ИБС по результатам неин-вазивного обследования;• наличие в анамнезе опасных желудочковых наруше-ний ритма с высоким риском клинической смерти,указание на клиническую ВС;• перед операциями на клапанном аппарате сердцапосле 40-летнего возраста;• дифференциальная диагностика с некоронароген-ными заболеваниями миокарда, в т.ч. атипичныйболевой синдром, ГКМП, дилатационная кардиоми-опатия (ДКМП) и др.;• социальные показания при минимально выраженныхи нечетких признаках ишемии миокарда, при усло-вии, что профессия больного связана с риском дляжизни других людей (летчики, водители);• после трансплантации сердца общепринятый про-токол наблюдения включает ежегодное проведениеКАГ, нередко в сочетании с внутрисосудистым ультра-звуковым исследованием.Абсолютных противопоказаний для назначения КАГв настоящее время не существует.Относительные противопоказания к КАГ• Острая почечная недостаточность;• Хроническая почечная недостаточность (уровень креатинина крови 160–180 ммоль/л);• Аллергические реакции на контрастное веществои непереносимость йода;• Активное желудочно-кишечное кровотечение, обост-рение язвенной болезни;
• Выраженные коагулопатии;
• Тяжелая анемия;
• Острое нарушение мозгового кровообращения;
• Выраженное нарушение психического состояниябольного;
• Серьезные сопутствующие заболевания, значительноукорачивающие жизнь больного или резко увеличи-вающие риск последующих лечебных вмешательств;
• Отказ больного от возможного дальнейшего леченияпосле исследования (эндоваскулярного вмешательс-тва, КШ);
• Выраженное поражение периферических артерий,ограничивающее артериальный доступ;
• Декомпенсированная СН или острый отек легких;
• Злокачественная АГ, плохо поддающаяся медикамен-тозному лечению;
• Интоксикация сердечными гликозидами;• Выраженное нарушение электролитного обмена;
• Лихорадка неизвестной этиологии и острые инфекционные заболевания;
• Инфекционный эндокардит;
• Обострение тяжелого некардиологического хроничес-кого заболевания;Основные задачи КАГ
• Уточнение диагноза в случаях недостаточной информативности результатов неинвазивных методов обследования;
• Определение возможности реваскуляризации миокарда и характера вмешательства – чрескожныекоронарные вмешательства (ЧКВ) или КШ. Показания для назначения КАГ больному Ст Ст прирешении вопроса о возможности выполнения ЧКВ или КШ:
• тяжелая стенокардия III-IV ФК, сохраняющаяся приоптимальной антиангинальной терапии
• признаки выраженной ишемии миокарда по резуль-татам неинвазивных методов;
• наличие у больного в анамнезе эпизодов ВС илиопасных желудочковых нарушений ритма;
• прогрессирование заболевания по данным динамикинеинвазивных тестов;
• раннее развитие тяжелой стенокардии (ФК III)после ИМ и реваскуляризации миокарда (до 1 мес.);
• сомнительные результаты неинвазивных тестову лиц с социально значимыми профессиями (водите-ли общественного транспорта, летчики и др.).
Таким образом, чем больше выражена клиническаясимптоматика, чем хуже прогноз по клиническим при-знакам, тем больше оснований для назначения больномуКАГ и решения вопроса о реваскуляризации миокарда.Частота серьезных осложнений при диагностическойкатетеризации составляет 1–2 %, общая частота смерти,ИМ или мозгового инсульта (МИ) ~ 0,1–0,2 %.
РЕКОМЕНДАЦИИ по проведению коронарной ангиографии с цельюустановления диагноза у больных стабильнойстенокардией
Класс I1. Тяжелая стабильная стенокардия (III-IV ФК) и вы-сокая вероятность наличия коронарной болезнисердца, особенно при отсутствии адекватного ответана медикаментозную терапию (В).
2. Остановка сердца в анамнезе (В).
3. Серьезные желудочковые аритмии (С).
4. Раннее развитие среднетяжелой или тяжелой стенокардии после реваскуляризации миокарда (чрескожного вмешательства на коронарных артериях или аортокоронарного шунтирования) (С).
Класс II а1. Неоднозначные или противоречивые результаты неинвазивных тестов при наличии среднего или высокого риска коронарной болезни сердца (С).
2. Высокий риск рестеноза после чрескожного вмешательства на коронарных артериях (в прогностически важной области) (С).
Примечание: А, В, С – уровни доказательств
В последние годы с целью более полной оценки характера поражения КА выполняется внутрисосудистоеультразвуковое исследование. Эта методика позволяетболее детально оценить структуру АБ, вероятность атеротромбоза, осложнений ЧКВ и др. Однако этот метод требует дорогостоящего оборудования и высококвали-фицированного персонала.
6. Классификация преходящей ишемии миокарда
В настоящее время рассматривают следующие виды преходящей ишемии миокарда:
• Ст Ст;
• вазоспастическая (вариантная) стенокардия;
• ББИМ.
6.1. Стабильная стенокардия
Ст Ст напряжения в зависимости от тяжести при нято делить на ФК (таблицы 4, 5).Необходимо отметить, что понятие “ФК” при-менительно к Ст Ст довольно динамично, может наблюдаться переход из одного ФК в другой. Этот переход осуществляется как под влиянием антиан-гинальной терапии, так и спонтанно. Обычное течение Ст Ст медленное и линейное, но возможны волнообразные обострения, которые могут чередоваться с ремиссиями до 10–15 лет. У больного Ст СтТФН может значительно меняться в течение 2–3 дней, что подтверждается показателями ВЭМ или тредмил-теста (стенокардия с вариабельным порогом ишемии). Чаще это обусловлено изменениемтонуса КА (динамический коронарный стеноз).
6.2. Вазоспастическая (вариантная) стенокардия
У части больных ИБС наблюдаются боли типич-ной локализации, которые возникают в покоеи обычно отсутствуют или возникают редко приФН. Механизм этих приступов связан с эпизодамилокального спазма КА при отсутствии явных атеро-склеротических поражений. Этот болевой синдромназывают вариантной стенокардией или стенокар-дией Принцметала. В этом случае доставка кисло-рода к миокарду снижается вследствие интенсивно-го вазоспазма.У значительного числа больных вазоспастическойстенокардией определяется стенозирующий коронар-ный атеросклероз. В таких случаях вазоспастическаястенокардия может сочетаться со стенокардией напря-жения. Причинами вазоспазма могут быть курение,холод, нарушение состава электролитов (калий, маг-ний), аутоиммунные заболевания.Естественное течение и прогноз. Прогноз вазос-пастической стенокардии зависит от распростра-ненности КБС. Смерть и ИМ реже развиваютсяу больных при отсутствии ангиографических при-знаков стенозирующего коронарного атеросклероза. Коронарная смертность у таких пациентовсоставляет ~ 0,5 % в год, однако при сочетанииспазма со стенозом прогноз хуже.Критерии клинической и ЭКГ диагностикивазоспастической стенокардии
• Ангинозные приступы чаще возникают в покоеи сопровождаются преходящим подъемом (ане снижением) сегмента ST на ЭКГ.
• Ангинозные приступы иногда могут появитьсяна фоне выполнения ФН, которая обычно хорошо переносится. Это, так называемый, вари-абельный порог возникновения стенокардии.Приступы развиваются после ФН, выполняемойв утренние часы, но не в дневное и вечернеевремя.
• Ангинозные приступы можно предупредитьи купировать АК и нитратами, эффект β-АБменее выражен. У некоторых больных с ангиоспастической стенокардией β-АБ могутвызвать проишемическое действие. Спонтанный спазм КА при КАГ у больныхс предполагаемой вазоспастической стенокардиейнаблюдают редко. В связи с этим для подтверждения наличия вазоспазма часто используют провокационные пробы. Гипервентиляция и холодоваяпроба характеризуются низкой чувствительностьюв диагностике коронароспазма. Большей диагностической ценностью обладают пробы с ацетилхолином и эргоновином. Проведение провокационныхпроб не рекомендуется без КАГ.
РЕКОМЕНДАЦИИ по применению диагностических тестов при подозрениина вазоспастическую стенокардию
Класс I
1. ЭКГ во время приступа (по возможности) (В)
2. Коронарная ангиография у больных с характерными приступами стенокардии и изменениямисегмента ST, которые проходят под влияниемнитратов и/или антагонистов кальция, для оценкипоражения коронарных сосудов (В)
Класс II а
1. Интракоронарные провокационные пробы дляидентификации коронароспазма у больных с кли-ническими его проявлениями, если при ангиог-рафии отсутствуют изменения или определяетсянестенозирующий коронарный атеросклероз (В).
2. Амбулаторное мониторирование ЭКГ для выявле-ния сдвигов сегмента ST (С).
Примечание: А, В, С – уровни доказательств
Клиническая классификация болей в груди (Diamond AG, 1983)
Типичная стенокардия (определенная)
Загрудинная боль или дискомфорт характерного качества и продолжительности.
Возникает при ФН или эмоциональном стрессе.
Проходит в покое и (или) после приема нитроглицерина.
Атипичная стенокардия (вероятная)
Два из перечисленных выше признаков.
Несердечная боль (не связанная с ишемией миокарда)
Один или ни одного из вышеперечисленных признаков
5.4. Лабораторные исследования
Лабораторные исследования позволяют выявить ФР ССЗ, установить возможные причины и сопутствую-щие состояния, провоцирующие ишемию миокарда.Минимальный перечень лабораторных показателей при первичном обследовании больного с подозрением на ИБС и стенокардию:• определение содержания в крови: гемоглобина, ОХС,ХС ЛВП, ХС ЛНП, ТГ, глюкозы, аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ).
РЕКОМЕНДАЦИИ по лабораторному обследованию больных стенокардией
Класс 1 (все больные)
1. Уровни липидов натощак, включая общий холесте-рин, липопротеиды низкой и высокой плотности,триглицериды (В)*2. Гликемия натощак (В)3. Общий анализ крови, включая определение гемогло-бина и лейкоцитарной формулы (В)4. Уровень креатинина (С)
Класс 1 (при наличии клинических показаний)
1. Маркеры повреждения миокарда (тропонин T, I) при наличии признаков нестабильности или острогокоронарного синдрома (А);2. Показатели функции щитовидной железы (С).
Класс II а1.
Пероральная проба с нагрузкой глюкозой (В).
Класс II b1. Высокочувствительный С-реактивный белок (В);2. Липопротеин (а), АпоА и АпоВ (В);3. Гликированный гемоглобин (B);4. NT-proBNP – концевой фрагмент мозговогонатрийуретического пептида (В).
РЕКОМЕНДАЦИИ по лабораторному обследованию в динамике
Класс II а1. Липидный профиль и гликемия натощак ежегодно(С).Примечание:* А, В, С – уровни доказательств
5.5.1. ЭКГ в покое
ЭКГ в 12 отведениях является обязательным методом диагностики ишемии миокарда при стенокардии.Изменения на ЭКГ в покое часто отсутствуют. Особую ценность имеет ЭКГ, зарегистрированная во время болевого эпизода. Как правило, это удается выполнить при стационарном наблюдении за больным. Во время ишемии миокарда на ЭКГ фиксируются изменения конечной части желудочкового комплекса: сегмента ST и зубца Т. Острая ишемия обычно приводит к транзиторному горизонтальному или косонисходящему снижению сегментаST и уплощению или инверсии зубца Т. Иногда отмечается подъем сегмента ST, что свидетельствует о более тяжелой ишемии миокарда. Регистрация ЭКГ во время болевого приступа особенно ценна при предположении о наличии спазма КА. В отличие от острого ИМ, при стенокардии все отклонения сегмента ST быстро нормализуются после купирования симптомов. На ЭКГ в покое могут быть выявлены признаки коронарной болезни сердца(КБС), например, перенесенный ИМ. Патологические зубцы Q могут иметь место при тромбоэмболии легочнойартерии, резко выраженных гипертрофиях левого и правого желудочков (ГЛЖ и ГПЖ), ГКМП, блокаде ветвей левой ножки пучка Гиса, опухолях и травмах сердца.Дифференциальная диагностика этих состояний базируется на оценке ЭКГ во время острого периода ИМ,когда в динамике имеет место типичная эволюция ЭКГ:от монофазной ЭКГ периода повреждения до двухфазнойв подострый и рубцовый периоды. При изменениях ЭКГ,обусловленных ГЛЖ, опухолями и травмами сердца,отсутствует динамика начальной и конечной частей желудочкового комплекса.
РЕКОМЕНДАЦИИ по регистрации ЭКГ в покое у больных стенокардией
Класс 1 (все больные)1. ЭКГ в покое при отсутствии приступа стенокардии(С);
2. ЭКГ во время приступа боли (если возможно) (В).
РЕКОМЕНДАЦИИпо повторной регистрации ЭКГ в динамике
Класс II b1. Повторная регистрация ЭКГ в динамике при отсутс-твии изменений состояния больного (С).
Примечание: А, В, С – уровни доказательств
5.5.2. Рентгенография органов грудной клетки
Этот метод у больных Ст Ст не имеет особого диагностического значения и не позволяет стратифицировать риск. Рентгенограмма в стандартных проекциях показана при наличии сердечной недостаточности (СН), аускультативной картине порока сердца или заболевания легких. Наличие кардиомегалии, застоя крови в легких, увеличения предсердий и кальциноза структур сердца имеет про-гностическое значение.
РЕКОМЕНДАЦИИ по рентгенографии органов грудной клетки у больныхстенокардией
Класс I1. Рентгенография грудной клетки показана при нали-чии симптомов сердечной недостаточности или аус-культативных изменений (С)
2. Рентгенография грудной клетки обоснована приналичии признаков поражения легких (В)
Примечание: А, В, С – уровни доказательств
5.5.3. ЭКГ пробы с ФН
ЭКГ, зарегистрированная в покое, вне болевого при-ступа, у больного без ИМ в анамнезе, может оказаться нормальной. Однако при начальном обследовании,во время приступа стенокардии и при периодическом контроле во время последующих визитов рекомендуется регистрация ЭКГ. Во время пробы с ФН пациент выполняет возрастающую ФН на тредмиле или велоэргометре (ВЭМ), при этом контролируют самочувствие больного,постоянно регистрируются ЧСС и ЭКГ, через регулярные промежутки времени (1–3 мин) измеряется АД. Пробас ФН является более чувствительным и специфичным методом диагностики ишемии миокарда, чем ЭКГ в по-кое, и считается методом выбора при обследовании больных с подозрением на Ст Ст. Согласно многочисленным исследованиям и мета-анализам, чувствительность и специфичность депрессии сегмента ST в качестве критерия положительной пробыв диагностике КБС составляют: 23–100 % (в среднем 68 %) и 17–100 % (в среднем 77 %), соответственно.Пробу с ФН следует проводить после тщательного анализа симптомов и физического обследования, регистрации ЭКГ в покое, с учетом показаний и противопоказаний. Основные показания к проведению нагрузочных проб:
• дифференциальная диагностика ИБС и отдельных ее форм;• определение индивидуальной толерантности кФН (ТФН) у больных с установленным диагнозом ИБС и уточнение ФК стенокардии;
• оценка эффективности лечебных, в т.ч. хирургических и реабилитационных мероприятий;• экспертиза трудоспособности больных ССЗ;
• оценка прогноза;
• оценка эффективности антиангинальных препаратов.Абсолютными противопоказаниями к проведению теста с ФН являются острая стадия ИМ (в течение 7 дней от его начала), нестабильная стенокардия, ост-рое нарушение мозгового кровообращения, острый тромбофлебит, тромбоэмболия легочной артерии,СН III-IV ФК согласно классификации Нью-йоркской ассоциации сердца (NYHA), выраженная легочная недостаточность, лихорадка. Нецелесообразно выполнять нагрузочный тест при тахиаритмиях, полной блокаде левой ножки пучка Гиса, высоких степенях синоатриальной (СА) и атриовентрикулярной (АВ) блокад, а также при выраженном остеоартрозе, облитерирующих заболеваниях сосудов нижних конечностей. Результаты пробы часто оказываются ложноположительными у больных с ГЛЖ, нарушениями электролит-ного состава, нарушениями внутрижелудочковой проводимости и при лечении сердечными гликозидами. Пробас ФН менее чувствительна и специфична у женщин: чувствительность составляет в среднем 65–75 %, специфичность 50–70 %.Результаты пробы с ФН оценивают на основании не только изменений ЭКГ, но и уровня переносимой ФН,степени увеличения ЧСС, АД, скорости восстановления ЧСС после прекращения нагрузки и клинических прояв-лений. Необходимо фиксировать причины прекращения пробы и симптомы, которые в этот момент имели место,а также измерять время до появления изменений на ЭКГи/или симптомов, общую продолжительность ФН, изменения АД и ЧСС, распространенность и выраженность изменений на ЭКГ, их динамику после прекращения ФН. Причины прекращения пробы с нагрузкой– Появление симптомов, например, боли в груди,усталости, одышки, боли в ногах, головокружения, головной боли, нарушения координации движений.– Сочетание симптомов (например, боли) с выраженными изменениями сегмента ST.– Безопасность больного:
• выраженная депрессия сегмента ST (депрессия сегмента ST > 2 мм является относительным показанием;если депрессия сегмента ST составляет ≥ 4 мм, то это является абсолютным показанием к прекращению пробы);
• подъем сегмента ST ≥ 1 мм;• выраженная аритмия;
• стойкое снижение систолического АД (САД) более чем на 10 мм рт.ст.;
• высокая АГ (САД > 250 мм рт.ст. или диастолическое АД (ДАД) > 115 мм рт.ст.);
• достижение субмаксимальной (75 % от максимальной возрастной) ЧСС;
• как мера предосторожности по решению врача.
Проба с ФН считается «положительной» в плане диагностики ИБС, если воспроизводятся типичные для пациента боль или стеснение в груди и возникают характерные для ишемии изменения на ЭКГ. Не всегда боль сопровождается снижением сегмента ST. Проба считается положи-тельной, если снижение появится без боли, либо если типичный приступ стенокардии развивается без снижения сегмента ST. Результаты пробы с ФН могут быть неубедительными,если у больного не достигнуто, по крайней мере, 75 %от максимальной ЧСС при отсутствии симптомов ишемии, если он не может выполнить адекватную нагрузкуиз за ортопедических проблем или заболеваний других органов, а также при наличии неспецифических изменений на ЭКГ. За исключением тех случаев, когда вероятность КБС очень низкая, таким больным следует провести альтернативное неинвазивное исследование. «Нормальные» результаты пробы у больных, получающих антиангинальные препараты, не исключают наличие выраженного стеноза КА.Информативность теста с ФН может уменьшаться при приеме некоторых препаратов. Бета-адреноблокаторы (β-АБ) или некоторые антагонисты кальция (АК), урежающие пульс, могут не позволить достичь целевой ЧСС. В этих случаях следует иметь в виду, для чего выполняется нагрузочная проба. Если она проводится для того, чтобы установить наличие у пациента ИБС,тогда эти препараты должны быть отменены за 24–48 ч перед тестом с ФН. При необходимости оценить эффективность подобранной схемы лечения у пациентов с диагностированной ИБС проба проводится на фоне приема препаратов.Учитывая большую важность этой информации, необходимо во всех случаях (при отсутствии противопоказаний) стремиться к выполнению нагрузочных проб у боль-ных Ст Ст. ЭКГ с ФН является методом выбора:
• при первичном обследовании, если больной может выполнять ФН и возможна интерпретация ЭКГ;• при ухудшении симптомов у больного ИБС;
• при исследовании в динамике, если достигнут контроль стенокардии.
РЕКОМЕНДАЦИИ по проведению пробы с физической нагрузкой у больныхстенокардией
Класс I1. Пробу следует проводить при наличии симптомовстенокардии и средней/высокой вероятности коронарнойболезни сердца (с учетом возраста, пола и клиническихпроявлений) за исключением тех случаев, когда пробане может быть выполнена из-за непереносимости нагруз-ки или не может быть оценена из-за наличия измененийна ЭКГ в покое (В).
Класс II b1. Наличие депрессии сегмента ST в покое 1 мм илилечение дигоксином (В)
2. Низкая вероятность наличия коронарной болезнисердца (< 10 %) с учетом возраста, пола и характераклинических проявлений (В)
РЕКОМЕНДАЦИИ по проведению пробы с физической нагрузкой в динамикеу больных стабильной стенокардией
Класс II b1. Проба с ФН в динамике при отсутствии клиническихизменений состояния больного (С).
Примечание: А, В, С – уровни доказательств
5.5.4. Чреспищеводная предсердная электрическаястимуляция (ЧПЭС)
Для диагностики скрытой коронарной недостаточности возможно выполнение ЧПЭС. В основе этогометода лежит повышение потребности миокарда в кислороде за счет увеличения ЧСС без существенного изменения АД.Показания к ЧПЭС – Невозможность выполнения проб с ФН (ВЭМ-тест, тредмил) в связи с наличием сопутствующих заболеваний или противопоказаний к нагрузочным тестам.– Неинформативность пробы с ФН вследствие того,что она не доведена до диагностических критериев по ЭКГ или до субмаксимальной возрастной ЧСС. Признаки ишемии на ЭКГ при ЧПЭС такие же, как и при пробе с ФН, только во внимание принимается снижение сегмента ST в первых спонтанных комплексах после прекращения стимуляции сердца.
5.5.5. Амбулаторное мониторирование ЭКГ
Этот метод целесообразен для выявления признаков ишемии миокарда при повседневной активности,в т.ч. для диагностики без болевой ишемии миокарда(ББИМ). Критерием ишемии миокарда при суточном мониторировании (СМ) ЭКГ является депрессия сегмента ST > 2 мм при ее длительности не менее 1 мин.Имеет значение длительность ишемических изменений по данным СМ ЭКГ. Если общая продолжительность снижения сегмента ST достигает 60 мин,то это можно расценивать как проявление тяжелой КБС и является одним из показаний к реваскуляризации миокарда. Чувствительность СМ ЭКГв диагностике ИБС составляет 44–81 %, специфичность – 61–85 %. СМ ЭКГ имеет меньшую информативность в выявлении преходящей ишемии по сравнению с пробой с ФН. Амбулаторное мониторирование ЭКГ особенно информативно для выявления вазоспастической стенокардии или стенокардии Принцметала, которая сопровождается, как правило, подъемом сегмента ST на ЭКГ,синусовой тахикардией и желудочковыми нарушениями ритма сердца. Эти эпизоды достаточно кратковременны,и после их окончания сегмент ST возвращается к исходному положению.СМ ЭКГ необходимо также для диагностики серьезных нарушений ритма, часто сопровождающих ИБС. Амбулаторное мониторирование ЭКГ проводится в случаях предполагаемой стенокардии при нормальной пробес ФН.
РЕКОМЕНДАЦИИ по проведению амбулаторного мониторирования ЭКГ у больных стенокардией
Класс I1. Стенокардия, сопровождающаяся нарушениямиритма (В)
Класс II а1. Подозрение на вазоспастическую стенокардию (С)
Класс II b1. Безболевая ишемия миокарда (С)
Примечание: А, В, С – уровни доказательств
5.5.6. ЭхоКГ в покое
Основная цель ЭхоКГ в покое – дифференциальная диагностика с некоронарогенной болью в груди, возникающей при пороках аортального клапана, ГКМП и др. Проведение ЭхоКГ целесообразно у больных с шумами сердца, клиническими или ЭКГ проявлениями ГЛЖ, перенесенного ИМ, наличием СН. Внедрение тканевой допплер-ЭхоКГ расширило возможности изучения диастолической функции миокарда. Особую ценность ЭхоКГ в покое имеет для стратификации риска больных Ст Ст.
РЕКОМЕНДАЦИИ по проведению эхокардиографии в покоеу больных стенокардией
Класс 11. Аускультативные изменения, указывающие на нали-чие порока клапанов сердца или гипертрофическую кардиомиопатию (В)
2. Признаки сердечной недостаточности (В)
3. Перенесенный инфаркт миокарда (В)
4. Блокада левой ножки пучка Гиса, зубцы Q или другиезначимые патологические изменения на ЭКГ, вклю-чая левый передний гемиблок, изменения ST илидругие (С).
Примечание: А, В, С – уровни доказательств
5.5.7. Стресс-ЭхоКГ
Стресс-ЭхоКГ в настоящее время является однимиз наиболее востребованных и высокоинформативныхметодов неинвазивной диагностики скрытой коронарнойнедостаточности. Главной предпосылкой, лежащей в ос-нове метода, является феномен ишемического каскада,заключающийся в том, что изменению сократимостимиокарда предшествуют снижение кровотока, нарушениеметаболизма и диастолической функции. Измененияна ЭКГ и приступ стенокардии являются завершающимикомпонентами каскада. Стресс-ЭхоКГ превосходит нагру-зочную ЭКГ по прогностической ценности, обладаетбольшей чувствительностью (80–85 %) и специфичностью (84–86 %) в диагностике КБС.Нагрузки, используемые при выполнении методикистресс-ЭхоКГ, основаны на различных механизмах инду-цирования ишемии:• физические – вертикальная и горизонтальная велоэр-гометрия (ВЭМ), бег на тредмиле, ручная эргометрияи др.;• электрическая стимуляция сердца – ЧПЭС;• фармакологические – с добутамином, дипиридамо-лом, аденозином, эргоновином, комбинированныепробы.Перспективным методом является тканевая допплер-ЭхоКГ, позволяющая количественно оценить региональ-ную скорость сокращения миокарда. Количественныйхарактер метода снижает вариабельность результатови степень субъективности их интерпретации. Есть данныео том, что тканевая допплер-ЭхоКГ может повысить про-гностическое значение стресс-теста. Однако этот методимеет ограничения, присущие рутинным доплер-ЭхоКГметодам, связанные с углом локации миокарда.
5.5.8. Перфузионная сцинтиграфия миокардас нагрузкой
В основе метода лежит фракционный принципSapirstein, согласно которому радионуклид в процес-се первой циркуляции распределяется в миокардев количествах, пропорциональных коронарной фрак-ции сердечного выброса, и отражает региональноераспределение перфузии. Тест с ФН является болеефизиологичным и предпочтительным методом вос-произведения ишемии миокарда, однако могут бытьиспользованы фармакологические пробы.Варианты перфузионной сцинтиграфии миокарда:• двухмерная перфузионная сцинтиграфия миокар-да.• ОПЭКТ.Для перфузионной сцинтиграфии миокарда чащевсего используют таллий-201 и технеций-99-m.Чувствительность и специфичность сцинтигра-фии с нагрузкой составляют в среднем: 85–90 %и 70–75 %, соответственно.Показания к стресс-ЭхоКГ и стресс-сцинтигра-фии аналогичные. Выбор метода зависит от егодоступности и опыта исследователей. Преимуществомстресс-ЭхоКГ перед перфузионной сцинтиграфиеймиокарда является более высокая специфичность,возможность более точного изучения анатомиии функции сердца, более высокая доступность и мень-шая стоимость, а также отсутствие облучения. Однакоу 5–10 % больных не удается получить адекватноеизображение.Стресс-ЭхоКГ и перфузионная сцинтиграфиямиокарда, являясь более затратными по сравнениюс ЭКГ пробы с ФН, имеют большое значение приобследовании больных с низкой вероятностью нали-чия КБС, прежде всего женщин, при неоднозначныхрезультатах ЭКГ с нагрузкой, при выборе артерии дляреваскуляризации миокарда и оценки ишемии послереваскуляризации.
РЕКОМЕНДАЦИИ по проведению стресс-ЭхоКГ и сцинтиграфии миокардау больных стабильной стенокардией
Класс I1. Наличие изменений на ЭКГ в покое, блокады левойножки пучка Гиса, депрессии сегмента ST > 1 мм,наличие ритма электрокардиостимулятора или синд-рома Вольфа-Паркинсона-Уайта, которые не позво-ляют интерпретировать результаты ЭКГ с нагрузкой(В).
2. Неоднозначные результаты ЭКГ с нагрузкой приудовлетворительной ее переносимости у больногос невысокой вероятностью коронарной болезни серд-ца, если диагноз вызывает сомнение (В).
Класс II а1. Определение локализации ишемии миокардаперед реваскуляризацией миокарда (интервенци-онным вмешательством на коронарных артерияхили аортокоронарным шунтированием) (В).
2. Альтернатива ЭКГ с нагрузкой при наличиисоответствующего оборудования, персоналаи средств (В).
3. Альтернатива ЭКГ с нагрузкой при низкой вероят-ности наличия коронарной болезни сердца, напри-мер, у женщин с атипичной болью в груди (В).
4. Оценка функционального значения умеренногостеноза коронарных артерий, выявленного приангиографии (С).
5. Определение локализации ишемии миокарда припланировании реваскуляризации у больных, кото-рым проведена ангиография (В).
Если больной не может выполнить адекватнуюфизическую нагрузку, то перечисленные вышепоказания (Класс I, IIа) подходят для проведенияфармакологических стресс-тестов.
Примечание: А, В, С – уровни доказательств
5.5.9. Мультиспиральная компьютернаятомография (МСКТ) сердца и коронарныхсосудов
Показаниями для применения МСКТ сердцаявляются:• определение коронарного атеросклероза на ос-новании выявления и количественной оценкикоронарного кальциноза;• неинвазивная коронарография;• неинвазивная шунтография (артериальные и ве-нозные шунты);• оценка анатомии и функции камер сердца приврожденных и приобретенных болезнях сердца;• КТ аорты, легочной артерии, периферическихартерий и вен;Проведение МСКТ и электронно-лучевой томог-рафии с целью выявления кальциноза КА оправданов следующих случаях:• при обследовании мужчин в возрасте 45–65 лети женщин в возрасте 55–75 лет без установлен-ных ССЗ с целью раннего выявления начальныхпризнаков коронарного атеросклероза;• как начальный диагностический тест в амбула-торных условиях у пациентов в возрасте < 65 летс атипичными болями в грудной клетке приотсутствии установленного диагноза ИБС;• как дополнительный диагностический тест у па-циентов в возрасте < 65 лет с сомнительнымирезультатами нагрузочных тестов или наличиемтрадиционных коронарных ФР при отсутствииустановленного диагноза ИБС;• для проведения дифференциального диагнозамежду хронической сердечной недостаточностью(ХСН) ишемического и неишемического генеза(кардиопатии, миокардиты).
5.6. Инвазивные методы изучения анатомии КА
5.6.1. КАГ
КАГ в настоящее время является основным методомдиагностики состояния коронарного русла. Несмотряна интенсивное развитие неинвазивных методов иссле-дования, КАГ позволяет выбрать оптимальный способлечения: медикаментозный или реваскуляризациюмиокарда.Степень сужения сосуда определяется уменьшениемдиаметра его просвета по сравнению с необходимым и выражается в %. До настоящего времени использоваласьвизуальная оценка:
• нормальная КА, измененный контур артерии безопределения степени стеноза;
• сужение < 50 %;
• сужение на 51–75 %, 76–95 %, 95–99 % (субтотальное), 100 % (окклюзия).Существенным считается сужение артерии > 50 %,а гемодинамически незначимым – сужение просвета сосу-да < 50 %.КАГ позволяет определить:• тип кровоснабжения миокарда и варианты отхождения КА;
• наличие, локализацию, протяженность, степень и ха-рактер атеросклеротического поражения коронарногорусла;• признаки осложненного поражения (тромбоз, изъязв-ление, кальциноз и т. д.);
• спазм КА;
• миокардиальный мостик;
• степень коллатерального кровотока;
• аномальную анатомию КА.
КАГ условно различается по срокам выполнения– Экстренная КАГ (в течение 6 ч):
• в случае ОКС (нестабильная стенокардия, ИМ), прирецидивирующем болевом синдроме, рефрактерном кадекватной терапии.;– Неотложная КАГ (в течение 6–12 ч):
• ухудшение состояния больного, находящегося на ле-чении в стационаре по поводу прогрессирования сте-нокардии напряжения;
• присоединение приступов стенокардии покоя;
• отсутствие эффекта от максимальной антиангиналь-ной терапии;
• ухудшение состояния больного после проведеннойэндоваскулярной операции или коронарного шунти-рования (КШ): наличие ангинозного синдрома, отри-цательной динамики на ЭКГ, повышение маркеровповреждения миокарда.– Плановая КАГ:
• объективные признаки ишемии миокарда;
• преходящие изменения ишемического характера,зарегистрированные на ЭКГ покоя или по даннымСМ ЭКГ;
• положительная проба с ФН (ВЭМ, тредмил-тест,ЧПЭС, стресс-ЭхоКГ, сцинтиграфия миокарда);• приступы стенокардии напряжения и покоя на фонеантиангинальной терапии; • ранняя постинфарктная стенокардия (4 недели от на-чала ИМ);• критерии высокого риска ИБС по результатам неин-вазивного обследования;• наличие в анамнезе опасных желудочковых наруше-ний ритма с высоким риском клинической смерти,указание на клиническую ВС;• перед операциями на клапанном аппарате сердцапосле 40-летнего возраста;• дифференциальная диагностика с некоронароген-ными заболеваниями миокарда, в т.ч. атипичныйболевой синдром, ГКМП, дилатационная кардиоми-опатия (ДКМП) и др.;• социальные показания при минимально выраженныхи нечетких признаках ишемии миокарда, при усло-вии, что профессия больного связана с риском дляжизни других людей (летчики, водители);• после трансплантации сердца общепринятый про-токол наблюдения включает ежегодное проведениеКАГ, нередко в сочетании с внутрисосудистым ультра-звуковым исследованием.Абсолютных противопоказаний для назначения КАГв настоящее время не существует.Относительные противопоказания к КАГ• Острая почечная недостаточность;• Хроническая почечная недостаточность (уровень креатинина крови 160–180 ммоль/л);• Аллергические реакции на контрастное веществои непереносимость йода;• Активное желудочно-кишечное кровотечение, обост-рение язвенной болезни;
• Выраженные коагулопатии;
• Тяжелая анемия;
• Острое нарушение мозгового кровообращения;
• Выраженное нарушение психического состояниябольного;
• Серьезные сопутствующие заболевания, значительноукорачивающие жизнь больного или резко увеличи-вающие риск последующих лечебных вмешательств;
• Отказ больного от возможного дальнейшего леченияпосле исследования (эндоваскулярного вмешательс-тва, КШ);
• Выраженное поражение периферических артерий,ограничивающее артериальный доступ;
• Декомпенсированная СН или острый отек легких;
• Злокачественная АГ, плохо поддающаяся медикамен-тозному лечению;
• Интоксикация сердечными гликозидами;• Выраженное нарушение электролитного обмена;
• Лихорадка неизвестной этиологии и острые инфекционные заболевания;
• Инфекционный эндокардит;
• Обострение тяжелого некардиологического хроничес-кого заболевания;Основные задачи КАГ
• Уточнение диагноза в случаях недостаточной информативности результатов неинвазивных методов обследования;
• Определение возможности реваскуляризации миокарда и характера вмешательства – чрескожныекоронарные вмешательства (ЧКВ) или КШ. Показания для назначения КАГ больному Ст Ст прирешении вопроса о возможности выполнения ЧКВ или КШ:
• тяжелая стенокардия III-IV ФК, сохраняющаяся приоптимальной антиангинальной терапии
• признаки выраженной ишемии миокарда по резуль-татам неинвазивных методов;
• наличие у больного в анамнезе эпизодов ВС илиопасных желудочковых нарушений ритма;
• прогрессирование заболевания по данным динамикинеинвазивных тестов;
• раннее развитие тяжелой стенокардии (ФК III)после ИМ и реваскуляризации миокарда (до 1 мес.);
• сомнительные результаты неинвазивных тестову лиц с социально значимыми профессиями (водите-ли общественного транспорта, летчики и др.).
Таким образом, чем больше выражена клиническаясимптоматика, чем хуже прогноз по клиническим при-знакам, тем больше оснований для назначения больномуКАГ и решения вопроса о реваскуляризации миокарда.Частота серьезных осложнений при диагностическойкатетеризации составляет 1–2 %, общая частота смерти,ИМ или мозгового инсульта (МИ) ~ 0,1–0,2 %.
РЕКОМЕНДАЦИИ по проведению коронарной ангиографии с цельюустановления диагноза у больных стабильнойстенокардией
Класс I1. Тяжелая стабильная стенокардия (III-IV ФК) и вы-сокая вероятность наличия коронарной болезнисердца, особенно при отсутствии адекватного ответана медикаментозную терапию (В).
2. Остановка сердца в анамнезе (В).
3. Серьезные желудочковые аритмии (С).
4. Раннее развитие среднетяжелой или тяжелой стенокардии после реваскуляризации миокарда (чрескожного вмешательства на коронарных артериях или аортокоронарного шунтирования) (С).
Класс II а1. Неоднозначные или противоречивые результаты неинвазивных тестов при наличии среднего или высокого риска коронарной болезни сердца (С).
2. Высокий риск рестеноза после чрескожного вмешательства на коронарных артериях (в прогностически важной области) (С).
Примечание: А, В, С – уровни доказательств
В последние годы с целью более полной оценки характера поражения КА выполняется внутрисосудистоеультразвуковое исследование. Эта методика позволяетболее детально оценить структуру АБ, вероятность атеротромбоза, осложнений ЧКВ и др. Однако этот метод требует дорогостоящего оборудования и высококвали-фицированного персонала.
6. Классификация преходящей ишемии миокарда
В настоящее время рассматривают следующие виды преходящей ишемии миокарда:
• Ст Ст;
• вазоспастическая (вариантная) стенокардия;
• ББИМ.
6.1. Стабильная стенокардия
Ст Ст напряжения в зависимости от тяжести при нято делить на ФК (таблицы 4, 5).Необходимо отметить, что понятие “ФК” при-менительно к Ст Ст довольно динамично, может наблюдаться переход из одного ФК в другой. Этот переход осуществляется как под влиянием антиан-гинальной терапии, так и спонтанно. Обычное течение Ст Ст медленное и линейное, но возможны волнообразные обострения, которые могут чередоваться с ремиссиями до 10–15 лет. У больного Ст СтТФН может значительно меняться в течение 2–3 дней, что подтверждается показателями ВЭМ или тредмил-теста (стенокардия с вариабельным порогом ишемии). Чаще это обусловлено изменениемтонуса КА (динамический коронарный стеноз).
6.2. Вазоспастическая (вариантная) стенокардия
У части больных ИБС наблюдаются боли типич-ной локализации, которые возникают в покоеи обычно отсутствуют или возникают редко приФН. Механизм этих приступов связан с эпизодамилокального спазма КА при отсутствии явных атеро-склеротических поражений. Этот болевой синдромназывают вариантной стенокардией или стенокар-дией Принцметала. В этом случае доставка кисло-рода к миокарду снижается вследствие интенсивно-го вазоспазма.У значительного числа больных вазоспастическойстенокардией определяется стенозирующий коронар-ный атеросклероз. В таких случаях вазоспастическаястенокардия может сочетаться со стенокардией напря-жения. Причинами вазоспазма могут быть курение,холод, нарушение состава электролитов (калий, маг-ний), аутоиммунные заболевания.Естественное течение и прогноз. Прогноз вазос-пастической стенокардии зависит от распростра-ненности КБС. Смерть и ИМ реже развиваютсяу больных при отсутствии ангиографических при-знаков стенозирующего коронарного атеросклероза. Коронарная смертность у таких пациентовсоставляет ~ 0,5 % в год, однако при сочетанииспазма со стенозом прогноз хуже.Критерии клинической и ЭКГ диагностикивазоспастической стенокардии
• Ангинозные приступы чаще возникают в покоеи сопровождаются преходящим подъемом (ане снижением) сегмента ST на ЭКГ.
• Ангинозные приступы иногда могут появитьсяна фоне выполнения ФН, которая обычно хорошо переносится. Это, так называемый, вари-абельный порог возникновения стенокардии.Приступы развиваются после ФН, выполняемойв утренние часы, но не в дневное и вечернеевремя.
• Ангинозные приступы можно предупредитьи купировать АК и нитратами, эффект β-АБменее выражен. У некоторых больных с ангиоспастической стенокардией β-АБ могутвызвать проишемическое действие. Спонтанный спазм КА при КАГ у больныхс предполагаемой вазоспастической стенокардиейнаблюдают редко. В связи с этим для подтверждения наличия вазоспазма часто используют провокационные пробы. Гипервентиляция и холодоваяпроба характеризуются низкой чувствительностьюв диагностике коронароспазма. Большей диагностической ценностью обладают пробы с ацетилхолином и эргоновином. Проведение провокационныхпроб не рекомендуется без КАГ.
РЕКОМЕНДАЦИИ по применению диагностических тестов при подозрениина вазоспастическую стенокардию
Класс I
1. ЭКГ во время приступа (по возможности) (В)
2. Коронарная ангиография у больных с характерными приступами стенокардии и изменениямисегмента ST, которые проходят под влияниемнитратов и/или антагонистов кальция, для оценкипоражения коронарных сосудов (В)
Класс II а
1. Интракоронарные провокационные пробы дляидентификации коронароспазма у больных с кли-ническими его проявлениями, если при ангиог-рафии отсутствуют изменения или определяетсянестенозирующий коронарный атеросклероз (В).
2. Амбулаторное мониторирование ЭКГ для выявле-ния сдвигов сегмента ST (С).
Примечание: А, В, С – уровни доказательств

 6.3. Безболевая (немая) ишемия миокарда
Значительная часть эпизодов ишемии миокардаможет проходить без симптомов стенокардии илиее эквивалентов, вплоть до развития безболевогоИМ. Согласно данным Фремингемского исследова-ния, до 25 % ИМ впервые диагностируются толькопри ретроспективном анализе серии ЭКГ, причемв половине случаев эти ИМ полностью бессимп-томны. Выраженный атеросклероз КА может про-текать бессимптомно и обнаруживается толькона аутопсии у лиц при ВС. С высокой степеньювероятности можно предполагать наличие ББИМу лиц без клинических признаков ИБС, но с не-сколькими ФР ССЗ. При множественныхФР рекомендуется проба с ФН или СМ ЭКГ, а приобнаружении ББИМ – углубленное обследованиевплоть до КАГ.В рамках стабильной ИБС выделяют 2 типаББИМ:• I тип – только ББИМ;• II тип – сочетание ББИМ и болевых эпизодовишемии миокарда.Эпизоды ББИМ обычно диагностируют во времяпроб с ФН и при СМ ЭКГ, а также при плановыхрегистрациях ЭКГ.ББИМ I типа наблюдается у ~ 18 % лиц с дока-занным при КАГ коронарным атеросклерозом.По результатам СМ ЭКГ, большинство эпизодовББИМ возникает в дневное время (7:30–19:30), чтосвязано с увеличением средней ЧСС во время актив-ной деятельности. Иногда эпизоды ББИМ имеютместо в ночные часы на фоне нормальной и дажесниженной ЧСС.В диагностике и оценке тяжести ББИМ нагру-зочные пробы и СМ ЭКГ дополняют друг друга.Тредмил-тест, ВЭМ проба, ЧПЭС позволяют обна-ружить ББИМ и охарактеризовать ее связь с АД,ЧСС, ФН. Одновременное выполнение перфузион-ной сцинтиграфии миокарда и нагрузочной ЭхоКГпомогают оценить возникающие гипоперфузиюи нарушение сократительной функции миокарда.СМ ЭКГ фиксирует общее количество и длитель-ность эпизодов ББИМ, а также случаи ББИМ в ноч-ные часы и вне связи с ФН.ББИМ II типа распространена намного чаще,чем ББИМ I типа. Даже у лиц с типичной стено-кардией ~ 50 % эпизодов ишемии миокарда бес-симптомны. У больных СД этот показательнесколько выше. У них часто развиваются мало-симптомные и бессимптомные ИМ; иногда этоявляется единственным указанием на поражениеКА. При СД нейропатия с нарушением поверх-ностной и глубокой чувствительности весьма рас-пространена.ББИМ – неблагоприятный прогностическийпризнак. Повреждающее действие ишемии на мио-кард определяется не наличием боли, а выражен-ностью и продолжительностью нарушения его пер-фузии. Негативное прогностическое значениеимеют также значительные количество, степеньвыраженности и продолжительность эпизодов ише-мии миокарда вне зависимости от того, являютсяони болевыми или безболевыми. У больных с пора-жением трех основных КА и с ББИМ I типа, обна-руженной во время пробы с ФН, риск ВС повышенв 3 раза по сравнению с риском смерти больныхс приступами стенокардии при таком же пораженииКА. Эпизоды ББИМ, диагностированные приСМ ЭКГ, – предиктор неблагоприятного теченияи исхода заболевания.
7. Дифференциальная диагностика синдрома боли в груднойклетке
В типичных случаях диагноз Ст Ст не вызываетзатруднений: характерная локализация, связь между(болевыми) ощущениями в груди с ФН или эмоцио-нальным напряжением, небольшая длительность болей(минуты), при прекращении ФН боли проходят черезнесколько минут самостоятельно или при приеме нит-роглицерина через 1–3 мин. Следует помнить, что сте-нокардию могут имитировать другие заболевания, кото-рые сопровождаются болями или неприятными ощуще-ниями в груди. Подробные данные анамнеза, клини-ческое и инструментальное исследования помогаютв этих случаях избежать диагностических ошибок.Состояния, при которых возникают боли в груднойклетке, представлены в таблице 6.
6.3. Безболевая (немая) ишемия миокарда
Значительная часть эпизодов ишемии миокардаможет проходить без симптомов стенокардии илиее эквивалентов, вплоть до развития безболевогоИМ. Согласно данным Фремингемского исследова-ния, до 25 % ИМ впервые диагностируются толькопри ретроспективном анализе серии ЭКГ, причемв половине случаев эти ИМ полностью бессимп-томны. Выраженный атеросклероз КА может про-текать бессимптомно и обнаруживается толькона аутопсии у лиц при ВС. С высокой степеньювероятности можно предполагать наличие ББИМу лиц без клинических признаков ИБС, но с не-сколькими ФР ССЗ. При множественныхФР рекомендуется проба с ФН или СМ ЭКГ, а приобнаружении ББИМ – углубленное обследованиевплоть до КАГ.В рамках стабильной ИБС выделяют 2 типаББИМ:• I тип – только ББИМ;• II тип – сочетание ББИМ и болевых эпизодовишемии миокарда.Эпизоды ББИМ обычно диагностируют во времяпроб с ФН и при СМ ЭКГ, а также при плановыхрегистрациях ЭКГ.ББИМ I типа наблюдается у ~ 18 % лиц с дока-занным при КАГ коронарным атеросклерозом.По результатам СМ ЭКГ, большинство эпизодовББИМ возникает в дневное время (7:30–19:30), чтосвязано с увеличением средней ЧСС во время актив-ной деятельности. Иногда эпизоды ББИМ имеютместо в ночные часы на фоне нормальной и дажесниженной ЧСС.В диагностике и оценке тяжести ББИМ нагру-зочные пробы и СМ ЭКГ дополняют друг друга.Тредмил-тест, ВЭМ проба, ЧПЭС позволяют обна-ружить ББИМ и охарактеризовать ее связь с АД,ЧСС, ФН. Одновременное выполнение перфузион-ной сцинтиграфии миокарда и нагрузочной ЭхоКГпомогают оценить возникающие гипоперфузиюи нарушение сократительной функции миокарда.СМ ЭКГ фиксирует общее количество и длитель-ность эпизодов ББИМ, а также случаи ББИМ в ноч-ные часы и вне связи с ФН.ББИМ II типа распространена намного чаще,чем ББИМ I типа. Даже у лиц с типичной стено-кардией ~ 50 % эпизодов ишемии миокарда бес-симптомны. У больных СД этот показательнесколько выше. У них часто развиваются мало-симптомные и бессимптомные ИМ; иногда этоявляется единственным указанием на поражениеКА. При СД нейропатия с нарушением поверх-ностной и глубокой чувствительности весьма рас-пространена.ББИМ – неблагоприятный прогностическийпризнак. Повреждающее действие ишемии на мио-кард определяется не наличием боли, а выражен-ностью и продолжительностью нарушения его пер-фузии. Негативное прогностическое значениеимеют также значительные количество, степеньвыраженности и продолжительность эпизодов ише-мии миокарда вне зависимости от того, являютсяони болевыми или безболевыми. У больных с пора-жением трех основных КА и с ББИМ I типа, обна-руженной во время пробы с ФН, риск ВС повышенв 3 раза по сравнению с риском смерти больныхс приступами стенокардии при таком же пораженииКА. Эпизоды ББИМ, диагностированные приСМ ЭКГ, – предиктор неблагоприятного теченияи исхода заболевания.
7. Дифференциальная диагностика синдрома боли в груднойклетке
В типичных случаях диагноз Ст Ст не вызываетзатруднений: характерная локализация, связь между(болевыми) ощущениями в груди с ФН или эмоцио-нальным напряжением, небольшая длительность болей(минуты), при прекращении ФН боли проходят черезнесколько минут самостоятельно или при приеме нит-роглицерина через 1–3 мин. Следует помнить, что сте-нокардию могут имитировать другие заболевания, кото-рые сопровождаются болями или неприятными ощуще-ниями в груди. Подробные данные анамнеза, клини-ческое и инструментальное исследования помогаютв этих случаях избежать диагностических ошибок.Состояния, при которых возникают боли в груднойклетке, представлены в таблице 6.
 8. Особенности диагностики стабильной стенокардииу отдельных групп больных и при сопутствующихзаболеваниях
8.1. Стенокардия у молодых
Согласно многоцентровым исследованиям Ст Сту молодых встречается в 0,4–1,6 % случаев.Основными ФР Ст Ст у молодых являются: АГ,табакокурение, ДЛП, СД, метаболический синдром(МС), отягощенная наследственность.Часто у молодых присутствуют причины симпто-матической стенокардии (без стенозирующего атерос-клероза):
• аномалии КА
• коронарииты
• аортальные пороки сердца
• ГКМП
• ДКМП
• ГЛЖ
• синдром чрезмерного физического напряженияу спортсменов и у лиц, занимающихся тяжелым физическим трудом в статическом режиме.
8.2. Стенокардия у женщин
ФР ИБС у женщинВ развитых странах мира ССЗ являются главнойпричиной смерти женщин в возрасте > 60 лет. ДЛП –важный ФР у лиц обоего пола. При индексе атероген-ности (ИА) > 7,5 вероятность развития ИБС одинаковау мужчин и женщин независимо от возраста и наличиядругих ФР. У женщин молодого и среднего возрастауровень ХС ЛВП в среднем на 10 мг/дл выше, чему мужчин соответствующего возраста. Однако низкоесодержание ХС ЛВП и повышенный уровень липоп-ротеина (а) (Лп (а)) у женщин являются наиболее зна-чимыми ФР. Наличие СД у женщин в 3 раза повышаетриск развития ИБС. В возрасте > 50 лет у женщинболее высок, чем у мужчин, риск развития АГ. Связькурения с возникновением ИМ у женщин так же силь-на, как у мужчин. Риск развития ИМ у курящих жен-щин в предменопаузе в 3 раза выше, чем у некурящих.У женщин выявлены такие специфические ФР, какпреждевременная менопауза и использование гормо-нальных контрацептивных препаратов. Применениеэтих препаратов усиливает риск развития АГ, котораяисчезает через несколько месяцев после их отмены.При приеме контрацептивных препаратов возможноразвитие НТГ или СД.Резистентность молодых женщин к возникнове-нию ИБС в сравнении с мужчинами того же возрастачастично объясняют тем, что они имеют более благо-приятный липидный профиль, который существеннозависит от гормонального статуса женщины. Эстрогеныповышают концентрацию ХС ЛВП и снижают ХС ЛНП, а прогестерон оказывает противоположноедействие. Дефицит эстрогенов сопровождается усиле-нием вазоспастических реакций и ростом агрегациитромбоцитов. Уровень антитромбина III, представля-ющего собой естественный защитный фактор противсвертывания крови, у мужчин начинает снижатьсяпосле 40 лет, тогда как у женщин этого не происходит.Проспективные, рандомизированные исследова-ния не подтвердили сообщений о профилактическомвлиянии гормональной заместительной терапии в от-ношении развития коронарного атеросклероза и егоклинических проявлений.Диагностика ИБС у женщинИнтерпретация боли в груди у женщин молодогои среднего возраста представляет собой трудную задачу.Классические проявления Ст Ст, являющиеся надежнымпризнаком стенозирующего коронарного атеросклерозау мужчин, отличаются от таковых у женщин. С другойстороны, жалобы, характерные для типичной стенокар-дии, и даже объективные признаки ишемии миокардау молодых женщин многие врачи ошибочно связываютс некардиальными причинами. Дополнительные трудно-сти создают повышенная распространенность коронарос-пазма и синдрома Х у женщин в предменопаузе и высокаячастота ложноположительных результатов проб с ФН.Частота истинно- и ложноположительных результатовидентична у мужчин и женщин, если они соответствуютдруг другу по наличию и тяжести ИБС. Однако эти труд-ности не должны быть поводом для отказа от адекватногообследования (в частности, использования неинвазивныхметодов для стратификации риска), лечения и вторичнойпрофилактики у женщин. Вероятность проведения опера-ции КШ при наличии подтвержденных при КАГ выра-женных стенозов КА у мужчин в 4 раза выше, чем у жен-щин. Врачи склонны диагностировать ИБС у женщиннеинвазивными методами и лечить их консервативно.Обследовать женщин с болями в области сердцасложнее, чем мужчин, учитывая различия в клиничес-ких проявлениях и преобладание в научной литературеданных, полученных у мужчин.Имеются многочисленные различия в эпидемио-логии и первичных проявлениях КБС у мужчин и жен-щин. Ст Ст является самым распространенным пер-вым симптомом ИБС у женщин, в то время как у муж-чин чаще регистрируют ИМ и ВС. Частота смертиот ИБС и нефатального ИМ в любом возрасте у муж-чин выше, чем у женщин. В молодом возрасте частотастенокардии у женщин ниже, однако после наступле-ния менопаузы она больше, чем у мужчин.В некоторых эпидемиологических исследованияхчастота стенокардии, которую определяли с помощьюопросника Роуза, у женщин среднего и пожилого воз-растов была выше, чем у мужчин тех же возрастов.Однако в популяционных исследованиях частота смер-ти от ИБС у мужчин со стенокардией была выше, чему женщин.Диагностировать стенокардию у женщин труднее,чем у мужчин по нескольким причинам. У женщинчаще встречаются атипичные симптомы; мужчиныи женщины по-разному воспринимают симптомыи описывают их.Корреляция между симптомами и наличием «выра-женного» стеноза КА при КАГ у женщин слабее, чему мужчин. В исследовании САSS значительный стено-зирующий коронарный атеросклероз имели 62 % жен-щин с типичной стенокардией, 40 % с атипичной сте-нокардией и 4 % с неишемической болью. Это свиде-тельствует о более низкой частоте диагностики КБС,подтвержденной КАГ, с любыми типами боли в облас-ти сердца, включая типичную и атипичную стенокар-дию, а также кардиалгии.Результаты ЭКГ с ФН у женщин оказываются лож-ноположительными чаще (38–67 %), чем у мужчин(7–44 %), в основном за счет пониженной вероятнос-ти болезни. Однако частота ложноотрицательныхрезультатов пробы у женщин ниже. Отрицательноепредсказательное значение пробы с ФН у женщинвысокое. Это означает, что отсутствие признаков ише-мии миокарда при неинвазивном обследовании позво-ляет надежно исключить диагноз ИБС.Неоднозначность использования проб с ФН у жен-щин для диагностики стенозирующего коронарногоатеросклероза позволила некоторым исследователямвысказать мнение о том, что предпочтительным явля-ется проведение стресс-ЭхоКГ или сцинтиграфиимиокарда. Эти методы являются надежным дополне-нием к ЭКГ с ФН. Однако чувствительность сцинти-графии миокарда с таллием у женщин может бытьниже, чем у мужчин. При интерпретации результатовисследования могут возникнуть трудности, связанныес наличием артефактов (молочные железы). Этих про-блем можно избежать при ЭхоКГ с фармакологичес-кими пробами. В многочисленных исследованияхпродемонстрирована польза стресс-ЭхоКГ в качественезависимого предиктора развития ССО у женщинс подтвержденным или предполагаемым диагнозомИБС.Несмотря на определенные ограничения, обычнаяЭКГ с нагрузкой позволяет избежать дополнительныхисследований без ухудшения точности диагностики.В дополнительных исследованиях нуждаются только30 % женщин, у которых не удается установить илиисключить наличие ИБС.Клиническая картина ИБСУ женщин первым проявлением ИБС нередкобывает стенокардия, а не ИМ. У них ИБС чаще соче-тается с АГ, СД, наличием в семейном анамнезе ИБСи ХСН. У женщин выше госпитальная летальностьв связи с ИМ, а также смертность в течение первогогода после него. Первоначальные результаты транслю-минальной баллонной коронарной ангиопластики(ТБКА) у женщин создали представление о том, чтоэта процедура у них менее успешна, чем у мужчин.Более поздние наблюдения показали, что женщины,направляемые на это вмешательство, старше по воз-расту (половина из них > 65 лет), у них чаще имеют место АГ, нестабильная стенокардия, в 2 раза чащеХСН и в 5 раз – СД. Несмотря на то, что частотанепосредственных КАГ и клинического эффектовТБКА одинакова у мужчин и женщин, госпитальнаялетальность женщин значительно выше, чем муж-чин – 2,6 % vs 0,3 %. У женщин в 1,4 раза выше, чему мужчин, общая частота осложнений и в 5 раз леталь-ность в ближайшие сроки после ТБКА, даже с учетомдругих ФР. При оценке долгосрочных эффектов отме-чено, что у женщин чаще, чем у мужчин, вновь разви-вается стенокардия после ЧКВ.
8.3. Стенокардия у пожилых
Согласно эпидемиологическим данным, распро-страненность ИБС резко увеличивается с возрастом.Ст Ст встречается у 15–25 % людей > 70 лет. Более чемв 50 % случаев смерть лиц > 65 лет наступает от ослож-нений ИБС. Учитывая, что население развитых странзаметно стареет, знание особенностей течения заболе-вания, диагностики и лечения у пожилых приобретаетпринципиальное значение.Особенности ИБС в пожилом возрасте:• атеросклеротическое поражение нескольких КА;
• чаще встречается стеноз ствола левой коронарнойартерии (ЛКА);
• систолическая и диастолическая дисфункции ЛЖ
• наличие сопутствующих заболеваний – СД, ане-мия, гипотиреоз, ХОБЛ, деформирующий остео-артроз и др.;
• выше распространенность атипичной стенокардии, ББИМ, вплоть до безболевых ИМ.Особенности диагностики.У пожилых с подозрением на ИБС (стенокардию)особое значение приобретает тщательный сбор анамнеза, принимая во внимание нарушения памяти, труд-ности в общении, малоподвижность, повышенную распространенность атипичной формы стенокардии. Нередко эквивалентом стенокардии может быть одышка. Полезно знакомство с имеющейся медицинскойдокументацией: амбулаторными картами, выписками из истории болезни, предыдущими ЭКГ, а также с перечнем принимаемых лекарственных средств.Пожилые люди часто страдают заболеваниями, ухудшающими течение ИБС: СД, анемия, гипотиреоз, ХОБЛ и др.У лиц пожилого возраста при ЭхоКГ важно оценить состояние клапанного аппарата и, прежде всего,аортального клапана, т. к. аортальный стеноз значительно усугубляет течение ИБС. Значение нагрузочных проб в диагностике ИБСу пожилых ограничено. Во-первых, людям пожилого возраста трудно выполнять ФН на тредмиле и пробу ВЭМ до субмаксимальной ЧСС из-за наличия сопутствующих заболеваний легких, опорно-двигательногоаппарата, детренированности. Во-вторых, исходныеизменения комплекса QRST у пожилых иногда затруд-няют интерпретацию индуцированной ФН динамики ЭКГ, например, на фоне длительного приема сердеч-ных гликозидов. Поэтому, если опрос и физикальноеобследование не позволяют со всей определенностьюпоставить пожилому человеку диагноз ИБС, целесообразно назначение нагрузочных визуализирующих тестов: ЭхоКГ с фармакологической пробой, ЧПЭС, сцинтиграфия миокарда, при которых влияние гипер-вентиляции и ФН на опорно-двигательный аппаратминимальны.Чувствительность и специфичность нагрузочной ЭхоКГ у них весьма высоки.Риск осложнений при плановых инвазивных исследованиях у пожилых повышен незначительно, поэто-му возраст не должен служить препятствием для направления больного на КАГ.
8.4. Стенокардия при АГ
АГ часто сопутствует стенокардии, особенно у по-жилых. Доказано, что АГ является существенными независимым ФР развития атеросклероза, а такжеССО: СН, ИМ, МИ. По современным данным болеечем у 60 % больных ИБС определяется АД >140/90 мм рт.ст. Исследование АТР, проведенноев 2001г в России, зарегистрировало АГ у 82 % больныхСт Ст.Мета-анализ 17 многоцентровых исследованийубедительно доказал, что снижение АД уменьшает вероятность сердечно-сосудистой смерти и ССО.Снижение САД на 10-12 мм рт.ст. сопровождаетсясокращением смертности от ССЗ на 21 %, общей смер-тности – на 13 %, случаев ИБС – на 16 %, частоты МИ – на 38 %.Особенности диагностики стенокардии на фоне АГПри высоком АД не рекомендуется проводить нагру-зочные пробы. Некоторые антигипертензивные средс-тва (β-АБ, АК) одновременно оказывают антиишеми-ческое действие и на фоне их приема результаты нагру-зочных проб могут быть неинформативными. Наиболееинформативным исследованием при сочетании Ст Стнапряжения и АГ является одновременный бифункци-ональный мониторный контроль АД, ЧСС и ЭКГ.При интерпретации результатов нагрузочных пробнеобходимо учитывать наличие ГЛЖ.При сочетании АГ и Ст Ст целесообразно подде-ржание АД < 130/80 мм рт.ст., как и при сопутствую-щих СД и хронической почечной недостаточности.
8.5. Стенокардия при СД
СД рассматривают как независимый ФР ИБС.Большинство больных СД погибают от ССО, при этомосложнения ИБС занимают ведущее место среди при-чин смерти.Сочетание СД и ИБС неблагоприятно с точки зре-ния прогноза, особенно при неконтролируемой гипер-гликемии. Диагностика ИБС на фоне СД нередкозатруднена. Немедикаментозные профилактическиемероприятия, подбор антиангинальной и антишеми-ческой терапии при сочетании СД с ИБС имеют рядособенностей. Особенности развития и течения ИБС при СД:
• риск развития ИБС у больных СД повышен в 3–5 раз, течение ИБС на фоне СД зависит в большейстепени от длительности, чем от тяжести СД;
• осложнения ИБС развиваются на фонеСД раньше, чем при его отсутствии; к 50-летнему возрасту у 40–50 % больных СД возникает,по меньшей мере, одно из ССО;
• ИБС на фоне СД во многих случаях протекает бессимптомно как ББИМ, вплоть до без болевых ИМ;
• ИБС на фоне СД нередко осложняется нестабильной стенокардией, ИМ, угрожающими жизнинарушениями сердечного ритма;• при ИБС на фоне СД быстрее развивается ХСН,в т.ч. после ИМ;
• при ИБС у больных СД часто диагностируется диффузное поражение КА, включая дистальные участки коронарного русла, что затрудняет КШ и ЧКВ;
• СД – независимый ФР смерти при ИБС.У лиц, страдающих СД, помимо гипергликемии,присутствуют, как правило, дополнительные ФР развития и неблагоприятных исходов ИБС. Особенности диагностики ИБС у больных СД• ИБС при СД встречается у мужчин и женщинв более молодом возрасте, чем при отсутствии СД.
• При СД ИБС нередко носит безболевой характер,что затрудняет своевременную диагностику и на-чало лечения. У больных СД следует более активно внедрять скрининговые исследования, позволяющие выявить ИБС: обычные и визуализирую-щие нагрузочные тесты, СМ ЭКГ, особенно при сопутствующих ФР.
• Отмечается растущий интерес к использованию сцинтиграфии миокарда и других методов диагностики ББИМ у больных СД. Имеются данные о том,что у таких пациентов развивается субклиничес-кая дисфункция желудочков, которая оказываетнегативное влияние на переносимость ФН. План обследования больных СД с явными признаками ишемии миокарда сходен с таковым у больных без СД. Показания к пробе с ФН, сцинтиграфиимиокарда и КАГ являются сопоставимыми. ДоляССЗ в структуре смертности больных СД составляет 80 %, поэтому следует подчеркивать важность ран-ней их диагностики и агрессивного лечения.
8.6. Кардиальный синдром Х
У значительной части больных, особенно женщин,которым проводится КАГ для уточнения причины болив груди, отсутствуют значимые атеросклеротические изме-нения в КА. Нормальными или малоизмененными находят КА при КАГ у ~ 10 % лиц с приступами стенокардии.Положительные результаты нагрузочных проб отмечают-ся у 10–20 % лиц с нормальными КА и жалобами на болив груди. Обычно это больные в возрасте 30–45 лет, чаще женщины, как правило, без ФР атеросклероза и с нор-мальной функцией ЛЖ.Симптомы. Менее чем у 50 % больных с кардиальнымсиндромом Х наблюдается типичная стенокардия напряжения, у большей части – болевой синдром в груди атипичен. Несмотря на атипичность, боли при этом синдромебывают весьма интенсивными и могут существенно нарушать не только качество жизни (КЖ), но и трудоспособность. У многих больных с кардиальным синдромом Химеют место снижение внутреннего болевого порога, воз-никновение боли в груди во время внутривенного введе-ния аденозина, склонность к спастическим реакциям гладких мышц внутренних органов, нарушение функцииэндотелия.Сопутствующие кардиальному синдрому Х симптомынапоминают нейро-циркуляторную дистонию. Нередко кардиальный синдром Х обнаруживают у людей мнительных, с высоким уровнем тревожности, на фоне депрес-сивных и фобических расстройств. Подозрение на этисостояния требует консультации у психиатра.Диагностика. Хотя отсутствует общепринятое опреде-ление синдрома Х, его клиническая картина предполагаетналичие 3 признаков:
• типичная стенокардия, возникающая при ФН (реже– стенокардия или одышка в покое);
• положительный результат ЭКГ с ФН или другихстресс-тестов (депрессия сегмента ST на ЭКГ, дефек-ты перфузии миокарда на сцинтиграммах);
• нормальные КА на КАГ. По своим последствиям синдром Х опасен в тойже мере, что и Ст Ст.
Однако клинические проявления у больных с синдромом Х очень вариабельные, а кроме стенокардии напряжения могут наблюдаться и приступы стенокардии покоя. У части больных с синдромом Х удается продемонстрировать наличие микрососудистой дисфункции. Это состояние называют «микрососудис-той стенокардией». У пациентов с болью в груди и «нормальными»КА часто определяется АГ, сочетающаяся с гипертрофией желудочков. Гипертоническое сердце характеризуется эндотелиальной дисфункцией КА, изменения-ми ультраструктуры миокарда и коронарного русла и снижением коронарного резерва. Вместе или отдельно эти изменения ухудшают коронарный кровотоки могут вызвать стенокардию. В таких случаях основ-ное значение имеет контроль АГ, позволяющий восстановить функциональную и структурную целост-ность сердечно-сосудистой системы. С помощьюадекватных провокационных проб необходимо исклю-чить спазм КА. Критерием эндотелиальной дисфункции может служить уменьшение дилатации эпикарди-альной КА в ответ на введение ацетилхолина.Провокационная проба с ацетилхолином выполняетдвойную функцию, позволяя исключить вазоспазми выявить эндотелиальную дисфункцию, котораяможет ассоциироваться с неблагоприятным прогно-зом. Необходимо подчеркнуть, что прогноз при синд-роме Х благоприятный при отсутствии эндотелиаль-ной дисфункции. Пациента следует информировать одоброкачественном течении заболевания. Таким образом, кардиальный синдром Х диагностиру-ется методом исключения. В первую очередь исключаюткоронарный атеросклероз и иные заболевания КА. Следуеттщательно собрать анамнез с анализом сопутствующихсимптомов и ФР ССЗ, результатов неинвазивных нагру-зочных проб, а также провести дифференциальный диа-гноз с заболеваниями и дисфункцией других органов(пищевод, позвоночник, легкие и плевра, органы брюш-ной полости), некоторыми заболеваниями и клапаннымианомалиями сердца – вазоспастической стенокардей,пролабированием митрального клапана. Следует диффе-ренцировать кардиальный синдром Х от кардиалгий, свя-занных с нарушением моторики пищевода (спазм, желу-дочно-пищеводный рефлюкс и др.), фибромиалгией и ос-теохондритом.
РЕКОМЕНДАЦИИ по обследованию больных с синдромом Х
Класс I 1. ЭхоКГ в покое у больных стенокардией и нор-мальными или неокклюзированными коронар-ными артериями с целью выявления гипертро-фии желудочков и/или диастолической дисфун-кции (С).
Класс II а1. Интракоронарная ангиография с провокаци-онной ацетилхолиновой пробой (если анги-ограмма нормальная) для оценки эндотелий-зависимого коронарного резерва и исключениявазоспазма (С).
Класс II
b1. Интракоронарное ультразвуковое исследование, измерение коронарного резерва или фрак-ционного коронарного резерва для исключенияскрытой обструкции, если ангиографическиеданные демонстрируют наличие изменений,а не полностью нормальных коронарных арте-рий, и стресс-визуализирующие тесты дляидентификации распространенных очагов ише-мии (С).
Примечание: * А, В, С – уровни доказательств
9. Стратификация риска
В связи с тем, что отдаленный прогноз у больныхСт Ст может сильно варьировать, а современные страте-гии лечения значительно расширились от симптомати-ческой терапии до высокотехнологичных и дорогостоя-щих методов, способных улучшить прогноз, ЕОК в 2006гбыло предложено стратифицировать риск у больныхСт Ст.Под “риском” принято понимать сердечно-сосудис-тую смерть и ИМ, а в некоторых случаях и другие сердеч-но-сосудистые исходы.Цели стратификация риска– Ответить на вопросы по поводу прогноза, которыевозникают у самих больных, врачей других специ-альностей, занимающихся лечением сопутствующихзаболеваний.– Выбрать адекватное лечение.При использовании современных методов лечения,особенно реваскуляризации и/или интенсивной фар-макотерапии, улучшение прогноза достигается тольков определенных группах больных высокого риска,в то время как у пациентов с благоприятным прогно-зом польза указанных вмешательств менее эффектив-на или отсутствует. В связи с этим необходимо выде-лять пациентов, относящихся к группе высокого риска,у которых наиболее вероятна польза более агрессивно-го лечения уже на раннем этапе обследования.В рекомендациях ЕОК 2006 критерием высокого рискасчитается сердечно-сосудистая смертность > 2 % в год,среднего риска – 1-2 % в год и низкого риска < 1 %в год. В настоящее время не разработана оптимальнаямодель оценки риска, включающая все ключевыеаспекты стратификации риска, поэтому может бытьиспользован альтернативный подход, основанныйна результатах клинических исследований.Большинству больных необходимо проводить неинва-зивные исследования с целью выявления ишемиии оценки функции ЛЖ; отдельным пациентам – КАГ.Ключевые элементы стратификации риска
• Клиническое обследование
• Пробы с ФН
• Функция ЛЖ
• Распространенность коронарного атеросклероза.
9.1. Стратификация риска на основании клинических данных
Анамнез и результаты физикального обследованиядают очень важную прогностическую информацию.На этом этапе для стратификации риска могут быть использованы ЭКГ и лабораторные тесты. СД, АГ, МС,курение и гиперхолестеринемия (ГХС) позволяют пред-сказать развитие неблагоприятных исходов у больных Ст Ст. Негативное прогностическое значение имеют также возраст, перенесенный ИМ, наличие СН, характер течения стенокардии (впервые возникшая или прогрессирующая) и ее тяжесть, особенно при отсутствии адекватного ответа на лечение. Особенности приступов стенокардии,их частоту и наличие ЭКГ изменений в покое считают независимыми предикторами смерти и ИМ. Физикальное обследование играет определенную рольв оценке риска. Наличие патологии периферических сосудов (нижних конечностей или сонных артерий) указываетна повышенный риск развития ССО у больных Ст Ст. Неблагоприятными прогностическими факторами явля-ются также симптомы СН, связанной с дисфункцией ЛЖ.У больных Ст Ст с изменениями на ЭКГ в покое (при-знаки перенесенного ИМ, блокада левой ножки пучка Гиса, ГЛЖ, АВ блокада II-III степеней или фибрилляцияпредсердий), риск ССО значительно выше, чем у пациентов с нормальной ЭКГ.
РЕКОМЕНДАЦИИ по стратификации риска у больных стабильнойстенокардией на основании результатов клиническогообследования, включая ЭКГ и лабораторные методы
Класс I1. Подробный анамнез и физическое обследование,включая измерение индекс массы тела и/или окруж-ности талии у всех больных; полное описание сим-птомов, количественная оценка функциональныхнарушений, медицинский анамнез и профиль сердеч-но-сосудистых факторов риска (В).
2. ЭКГ в покое у всех больных (В)
Примечание: А, В, С – уровни доказательств
9.2. Стратификация риска на основании стресс-тестов
Прогностическое значение подобных проб определяется возможностью не только выявления ишемии мио-карда, но и оценки порога ее развития, распространен-ности и тяжести имеющихся изменений (ЭхоКГ и сцин-тиграфия) и переносимости ФН. Результаты стресс-тес-тов не следует использовать изолированно от клиничес-ких данных. Таким образом, нагрузочные пробы позво-ляют получить дополнительную информацию о сердечно-сосудистом риске, имеющемся у больного.Стресс-тесты должны проводиться всем больнымСт Ст при отсутствии противопоказаний.ЭКГ с нагрузкойСочетанное использование результатов нагрузочныхпроб и клинических параметров, а также расчет про-гностических индексов, таких как индекс Дьюка, оказа-лись эффективными подходами к стратификации боль-ных ИБС на группы высокого и низкого риска.Индекс Дьюка – это интегральный индекс, которыйрассчитывают на основании времени нагрузки, откло-нения сегмента ST и возникновения стенокардии принагрузке (Mark DB, et al, 1987).Индекс Дьюка (тредмил-индекс) == А – (5 • В) – (4 • С),где А – время нагрузки в минутах, В – отклонениесегмента ST в мм, С – индекс стенокардии: 0 – стенокардии нет, 1 – стенокардия есть, 2 – стенокардия при-водит к остановке исследования.Риск Смертность в течение1 годаНизкий ≥ 5 0,25 %Средний от 4 до -10 1,25 %Высокий ≤ -11 5,25 %Индекс Центра профилактической медицины (ИЦПМ)рассчитывается по формуле:
ИЦПМ = Т + HR/10 – angina • 5,
гдеТ – продолжительность пробы с ФН на тредмиле, выполненной по стандартному протоколу Bruceв мин, HR – ЧСС max при пороговой ФН (в мин),angina – выраженность стенокардии в баллах. Этотиндекс позволяет разделить больных на группы низ-кого риска (>12), среднего риска (от -4 – +12) и высо-кого риска (<-4).
РЕКОМЕНДАЦИИ по стратификации риска у больных стабильнойстенокардией на основании ЭКГ пробы с нагрузкой
Класс I1. Больные, у которых нет изменений на ЭКГ в покое(В).
2. Больные со стабильной ИБС при значительном ухуд-шении симптомов (С).
Класс IIа Значительное ухудшение симптомов после реваскуля-ризации миокарда (В).
Примечание: А, В, С – уровни доказательств
ЭхоКГ Самым весомым предиктором выживаемости в отда-ленные сроки является сократительная функция ЛЖ.У больных Ст Ст смертность растет по мере сниженияфракции выброса (ФВ) ЛЖ. При ФВ в покое < 35 % еже-годная смертность > 3 %. Размеры желудочков такжеимеют важное прогностическое значение, которое пре-восходит результаты нагрузочных проб у больных Ст Ст.Особого внимания требуют больные Ст Ст при сочетаниис АГ и СД, перенесшие ранее Q-ИМ.
РЕКОМЕНДАЦИИ по стратификации риска у больных стабильнойстенокардией на основании ЭхоКГ показателей функциижелудочков
Класс I1. ЭхоКГ в покое у больных с инфарктом миокардав анамнезе, симптомами хронической СН или изме-нениями на ЭКГ в покое (В).2. ЭхоКГ в покое у больных артериальной гипертонией(В).3. ЭхоКГ в покое у больных сахарным диабетом (С).
Класс IIа Эхокардиография в покое у больных с нормальной ЭКГ в покое при отсутствии инфаркта миокардав анамнезе, если не планируется коронарная ангиог-рафия (С).
Примечание: А, В, С – уровни доказательств
Стресс-ЭхоКГСтресс-ЭхоКГ также можно использовать для страти-фикации риска ССО. При отрицательном результатепробы вероятность неблагоприятных исходов (смерти илиИМ) составляет <0,5 % в год. ФР является число сегмен-тов с нарушением сократимости в покое и при нагрузке.Чем их больше, тем выше риск. Выявление пациентоввысокого риска позволяет решить вопрос о дальнейшемобследовании и/или активном лечении, включая реваску-ляризацию миокарда.Перфузионная сцинтиграфия миокардаНормальные результаты исследования с высокой веро-ятностью свидетельствуют о благоприятном прогнозе.Напротив, нарушения перфузии ассоциируются с тяже лой ИБС и высоким сердечно-сосудистым риском.Большие и распространенные дефекты перфузии, возни-кающие при стрессовых пробах, преходящая ишемичес-кая дилатация ЛЖ после пробы и повышенное накопле-ние таллия-201 в легких после ФН или фармакологичес-кой пробы имеют неблагоприятное прогностическое зна-чение.
РЕКОМЕНДАЦИИ по стратификации риска у больных стабильнойстенокардией на основании сцинтиграфии миокардаи стресс-ЭхоКГ (у пациентов способных выполнитьнагрузку)
Класс I1. Изменения на ЭКГ в покое, блокада левой ножкипучка Гиса, депрессия сегмента ST > 1 мм, ритм элек-трокардиостимулятора или синдром WPW, которыене позволяют интерпретировать динамику ЭКГ принагрузке (С).
2. Неоднозначные результаты ЭКГ с нагрузкой в соче-тании со средней или высокой вероятностью ишеми-ческой болезни сердца (В).
Класс IIа1. Пациенты с ухудшением симптомов после реваскуля-ризации миокарда (В).
2. Как альтернатива ЭКГ пробы с нагрузкой при наличиисоответствующих ресурсов и средств (В). Рекомендации по стратификации риска у больных стабильнойстенокардией на основании сцинтиграфии миокардаи стресс-ЭхоКГ с фармакологическими пробами.
Класс I1. Больные, не способные выполнить нагрузку (В).
Примечание: А, В, С – уровни доказательств
9.3. Стратификация риска на основании КАГ
Распространенность, тяжесть и локализациястеноза КА имеют важное прогностическое значе-ние у больных стенокардией. В регистре CASS 12-летняя выживаемость на фоне медикаментознойтерапии у пациентов с неизмененнымиКА составила 91 %, у больных с поражением одногососуда −74 %, двух − 59 % и трех − 50 % (р<0,001).У больных с выраженным стенозом главного стволаЛКА, получающих фармакотерапию, прогнознеблагоприятный. Наличие тяжелого проксималь-ного стеноза левой передней нисходящей артериитакже значительно снижает выживаемость. КАГпоказана больным с высоким риском развитияосложнений по данным неинвазивных тестов (IIIФК, отсутствие адекватного ответа на лекарствен-ную терапию).
РЕКОМЕНДАЦИИ по стратификации риска у больных стабильнойстенокардией на основании коронарной ангиографии
Класс I1. Высокий риск развития сердечно-сосудистыхосложнений по данным неинвазивных тестов,даже при наличии легкой или среднетяжелойстенокардии (В).
2. Тяжелая стабильная стенокардия ФК III,особенно при отсутствии адекватного ответана фармакотерапию (В).
3. Стабильная стенокардия у больных, у которыхпланируются большие операции, особеннона сосудах (при аневризме аорты, аортофемо-ральном шунтировании, каротидной эндар-терэктомии), при наличии среднего или высо-кого риска по данным неинвазивных тестов (В).
Класс IIа1. Неоднозначные или противоречивые результа-ты неинвазивных тестов (С).
2. Высокий риск рестеноза после чрескожныхкоронарных вмешательств, если реваскуляри-зация проводилась в прогностически важнойобласти (С).
Примечание: А, В, С – уровни доказательств
10. Лечение
10.1. Цели и тактика леченияЛечение стенокардии преследует две основныецели.Первая – улучшить прогноз и предупредить возник-новение ИМ и ВС, и, соответственно, увеличить про-должительность жизни.Вторая – уменьшить частоту и снизить интенсив-ность приступов стенокардии и, таким образом, улуч-шить КЖ пациента. Поэтому, если различные терапев-тические стратегии равно эффективны в облегчениисимптомов болезни, следует предпочесть лечение с до-казанным или очень вероятным преимуществом в улуч-шении прогноза в плане профилактики осложненийи смерти.Выбор метода лечения зависит от клинической реак-ции на первоначальную медикаментозную терапию,хотя некоторые пациенты сразу предпочитают и наста-ивают на коронарной реваскуляризации – ЧКВ, КШ.Общие подходыБольных и их близких следует информировать оприроде стенокардии, механизмах ее развития, значе-нии этого заболевания в прогнозе жизни и рекомендуе-мых методах лечения и профилактики. Пациентамцелесообразно избегать нагрузок, вызывающих стено-кардию, и принимать нитроглицерин под язык дляее купирования. Больных следует предостеречь по по-воду возможного развития гипотонии после приеманитроглицерина под язык (при первом его применении целесообразно посидеть) и других возможных нежела-тельных эффектах, особенно головной боли.Рекомендуется профилактический прием нитратовперед нагрузкой, которая обычно приводит к развитиюстенокардии. Если стенокардия сохраняется в покоев течение > 15–20 мин. и/или не купируется нитрогли-церином, следует вызвать скорую медицинскуюпомощь.
10.2. Основные аспекты немедикаментозного лечения стенокардии
• Информирование и обучение пациента.
• Рекомендации курильщикам отказаться от курения;при необходимости назначение специального лече-ния (раздел «Аспекты реабилитации»).
• Индивидуальные рекомендации по допустимойФА. Пациентам рекомендуется выполнять физическиеупражнения, т. к. они приводят к увеличению ТФН,уменьшению симптомов и оказывают благоприятноевлияние на МТ, уровни липидов, АД, толерантность кглюкозе и чувствительность к инсулину.
• Индивидуальные рекомендации по питанию.Увеличение потребления овощей, фруктов, рыбы.Диетотерапию выбирают с учетом уровней ОХСи ХС ЛНП. Больным с избыточной МТ назначают низ-кокалорийную диету. Недопустимо злоупотреблениеалкоголем.АГ, СД и другие сопутствующие заболевания.Принципиальным является адекватное лечение сопутс-твующих заболеваний: АГ, СД, гипо- и гипертиреозаи др. У больных ИБС, СД и/или заболеванием почекуровень АД необходимо снижать до целевого значения<130/80 мм рт.ст. Особого внимания требуют такиесостояния как анемия, гипертиреоз.Сексуальная активность. Половой акт может спровоцировать развитие стенокардии, поэтому перед нимможно принять нитроглицерин. Ингибиторы фосфоди-эстеразы: силденафил, тадафил и варденафил, исполь-зуемые для лечения сексуальной дисфункции не следуетприменять в сочетании с пролонгированными нитрата-ми.
10.3. Фармакологическое лечение Ст Ст
10.3.1. Лекарственные препараты, улучшающиепрогноз у больных стенокардией
Рекомендуются всем больным с диагнозом стено-кардии при отсутствии противопоказаний.Антитромбоцитарные препараты: ацетилсалициловая кислота (АСК), клопидогрел. Обязательными средс-твами лечения Ст Ст являются антитромбоцитарныепрепараты (антиагреганты).АСК остается основой профилактики артериальноготромбоза. Доза аспирина должна быть минимальноэффективной, чтобы обеспечить баланс между терапев-тическим действием и возможными желудочно-кишечными побочными эффектами. Оптимальная доза АСКсоставляет 75–150 мг/сут. Регулярный прием АСК боль-ными стенокардией, особенно перенесшими ИМ, сни-жает риск развития повторного ИМ в среднем на 23 %.Длительное применение антиагрегантов оправданоу всех больных, не имеющих очевидных противопока-заний к препаратам данного ряда: язвенной болезнижелудка, болезней системы крови, гиперчувствитель-ности и др. Побочные действия (ульцерогенное и ге-моррагическое) выражены меньше у лиц, получающихАСК в низких дозах. Дополнительную безопасностьмогут обеспечивать препараты АСК, покрытые кишеч-норастворимой оболочкой, и препараты АСК с антаци-дами (гидроксид магния). При невозможности по ка-ким-либо причинам назначения АСК может использоваться клопидогрел как средство с доказанной эффек-тивностью и безопасностью.Профилактическое назначение ингибиторов про-тонного насоса или цитопротекторов, используемыхобычно для лечения язвы желудка и двенадцатиперс-тной кишки, больным, принимающим АСК в дозах75–150 мг/сут., не рекомендуется. При необходимостиприема нестероидных противовоспалительных средств(НПВС) отменять АСК не следует. В этих случаях пред-почтительнее применять селективные ингибиторы цик-лооксигеназы (иЦОГ-2) (мелоксикам, целекоксиб). Этилекарственные средства снижают образование проста-циклина, который оказывает сосудорасширяющеедействие и ингибирует агрегацию тромбоцитов.Имеются указания, что некоторые иЦОГ-2 повышаютриск коронарных осложнений у больных с различнымсердечно-сосудистым риском. Кроме того, препаратыэтой группы повышают риск МИ, СН и АГ.Неселективные иЦОГ (НПВС), если их применениеу больных Ст Ст необходимо по другим показаниям,следует сочетать с аспирином в низкой дозе, чтобыобеспечить эффективное подавление агрегации тром-боцитов. В таких случаях целесообразно избегать назна-чения ибупрофена, т. к. он блокирует действие АСКна ЦОГ-1 тромбоцитов. Диклофенак – это относитель-но селективный иЦОГ-2, который слабо влияет на фун-кцию тромбоцитов, однако он не ухудшает эффектыаспирина и может использоваться в комбинации с ним.Клопидогрел и тиклопидин являются неконкурент-ными блокаторами АДФ-рецепторов и по антитромбо-цитарной активности сопоставимы с АСК. По даннымисследования CAPRIE клопидогрел в дозе 75 мг/сут.по эффективности в профилактике ССО несколькопревосходил аспирин в дозе 325 мг/сут. у больных высо-кого риска. Желудочно-кишечные кровотечения прилечении клопидогрелом развивались незначительнореже, чем при лечении аспирином, несмотря на относи-тельно высокую дозу последнего.После коронарного стентирования или при ОКСклопидогрел применяют в комбинации с АСК в течениеопределенного срока (12 мес.); комбинированная тера-пия двумя препаратами при Ст Ст не обоснована.Антитромбоцитарная терапия у больных с желудочно-кишечной непереносимостью аспирина. Клопидогрелявляется альтернативным антитромбоцитарным средс-твом, т. к. не оказывает прямого действия на слизистую оболочку желудка и реже вызывает диспептическиесимптомы, однако риск желудочно-кишечных кровоте-чений может повыситься при назначении любых антит-ромбоцитарных средств. В случае развития эрозий сли-зистой оболочки при лечении аспирином могут бытьиспользованы ингибиторы желудочной секреции.Эрадикация (уничтожение) Helicobacter pylori такжеснижает риск желудочно-кишечных кровотечений, свя-занных с приемом аспирина. Совместное применениеэзомепразола и АСК (75 мг/сут.) более эффективнов профилактике повторных язвенных кровотеченийу больных язвенной и сосудистыми болезнями, чемперевод их на клопидогрел.Дипиридамол не рекомендуется использовать в ка-честве антитромботического препарата при Ст Ст, учи-тывая его низкую эффективность и возможность усу-губления феномена межкоронарного обкрадывания.Антикоагулянты (варфарин и ингибиторы тромбина)не следует назначать больным Ст Ст при отсутствииспециальных показаний, таких как фибрилляция пред-сердий.Гиполипидемические средства. Важнейшим аспектоммедикаментозного лечения больных Ст Ст являетсяприменение лекарственных препаратов, понижающихсодержание липидов в крови. Основными средствами,снижающими уровни ХС и ХС ЛНП в плазме кровиявляются ингибиторы ГМГ-КоА редуктазы – статины.Эти препараты снижают риск атеросклеротическихССО в условиях как первичной, так и вторичной про-филактики. Они оказывают выраженный гипохолесте-ринемический эффект, безопасны при длительном при-менении и хорошо переносятся большинством боль-ных.В исследовании 4S убедительно показано, что назна-чение симвастатина больным ИБС (часть из которыхперенесла ИМ) и повышенным уровнем ОХС за болеечем 5-летний период лечения существенно снижаетсмертность от сердечно-сосудистых и других причин.Исследование LIPID продемонстрировало, что назна-чение правастатина больным, перенесшим ИМ илинестабильную стенокардию, с разной степенью повы-шения уровня ХС в плазме крови через 5 лет приемаснижало вероятность смерти от ИБС на 24 %, повтор-ного ИМ на 29 %. В 6-летнем проспективном исследо-вании HPS назначение симвастатина больным с уме-ренным повышенным или даже нормальным уровнемХС в плазме крови способствовало существенномусокращению общей смертности и вероятности ССО.Результаты мета-анализа 16 исследований с использо-ванием статинов при Ст Ст показали снижение содер-жания ОХС на 22 % и ХС ЛНП на 30 %, уменьшениериска общей смертности на 22 %, смертности от всехССЗ на 28 %, от МИ ишемического генеза на 29 %.При назначении статинов обычно наблюдают уме-ренное снижение уровня ТГ на 6–12 % и повышениеХС ЛВП в плазме крови на 7–8 %.В ряде исследований последних лет с применени-ем метода внутрисосудистой ультразвуковой оценкиразмера АБ в КА была показана возможность стаби-лизации и даже обратного развития ее при проведе-нии так называемой агрессивной липид-снижающейтерапии. Критерием такой терапии является сниже-ние уровня ХС ЛНП < 2,0 ммоль/л в течение длитель-ного времени. В исследовании REVERSAL было про-демонстрировано существенное замедление ростаАБ при приеме аторвастатина в дозе 80 мг/сут. в тече-ние 18 месяцев, что сопровождалось снижением уров-ня ХС ЛНП до 1,8 ммоль/л. В исследованииASTEROID показано, что значительное уменьшениесодержания ХС ЛНП (в среднем до 1,6 ммоль/л) с по-мощью розувастатина в дозе 40 мг в течение 2 летвызывало статистически значимую регрессию АБ.Таким образом, назначение статинов больным Ст Ст,перенесшим ИМ или с высоким риском его развития,может существенно улучшить прогноз жизни. Этипрепараты следует назначать независимо от исходно-го уровня ХС в крови с целью достижения содержа-ния ХС ЛНП < 2,5 ммоль/л у всех больных ИБС.У больных с высоким и очень высоким риском разви-тия ССО оправдано в процессе терапии статинамидостижение уровня ХС ЛНП < 2,0 ммоль/л. Терапиюстатинами следует начинать с доз, соответствующихстепени риска развития ССО (таблица 7).Повышать дозу любого из статинов следует, соблю-дая интервал в 2–3 недели, т. к. как за этот периоддостигается оптимальный эффект препарата.Увеличение АСТ, АЛТ, креатинфосфокиназы (КФК)в 3 раза не считается клинически значимым. Болеевысокие значения требуют повышенного вниманияврача.Более подробная тактика терапии статинами у отде-льных категорий больных с различной степенью рискаизложена в Российских рекомендациях секции атерос-клероза ВНОК “Диагностика и коррекция нарушенийлипидного обмена с целью профилактики и леченияатеросклероза” 2007.Если статины плохо переносятся и не позволяютдобиться контроля уровня липидов, то возможно сни-жение дозы и присоединение ингибитора обратноговсасывания ХС – эзетимиба. В настоящее время извес-тно, что применение эзетимиба дает дополнительноеснижение ХС ЛНП, однако снижает ли это риск ССО,требует уточнения.Больным со сниженным ХС ЛВП, повышеннымуровнем ТГ, имеющим СД или МС, показано назначе-ние фибратов. По данным исследования FIELD (9795больных CД-2) на фоне 4 месяцев лечения фенофибра-том в сравнении с плацебо наблюдалось снижениеконцентрации ОХС плазмы на 11%, ХС ЛНП – на12%, ТГ – на 29%, а также повышение содержания ХСЛВП на 5%, также уменьшился риск наступлениясобытий, связанных с ИБС, на 19% (р=0,01) и общейчастоты CCЗ – на 27% (р=0,004). Возможно совмест-ное назначение статинов и фибратов (в первую оче-редь фенофибрата), однако при этом необходимо кон-тролировать уровень КФК в крови. Можно использовать другой гиполипидемическийпрепарат – никотиновую кислоту замедленного высво-бождения.У больных, перенесших ИМ, присоединениеω3-полиненасыщенных жирных кислот (ЖК) в дозе1 г/сут. значительно улучшает прогноз и снижает рискВС на 45% (GISSI-Prevenzione Investigators, 1999).В рекомендациях ЕОК по стабильной стенокардии(2006) рекомендуется лекарственный препарат ω3-полиненасыщенных ЖК – Омакор, в качестве средства,улучшающего КЖ и прогноз пациентов с ИБС.-адреноблокаторы. В многочисленных исследова-ниях было показано, что β-АБ существенно уменьшаютвероятность ВС, повторного ИМ и увеличивают общуюпродолжительность жизни больных, перенесших ИМ.β-АБ значительно улучшают прогноз жизни больныхв том случае, если ИБС осложнена СН. В настоящеевремя, очевидно, что предпочтение следует отдаватьселективным β-АБ. Они реже, чем неселективные β-АБобладают побочными действиями. Их эффективностьбыла доказана в крупных клинических исследованиях.Такие данные были получены при использовании мето-пролола замедленного высвобождения, бисопролола,небиволола, карведилола. Поэтому эти β-АБ рекомен-дуют назначать больным, перенесшим ИМ. При назна-чении альпренолола, атенолола, окспренолола положи-тельных результатов получить не удалось.Хорошо известны и основные принципы действияβ-АБ. На эффект этих препаратов при Ст Ст можнорассчитывать лишь в том случае, если при их назначе-нии достигают отчетливой блокады β-адренорецепто-ров. Для этого необходимо поддерживать ЧСС покояв пределах 55–60 уд/мин. У больных с более выражен-ной стенокардией можно уменьшать ЧСС до 50 уд/минпри условии, что такая брадикардия не вызывает непри-ятных ощущений и не развивается АВ-блокада.Ингибиторы АПФ. Признаки СН или перенесенныйИМ – показания к назначению иАПФ при хроничес-кой ИБС. При плохой переносимости этих препаратових заменяют на антагонисты рецепторов ангиотензина(АРА). На основании принципов доказательной меди-цины сегодня отдают предпочтение двум из них– кан-десартану или вальсартану.В последнее время рекомендуют использовать иАПФу больных неосложненной ИБС (без СН или АГ).Масштабные, контролируемые исследования с этимипрепаратами дали неоднозначные результаты. Еслив исследованиях HOPE и EUROPA, в которых исполь-зовали рамиприл и периндоприл, соответственно, былодоказано положительное влияние этих препаратовна вероятность возникновения ССО, то в исследовани-ях QUIET и PEACE, в которых применяли квинаприли трандолаприл, соответственно, четкого влияния этихпрепаратов на течение ИБС доказать не удалось.Возможно профилактическое действие при хроничес-кой ИБС (Ст Ст) способны оказывать не все иАПФ(т. е. это свойство не класс-эффект). Заслуживают вни-мания результаты исследования EUROPA 2003. Согласнорезультатам этого исследования у пациентов, прини-мавших периндоприл (8 мг/сут.) в течение 4,2 лет,в сравнении с группой плацебо, суммарный риск смер-ти от всех причин, нефатального ИМ, нестабильнойстенокардии, остановки сердца с успешной реанимаци-ей, был снижен на 20 %. Количество фатальных и нефа-тальных ИМ достоверно сократилось на 24 %.Значительно (на 39 %) снизилась необходимость госпи-тализации больных в связи с развитием СН.Таким образом, применение иАПФ целесообразноу больных стенокардией в сочетании с АГ, СД, СН, бес-симптомной дисфункцией ЛЖ или перенесенным ИМ.При отсутствии последних следует взвешивать ожидаемуюпользу лечения и затраты/риск побочных эффектов.Антагонисты кальция. В настоящее время нет дан-ных, подтверждающих благоприятное влияние АК напрогноз у больных неосложненной Ст Ст, хотя препара-ты этой группы, снижающие ЧСС, могут быть альтер-нативой β-АБ (в случае их плохой переносимости)у больных, перенесших ИМ и не страдающих СН.РЕКОМЕНДАЦИИпо фармакотерапии, улучшающей прогноз у больныхстабильной стенокардиейКласс I1. Аспирин 75 мг/сут. у всех больных при отсутствиипротивопоказаний (активное желудочно-кишечное Можно использовать другой гиполипидемическийпрепарат – никотиновую кислоту замедленного высво-бождения.У больных, перенесших ИМ, присоединениеω3-полиненасыщенных жирных кислот (ЖК) в дозе1 г/сут. значительно улучшает прогноз и снижает рискВС на 45% (GISSI-Prevenzione Investigators, 1999).В рекомендациях ЕОК по стабильной стенокардии(2006) рекомендуется лекарственный препарат ω3-полиненасыщенных ЖК – Омакор, в качестве средства,улучшающего КЖ и прогноз пациентов с ИБС.-адреноблокаторы. В многочисленных исследова-ниях было показано, что β-АБ существенно уменьшаютвероятность ВС, повторного ИМ и увеличивают общуюпродолжительность жизни больных, перенесших ИМ.β-АБ значительно улучшают прогноз жизни больныхв том случае, если ИБС осложнена СН. В настоящеевремя, очевидно, что предпочтение следует отдаватьселективным β-АБ. Они реже, чем неселективные β-АБобладают побочными действиями. Их эффективностьбыла доказана в крупных клинических исследованиях.Такие данные были получены при использовании мето-пролола замедленного высвобождения, бисопролола,небиволола, карведилола. Поэтому эти β-АБ рекомен-дуют назначать больным, перенесшим ИМ. При назна-чении альпренолола, атенолола, окспренолола положи-тельных результатов получить не удалось.Хорошо известны и основные принципы действияβ-АБ. На эффект этих препаратов при Ст Ст можнорассчитывать лишь в том случае, если при их назначе-нии достигают отчетливой блокады β-адренорецепто-ров. Для этого необходимо поддерживать ЧСС покояв пределах 55–60 уд/мин. У больных с более выражен-ной стенокардией можно уменьшать ЧСС до 50 уд/минпри условии, что такая брадикардия не вызывает непри-ятных ощущений и не развивается АВ-блокада.Ингибиторы АПФ. Признаки СН или перенесенныйИМ – показания к назначению иАПФ при хроничес-кой ИБС. При плохой переносимости этих препаратових заменяют на антагонисты рецепторов ангиотензина(АРА). На основании принципов доказательной меди-цины сегодня отдают предпочтение двум из них– кан-десартану или вальсартану.В последнее время рекомендуют использовать иАПФу больных неосложненной ИБС (без СН или АГ).Масштабные, контролируемые исследования с этимипрепаратами дали неоднозначные результаты. Еслив исследованиях HOPE и EUROPA, в которых исполь-зовали рамиприл и периндоприл, соответственно, былодоказано положительное влияние этих препаратовна вероятность возникновения ССО, то в исследовани-ях QUIET и PEACE, в которых применяли квинаприли трандолаприл, соответственно, четкого влияния этихпрепаратов на течение ИБС доказать не удалось.Возможно профилактическое действие при хроничес-кой ИБС (Ст Ст) способны оказывать не все иАПФ(т. е. это свойство не класс-эффект). Заслуживают вни-мания результаты исследования EUROPA 2003. Согласнорезультатам этого исследования у пациентов, прини-мавших периндоприл (8 мг/сут.) в течение 4,2 лет,в сравнении с группой плацебо, суммарный риск смер-ти от всех причин, нефатального ИМ, нестабильнойстенокардии, остановки сердца с успешной реанимаци-ей, был снижен на 20 %. Количество фатальных и нефа-тальных ИМ достоверно сократилось на 24 %.Значительно (на 39 %) снизилась необходимость госпи-тализации больных в связи с развитием СН.Таким образом, применение иАПФ целесообразноу больных стенокардией в сочетании с АГ, СД, СН, бес-симптомной дисфункцией ЛЖ или перенесенным ИМ.При отсутствии последних следует взвешивать ожидаемуюпользу лечения и затраты/риск побочных эффектов.Антагонисты кальция. В настоящее время нет дан-ных, подтверждающих благоприятное влияние АК напрогноз у больных неосложненной Ст Ст, хотя препара-ты этой группы, снижающие ЧСС, могут быть альтер-нативой β-АБ (в случае их плохой переносимости)у больных, перенесших ИМ и не страдающих СН.
8. Особенности диагностики стабильной стенокардииу отдельных групп больных и при сопутствующихзаболеваниях
8.1. Стенокардия у молодых
Согласно многоцентровым исследованиям Ст Сту молодых встречается в 0,4–1,6 % случаев.Основными ФР Ст Ст у молодых являются: АГ,табакокурение, ДЛП, СД, метаболический синдром(МС), отягощенная наследственность.Часто у молодых присутствуют причины симпто-матической стенокардии (без стенозирующего атерос-клероза):
• аномалии КА
• коронарииты
• аортальные пороки сердца
• ГКМП
• ДКМП
• ГЛЖ
• синдром чрезмерного физического напряженияу спортсменов и у лиц, занимающихся тяжелым физическим трудом в статическом режиме.
8.2. Стенокардия у женщин
ФР ИБС у женщинВ развитых странах мира ССЗ являются главнойпричиной смерти женщин в возрасте > 60 лет. ДЛП –важный ФР у лиц обоего пола. При индексе атероген-ности (ИА) > 7,5 вероятность развития ИБС одинаковау мужчин и женщин независимо от возраста и наличиядругих ФР. У женщин молодого и среднего возрастауровень ХС ЛВП в среднем на 10 мг/дл выше, чему мужчин соответствующего возраста. Однако низкоесодержание ХС ЛВП и повышенный уровень липоп-ротеина (а) (Лп (а)) у женщин являются наиболее зна-чимыми ФР. Наличие СД у женщин в 3 раза повышаетриск развития ИБС. В возрасте > 50 лет у женщинболее высок, чем у мужчин, риск развития АГ. Связькурения с возникновением ИМ у женщин так же силь-на, как у мужчин. Риск развития ИМ у курящих жен-щин в предменопаузе в 3 раза выше, чем у некурящих.У женщин выявлены такие специфические ФР, какпреждевременная менопауза и использование гормо-нальных контрацептивных препаратов. Применениеэтих препаратов усиливает риск развития АГ, котораяисчезает через несколько месяцев после их отмены.При приеме контрацептивных препаратов возможноразвитие НТГ или СД.Резистентность молодых женщин к возникнове-нию ИБС в сравнении с мужчинами того же возрастачастично объясняют тем, что они имеют более благо-приятный липидный профиль, который существеннозависит от гормонального статуса женщины. Эстрогеныповышают концентрацию ХС ЛВП и снижают ХС ЛНП, а прогестерон оказывает противоположноедействие. Дефицит эстрогенов сопровождается усиле-нием вазоспастических реакций и ростом агрегациитромбоцитов. Уровень антитромбина III, представля-ющего собой естественный защитный фактор противсвертывания крови, у мужчин начинает снижатьсяпосле 40 лет, тогда как у женщин этого не происходит.Проспективные, рандомизированные исследова-ния не подтвердили сообщений о профилактическомвлиянии гормональной заместительной терапии в от-ношении развития коронарного атеросклероза и егоклинических проявлений.Диагностика ИБС у женщинИнтерпретация боли в груди у женщин молодогои среднего возраста представляет собой трудную задачу.Классические проявления Ст Ст, являющиеся надежнымпризнаком стенозирующего коронарного атеросклерозау мужчин, отличаются от таковых у женщин. С другойстороны, жалобы, характерные для типичной стенокар-дии, и даже объективные признаки ишемии миокардау молодых женщин многие врачи ошибочно связываютс некардиальными причинами. Дополнительные трудно-сти создают повышенная распространенность коронарос-пазма и синдрома Х у женщин в предменопаузе и высокаячастота ложноположительных результатов проб с ФН.Частота истинно- и ложноположительных результатовидентична у мужчин и женщин, если они соответствуютдруг другу по наличию и тяжести ИБС. Однако эти труд-ности не должны быть поводом для отказа от адекватногообследования (в частности, использования неинвазивныхметодов для стратификации риска), лечения и вторичнойпрофилактики у женщин. Вероятность проведения опера-ции КШ при наличии подтвержденных при КАГ выра-женных стенозов КА у мужчин в 4 раза выше, чем у жен-щин. Врачи склонны диагностировать ИБС у женщиннеинвазивными методами и лечить их консервативно.Обследовать женщин с болями в области сердцасложнее, чем мужчин, учитывая различия в клиничес-ких проявлениях и преобладание в научной литературеданных, полученных у мужчин.Имеются многочисленные различия в эпидемио-логии и первичных проявлениях КБС у мужчин и жен-щин. Ст Ст является самым распространенным пер-вым симптомом ИБС у женщин, в то время как у муж-чин чаще регистрируют ИМ и ВС. Частота смертиот ИБС и нефатального ИМ в любом возрасте у муж-чин выше, чем у женщин. В молодом возрасте частотастенокардии у женщин ниже, однако после наступле-ния менопаузы она больше, чем у мужчин.В некоторых эпидемиологических исследованияхчастота стенокардии, которую определяли с помощьюопросника Роуза, у женщин среднего и пожилого воз-растов была выше, чем у мужчин тех же возрастов.Однако в популяционных исследованиях частота смер-ти от ИБС у мужчин со стенокардией была выше, чему женщин.Диагностировать стенокардию у женщин труднее,чем у мужчин по нескольким причинам. У женщинчаще встречаются атипичные симптомы; мужчиныи женщины по-разному воспринимают симптомыи описывают их.Корреляция между симптомами и наличием «выра-женного» стеноза КА при КАГ у женщин слабее, чему мужчин. В исследовании САSS значительный стено-зирующий коронарный атеросклероз имели 62 % жен-щин с типичной стенокардией, 40 % с атипичной сте-нокардией и 4 % с неишемической болью. Это свиде-тельствует о более низкой частоте диагностики КБС,подтвержденной КАГ, с любыми типами боли в облас-ти сердца, включая типичную и атипичную стенокар-дию, а также кардиалгии.Результаты ЭКГ с ФН у женщин оказываются лож-ноположительными чаще (38–67 %), чем у мужчин(7–44 %), в основном за счет пониженной вероятнос-ти болезни. Однако частота ложноотрицательныхрезультатов пробы у женщин ниже. Отрицательноепредсказательное значение пробы с ФН у женщинвысокое. Это означает, что отсутствие признаков ише-мии миокарда при неинвазивном обследовании позво-ляет надежно исключить диагноз ИБС.Неоднозначность использования проб с ФН у жен-щин для диагностики стенозирующего коронарногоатеросклероза позволила некоторым исследователямвысказать мнение о том, что предпочтительным явля-ется проведение стресс-ЭхоКГ или сцинтиграфиимиокарда. Эти методы являются надежным дополне-нием к ЭКГ с ФН. Однако чувствительность сцинти-графии миокарда с таллием у женщин может бытьниже, чем у мужчин. При интерпретации результатовисследования могут возникнуть трудности, связанныес наличием артефактов (молочные железы). Этих про-блем можно избежать при ЭхоКГ с фармакологичес-кими пробами. В многочисленных исследованияхпродемонстрирована польза стресс-ЭхоКГ в качественезависимого предиктора развития ССО у женщинс подтвержденным или предполагаемым диагнозомИБС.Несмотря на определенные ограничения, обычнаяЭКГ с нагрузкой позволяет избежать дополнительныхисследований без ухудшения точности диагностики.В дополнительных исследованиях нуждаются только30 % женщин, у которых не удается установить илиисключить наличие ИБС.Клиническая картина ИБСУ женщин первым проявлением ИБС нередкобывает стенокардия, а не ИМ. У них ИБС чаще соче-тается с АГ, СД, наличием в семейном анамнезе ИБСи ХСН. У женщин выше госпитальная летальностьв связи с ИМ, а также смертность в течение первогогода после него. Первоначальные результаты транслю-минальной баллонной коронарной ангиопластики(ТБКА) у женщин создали представление о том, чтоэта процедура у них менее успешна, чем у мужчин.Более поздние наблюдения показали, что женщины,направляемые на это вмешательство, старше по воз-расту (половина из них > 65 лет), у них чаще имеют место АГ, нестабильная стенокардия, в 2 раза чащеХСН и в 5 раз – СД. Несмотря на то, что частотанепосредственных КАГ и клинического эффектовТБКА одинакова у мужчин и женщин, госпитальнаялетальность женщин значительно выше, чем муж-чин – 2,6 % vs 0,3 %. У женщин в 1,4 раза выше, чему мужчин, общая частота осложнений и в 5 раз леталь-ность в ближайшие сроки после ТБКА, даже с учетомдругих ФР. При оценке долгосрочных эффектов отме-чено, что у женщин чаще, чем у мужчин, вновь разви-вается стенокардия после ЧКВ.
8.3. Стенокардия у пожилых
Согласно эпидемиологическим данным, распро-страненность ИБС резко увеличивается с возрастом.Ст Ст встречается у 15–25 % людей > 70 лет. Более чемв 50 % случаев смерть лиц > 65 лет наступает от ослож-нений ИБС. Учитывая, что население развитых странзаметно стареет, знание особенностей течения заболе-вания, диагностики и лечения у пожилых приобретаетпринципиальное значение.Особенности ИБС в пожилом возрасте:• атеросклеротическое поражение нескольких КА;
• чаще встречается стеноз ствола левой коронарнойартерии (ЛКА);
• систолическая и диастолическая дисфункции ЛЖ
• наличие сопутствующих заболеваний – СД, ане-мия, гипотиреоз, ХОБЛ, деформирующий остео-артроз и др.;
• выше распространенность атипичной стенокардии, ББИМ, вплоть до безболевых ИМ.Особенности диагностики.У пожилых с подозрением на ИБС (стенокардию)особое значение приобретает тщательный сбор анамнеза, принимая во внимание нарушения памяти, труд-ности в общении, малоподвижность, повышенную распространенность атипичной формы стенокардии. Нередко эквивалентом стенокардии может быть одышка. Полезно знакомство с имеющейся медицинскойдокументацией: амбулаторными картами, выписками из истории болезни, предыдущими ЭКГ, а также с перечнем принимаемых лекарственных средств.Пожилые люди часто страдают заболеваниями, ухудшающими течение ИБС: СД, анемия, гипотиреоз, ХОБЛ и др.У лиц пожилого возраста при ЭхоКГ важно оценить состояние клапанного аппарата и, прежде всего,аортального клапана, т. к. аортальный стеноз значительно усугубляет течение ИБС. Значение нагрузочных проб в диагностике ИБСу пожилых ограничено. Во-первых, людям пожилого возраста трудно выполнять ФН на тредмиле и пробу ВЭМ до субмаксимальной ЧСС из-за наличия сопутствующих заболеваний легких, опорно-двигательногоаппарата, детренированности. Во-вторых, исходныеизменения комплекса QRST у пожилых иногда затруд-няют интерпретацию индуцированной ФН динамики ЭКГ, например, на фоне длительного приема сердеч-ных гликозидов. Поэтому, если опрос и физикальноеобследование не позволяют со всей определенностьюпоставить пожилому человеку диагноз ИБС, целесообразно назначение нагрузочных визуализирующих тестов: ЭхоКГ с фармакологической пробой, ЧПЭС, сцинтиграфия миокарда, при которых влияние гипер-вентиляции и ФН на опорно-двигательный аппаратминимальны.Чувствительность и специфичность нагрузочной ЭхоКГ у них весьма высоки.Риск осложнений при плановых инвазивных исследованиях у пожилых повышен незначительно, поэто-му возраст не должен служить препятствием для направления больного на КАГ.
8.4. Стенокардия при АГ
АГ часто сопутствует стенокардии, особенно у по-жилых. Доказано, что АГ является существенными независимым ФР развития атеросклероза, а такжеССО: СН, ИМ, МИ. По современным данным болеечем у 60 % больных ИБС определяется АД >140/90 мм рт.ст. Исследование АТР, проведенноев 2001г в России, зарегистрировало АГ у 82 % больныхСт Ст.Мета-анализ 17 многоцентровых исследованийубедительно доказал, что снижение АД уменьшает вероятность сердечно-сосудистой смерти и ССО.Снижение САД на 10-12 мм рт.ст. сопровождаетсясокращением смертности от ССЗ на 21 %, общей смер-тности – на 13 %, случаев ИБС – на 16 %, частоты МИ – на 38 %.Особенности диагностики стенокардии на фоне АГПри высоком АД не рекомендуется проводить нагру-зочные пробы. Некоторые антигипертензивные средс-тва (β-АБ, АК) одновременно оказывают антиишеми-ческое действие и на фоне их приема результаты нагру-зочных проб могут быть неинформативными. Наиболееинформативным исследованием при сочетании Ст Стнапряжения и АГ является одновременный бифункци-ональный мониторный контроль АД, ЧСС и ЭКГ.При интерпретации результатов нагрузочных пробнеобходимо учитывать наличие ГЛЖ.При сочетании АГ и Ст Ст целесообразно подде-ржание АД < 130/80 мм рт.ст., как и при сопутствую-щих СД и хронической почечной недостаточности.
8.5. Стенокардия при СД
СД рассматривают как независимый ФР ИБС.Большинство больных СД погибают от ССО, при этомосложнения ИБС занимают ведущее место среди при-чин смерти.Сочетание СД и ИБС неблагоприятно с точки зре-ния прогноза, особенно при неконтролируемой гипер-гликемии. Диагностика ИБС на фоне СД нередкозатруднена. Немедикаментозные профилактическиемероприятия, подбор антиангинальной и антишеми-ческой терапии при сочетании СД с ИБС имеют рядособенностей. Особенности развития и течения ИБС при СД:
• риск развития ИБС у больных СД повышен в 3–5 раз, течение ИБС на фоне СД зависит в большейстепени от длительности, чем от тяжести СД;
• осложнения ИБС развиваются на фонеСД раньше, чем при его отсутствии; к 50-летнему возрасту у 40–50 % больных СД возникает,по меньшей мере, одно из ССО;
• ИБС на фоне СД во многих случаях протекает бессимптомно как ББИМ, вплоть до без болевых ИМ;
• ИБС на фоне СД нередко осложняется нестабильной стенокардией, ИМ, угрожающими жизнинарушениями сердечного ритма;• при ИБС на фоне СД быстрее развивается ХСН,в т.ч. после ИМ;
• при ИБС у больных СД часто диагностируется диффузное поражение КА, включая дистальные участки коронарного русла, что затрудняет КШ и ЧКВ;
• СД – независимый ФР смерти при ИБС.У лиц, страдающих СД, помимо гипергликемии,присутствуют, как правило, дополнительные ФР развития и неблагоприятных исходов ИБС. Особенности диагностики ИБС у больных СД• ИБС при СД встречается у мужчин и женщинв более молодом возрасте, чем при отсутствии СД.
• При СД ИБС нередко носит безболевой характер,что затрудняет своевременную диагностику и на-чало лечения. У больных СД следует более активно внедрять скрининговые исследования, позволяющие выявить ИБС: обычные и визуализирую-щие нагрузочные тесты, СМ ЭКГ, особенно при сопутствующих ФР.
• Отмечается растущий интерес к использованию сцинтиграфии миокарда и других методов диагностики ББИМ у больных СД. Имеются данные о том,что у таких пациентов развивается субклиничес-кая дисфункция желудочков, которая оказываетнегативное влияние на переносимость ФН. План обследования больных СД с явными признаками ишемии миокарда сходен с таковым у больных без СД. Показания к пробе с ФН, сцинтиграфиимиокарда и КАГ являются сопоставимыми. ДоляССЗ в структуре смертности больных СД составляет 80 %, поэтому следует подчеркивать важность ран-ней их диагностики и агрессивного лечения.
8.6. Кардиальный синдром Х
У значительной части больных, особенно женщин,которым проводится КАГ для уточнения причины болив груди, отсутствуют значимые атеросклеротические изме-нения в КА. Нормальными или малоизмененными находят КА при КАГ у ~ 10 % лиц с приступами стенокардии.Положительные результаты нагрузочных проб отмечают-ся у 10–20 % лиц с нормальными КА и жалобами на болив груди. Обычно это больные в возрасте 30–45 лет, чаще женщины, как правило, без ФР атеросклероза и с нор-мальной функцией ЛЖ.Симптомы. Менее чем у 50 % больных с кардиальнымсиндромом Х наблюдается типичная стенокардия напряжения, у большей части – болевой синдром в груди атипичен. Несмотря на атипичность, боли при этом синдромебывают весьма интенсивными и могут существенно нарушать не только качество жизни (КЖ), но и трудоспособность. У многих больных с кардиальным синдромом Химеют место снижение внутреннего болевого порога, воз-никновение боли в груди во время внутривенного введе-ния аденозина, склонность к спастическим реакциям гладких мышц внутренних органов, нарушение функцииэндотелия.Сопутствующие кардиальному синдрому Х симптомынапоминают нейро-циркуляторную дистонию. Нередко кардиальный синдром Х обнаруживают у людей мнительных, с высоким уровнем тревожности, на фоне депрес-сивных и фобических расстройств. Подозрение на этисостояния требует консультации у психиатра.Диагностика. Хотя отсутствует общепринятое опреде-ление синдрома Х, его клиническая картина предполагаетналичие 3 признаков:
• типичная стенокардия, возникающая при ФН (реже– стенокардия или одышка в покое);
• положительный результат ЭКГ с ФН или другихстресс-тестов (депрессия сегмента ST на ЭКГ, дефек-ты перфузии миокарда на сцинтиграммах);
• нормальные КА на КАГ. По своим последствиям синдром Х опасен в тойже мере, что и Ст Ст.
Однако клинические проявления у больных с синдромом Х очень вариабельные, а кроме стенокардии напряжения могут наблюдаться и приступы стенокардии покоя. У части больных с синдромом Х удается продемонстрировать наличие микрососудистой дисфункции. Это состояние называют «микрососудис-той стенокардией». У пациентов с болью в груди и «нормальными»КА часто определяется АГ, сочетающаяся с гипертрофией желудочков. Гипертоническое сердце характеризуется эндотелиальной дисфункцией КА, изменения-ми ультраструктуры миокарда и коронарного русла и снижением коронарного резерва. Вместе или отдельно эти изменения ухудшают коронарный кровотоки могут вызвать стенокардию. В таких случаях основ-ное значение имеет контроль АГ, позволяющий восстановить функциональную и структурную целост-ность сердечно-сосудистой системы. С помощьюадекватных провокационных проб необходимо исклю-чить спазм КА. Критерием эндотелиальной дисфункции может служить уменьшение дилатации эпикарди-альной КА в ответ на введение ацетилхолина.Провокационная проба с ацетилхолином выполняетдвойную функцию, позволяя исключить вазоспазми выявить эндотелиальную дисфункцию, котораяможет ассоциироваться с неблагоприятным прогно-зом. Необходимо подчеркнуть, что прогноз при синд-роме Х благоприятный при отсутствии эндотелиаль-ной дисфункции. Пациента следует информировать одоброкачественном течении заболевания. Таким образом, кардиальный синдром Х диагностиру-ется методом исключения. В первую очередь исключаюткоронарный атеросклероз и иные заболевания КА. Следуеттщательно собрать анамнез с анализом сопутствующихсимптомов и ФР ССЗ, результатов неинвазивных нагру-зочных проб, а также провести дифференциальный диа-гноз с заболеваниями и дисфункцией других органов(пищевод, позвоночник, легкие и плевра, органы брюш-ной полости), некоторыми заболеваниями и клапаннымианомалиями сердца – вазоспастической стенокардей,пролабированием митрального клапана. Следует диффе-ренцировать кардиальный синдром Х от кардиалгий, свя-занных с нарушением моторики пищевода (спазм, желу-дочно-пищеводный рефлюкс и др.), фибромиалгией и ос-теохондритом.
РЕКОМЕНДАЦИИ по обследованию больных с синдромом Х
Класс I 1. ЭхоКГ в покое у больных стенокардией и нор-мальными или неокклюзированными коронар-ными артериями с целью выявления гипертро-фии желудочков и/или диастолической дисфун-кции (С).
Класс II а1. Интракоронарная ангиография с провокаци-онной ацетилхолиновой пробой (если анги-ограмма нормальная) для оценки эндотелий-зависимого коронарного резерва и исключениявазоспазма (С).
Класс II
b1. Интракоронарное ультразвуковое исследование, измерение коронарного резерва или фрак-ционного коронарного резерва для исключенияскрытой обструкции, если ангиографическиеданные демонстрируют наличие изменений,а не полностью нормальных коронарных арте-рий, и стресс-визуализирующие тесты дляидентификации распространенных очагов ише-мии (С).
Примечание: * А, В, С – уровни доказательств
9. Стратификация риска
В связи с тем, что отдаленный прогноз у больныхСт Ст может сильно варьировать, а современные страте-гии лечения значительно расширились от симптомати-ческой терапии до высокотехнологичных и дорогостоя-щих методов, способных улучшить прогноз, ЕОК в 2006гбыло предложено стратифицировать риск у больныхСт Ст.Под “риском” принято понимать сердечно-сосудис-тую смерть и ИМ, а в некоторых случаях и другие сердеч-но-сосудистые исходы.Цели стратификация риска– Ответить на вопросы по поводу прогноза, которыевозникают у самих больных, врачей других специ-альностей, занимающихся лечением сопутствующихзаболеваний.– Выбрать адекватное лечение.При использовании современных методов лечения,особенно реваскуляризации и/или интенсивной фар-макотерапии, улучшение прогноза достигается тольков определенных группах больных высокого риска,в то время как у пациентов с благоприятным прогно-зом польза указанных вмешательств менее эффектив-на или отсутствует. В связи с этим необходимо выде-лять пациентов, относящихся к группе высокого риска,у которых наиболее вероятна польза более агрессивно-го лечения уже на раннем этапе обследования.В рекомендациях ЕОК 2006 критерием высокого рискасчитается сердечно-сосудистая смертность > 2 % в год,среднего риска – 1-2 % в год и низкого риска < 1 %в год. В настоящее время не разработана оптимальнаямодель оценки риска, включающая все ключевыеаспекты стратификации риска, поэтому может бытьиспользован альтернативный подход, основанныйна результатах клинических исследований.Большинству больных необходимо проводить неинва-зивные исследования с целью выявления ишемиии оценки функции ЛЖ; отдельным пациентам – КАГ.Ключевые элементы стратификации риска
• Клиническое обследование
• Пробы с ФН
• Функция ЛЖ
• Распространенность коронарного атеросклероза.
9.1. Стратификация риска на основании клинических данных
Анамнез и результаты физикального обследованиядают очень важную прогностическую информацию.На этом этапе для стратификации риска могут быть использованы ЭКГ и лабораторные тесты. СД, АГ, МС,курение и гиперхолестеринемия (ГХС) позволяют пред-сказать развитие неблагоприятных исходов у больных Ст Ст. Негативное прогностическое значение имеют также возраст, перенесенный ИМ, наличие СН, характер течения стенокардии (впервые возникшая или прогрессирующая) и ее тяжесть, особенно при отсутствии адекватного ответа на лечение. Особенности приступов стенокардии,их частоту и наличие ЭКГ изменений в покое считают независимыми предикторами смерти и ИМ. Физикальное обследование играет определенную рольв оценке риска. Наличие патологии периферических сосудов (нижних конечностей или сонных артерий) указываетна повышенный риск развития ССО у больных Ст Ст. Неблагоприятными прогностическими факторами явля-ются также симптомы СН, связанной с дисфункцией ЛЖ.У больных Ст Ст с изменениями на ЭКГ в покое (при-знаки перенесенного ИМ, блокада левой ножки пучка Гиса, ГЛЖ, АВ блокада II-III степеней или фибрилляцияпредсердий), риск ССО значительно выше, чем у пациентов с нормальной ЭКГ.
РЕКОМЕНДАЦИИ по стратификации риска у больных стабильнойстенокардией на основании результатов клиническогообследования, включая ЭКГ и лабораторные методы
Класс I1. Подробный анамнез и физическое обследование,включая измерение индекс массы тела и/или окруж-ности талии у всех больных; полное описание сим-птомов, количественная оценка функциональныхнарушений, медицинский анамнез и профиль сердеч-но-сосудистых факторов риска (В).
2. ЭКГ в покое у всех больных (В)
Примечание: А, В, С – уровни доказательств
9.2. Стратификация риска на основании стресс-тестов
Прогностическое значение подобных проб определяется возможностью не только выявления ишемии мио-карда, но и оценки порога ее развития, распространен-ности и тяжести имеющихся изменений (ЭхоКГ и сцин-тиграфия) и переносимости ФН. Результаты стресс-тес-тов не следует использовать изолированно от клиничес-ких данных. Таким образом, нагрузочные пробы позво-ляют получить дополнительную информацию о сердечно-сосудистом риске, имеющемся у больного.Стресс-тесты должны проводиться всем больнымСт Ст при отсутствии противопоказаний.ЭКГ с нагрузкойСочетанное использование результатов нагрузочныхпроб и клинических параметров, а также расчет про-гностических индексов, таких как индекс Дьюка, оказа-лись эффективными подходами к стратификации боль-ных ИБС на группы высокого и низкого риска.Индекс Дьюка – это интегральный индекс, которыйрассчитывают на основании времени нагрузки, откло-нения сегмента ST и возникновения стенокардии принагрузке (Mark DB, et al, 1987).Индекс Дьюка (тредмил-индекс) == А – (5 • В) – (4 • С),где А – время нагрузки в минутах, В – отклонениесегмента ST в мм, С – индекс стенокардии: 0 – стенокардии нет, 1 – стенокардия есть, 2 – стенокардия при-водит к остановке исследования.Риск Смертность в течение1 годаНизкий ≥ 5 0,25 %Средний от 4 до -10 1,25 %Высокий ≤ -11 5,25 %Индекс Центра профилактической медицины (ИЦПМ)рассчитывается по формуле:
ИЦПМ = Т + HR/10 – angina • 5,
гдеТ – продолжительность пробы с ФН на тредмиле, выполненной по стандартному протоколу Bruceв мин, HR – ЧСС max при пороговой ФН (в мин),angina – выраженность стенокардии в баллах. Этотиндекс позволяет разделить больных на группы низ-кого риска (>12), среднего риска (от -4 – +12) и высо-кого риска (<-4).
РЕКОМЕНДАЦИИ по стратификации риска у больных стабильнойстенокардией на основании ЭКГ пробы с нагрузкой
Класс I1. Больные, у которых нет изменений на ЭКГ в покое(В).
2. Больные со стабильной ИБС при значительном ухуд-шении симптомов (С).
Класс IIа Значительное ухудшение симптомов после реваскуля-ризации миокарда (В).
Примечание: А, В, С – уровни доказательств
ЭхоКГ Самым весомым предиктором выживаемости в отда-ленные сроки является сократительная функция ЛЖ.У больных Ст Ст смертность растет по мере сниженияфракции выброса (ФВ) ЛЖ. При ФВ в покое < 35 % еже-годная смертность > 3 %. Размеры желудочков такжеимеют важное прогностическое значение, которое пре-восходит результаты нагрузочных проб у больных Ст Ст.Особого внимания требуют больные Ст Ст при сочетаниис АГ и СД, перенесшие ранее Q-ИМ.
РЕКОМЕНДАЦИИ по стратификации риска у больных стабильнойстенокардией на основании ЭхоКГ показателей функциижелудочков
Класс I1. ЭхоКГ в покое у больных с инфарктом миокардав анамнезе, симптомами хронической СН или изме-нениями на ЭКГ в покое (В).2. ЭхоКГ в покое у больных артериальной гипертонией(В).3. ЭхоКГ в покое у больных сахарным диабетом (С).
Класс IIа Эхокардиография в покое у больных с нормальной ЭКГ в покое при отсутствии инфаркта миокардав анамнезе, если не планируется коронарная ангиог-рафия (С).
Примечание: А, В, С – уровни доказательств
Стресс-ЭхоКГСтресс-ЭхоКГ также можно использовать для страти-фикации риска ССО. При отрицательном результатепробы вероятность неблагоприятных исходов (смерти илиИМ) составляет <0,5 % в год. ФР является число сегмен-тов с нарушением сократимости в покое и при нагрузке.Чем их больше, тем выше риск. Выявление пациентоввысокого риска позволяет решить вопрос о дальнейшемобследовании и/или активном лечении, включая реваску-ляризацию миокарда.Перфузионная сцинтиграфия миокардаНормальные результаты исследования с высокой веро-ятностью свидетельствуют о благоприятном прогнозе.Напротив, нарушения перфузии ассоциируются с тяже лой ИБС и высоким сердечно-сосудистым риском.Большие и распространенные дефекты перфузии, возни-кающие при стрессовых пробах, преходящая ишемичес-кая дилатация ЛЖ после пробы и повышенное накопле-ние таллия-201 в легких после ФН или фармакологичес-кой пробы имеют неблагоприятное прогностическое зна-чение.
РЕКОМЕНДАЦИИ по стратификации риска у больных стабильнойстенокардией на основании сцинтиграфии миокардаи стресс-ЭхоКГ (у пациентов способных выполнитьнагрузку)
Класс I1. Изменения на ЭКГ в покое, блокада левой ножкипучка Гиса, депрессия сегмента ST > 1 мм, ритм элек-трокардиостимулятора или синдром WPW, которыене позволяют интерпретировать динамику ЭКГ принагрузке (С).
2. Неоднозначные результаты ЭКГ с нагрузкой в соче-тании со средней или высокой вероятностью ишеми-ческой болезни сердца (В).
Класс IIа1. Пациенты с ухудшением симптомов после реваскуля-ризации миокарда (В).
2. Как альтернатива ЭКГ пробы с нагрузкой при наличиисоответствующих ресурсов и средств (В). Рекомендации по стратификации риска у больных стабильнойстенокардией на основании сцинтиграфии миокардаи стресс-ЭхоКГ с фармакологическими пробами.
Класс I1. Больные, не способные выполнить нагрузку (В).
Примечание: А, В, С – уровни доказательств
9.3. Стратификация риска на основании КАГ
Распространенность, тяжесть и локализациястеноза КА имеют важное прогностическое значе-ние у больных стенокардией. В регистре CASS 12-летняя выживаемость на фоне медикаментознойтерапии у пациентов с неизмененнымиКА составила 91 %, у больных с поражением одногососуда −74 %, двух − 59 % и трех − 50 % (р<0,001).У больных с выраженным стенозом главного стволаЛКА, получающих фармакотерапию, прогнознеблагоприятный. Наличие тяжелого проксималь-ного стеноза левой передней нисходящей артериитакже значительно снижает выживаемость. КАГпоказана больным с высоким риском развитияосложнений по данным неинвазивных тестов (IIIФК, отсутствие адекватного ответа на лекарствен-ную терапию).
РЕКОМЕНДАЦИИ по стратификации риска у больных стабильнойстенокардией на основании коронарной ангиографии
Класс I1. Высокий риск развития сердечно-сосудистыхосложнений по данным неинвазивных тестов,даже при наличии легкой или среднетяжелойстенокардии (В).
2. Тяжелая стабильная стенокардия ФК III,особенно при отсутствии адекватного ответана фармакотерапию (В).
3. Стабильная стенокардия у больных, у которыхпланируются большие операции, особеннона сосудах (при аневризме аорты, аортофемо-ральном шунтировании, каротидной эндар-терэктомии), при наличии среднего или высо-кого риска по данным неинвазивных тестов (В).
Класс IIа1. Неоднозначные или противоречивые результа-ты неинвазивных тестов (С).
2. Высокий риск рестеноза после чрескожныхкоронарных вмешательств, если реваскуляри-зация проводилась в прогностически важнойобласти (С).
Примечание: А, В, С – уровни доказательств
10. Лечение
10.1. Цели и тактика леченияЛечение стенокардии преследует две основныецели.Первая – улучшить прогноз и предупредить возник-новение ИМ и ВС, и, соответственно, увеличить про-должительность жизни.Вторая – уменьшить частоту и снизить интенсив-ность приступов стенокардии и, таким образом, улуч-шить КЖ пациента. Поэтому, если различные терапев-тические стратегии равно эффективны в облегчениисимптомов болезни, следует предпочесть лечение с до-казанным или очень вероятным преимуществом в улуч-шении прогноза в плане профилактики осложненийи смерти.Выбор метода лечения зависит от клинической реак-ции на первоначальную медикаментозную терапию,хотя некоторые пациенты сразу предпочитают и наста-ивают на коронарной реваскуляризации – ЧКВ, КШ.Общие подходыБольных и их близких следует информировать оприроде стенокардии, механизмах ее развития, значе-нии этого заболевания в прогнозе жизни и рекомендуе-мых методах лечения и профилактики. Пациентамцелесообразно избегать нагрузок, вызывающих стено-кардию, и принимать нитроглицерин под язык дляее купирования. Больных следует предостеречь по по-воду возможного развития гипотонии после приеманитроглицерина под язык (при первом его применении целесообразно посидеть) и других возможных нежела-тельных эффектах, особенно головной боли.Рекомендуется профилактический прием нитратовперед нагрузкой, которая обычно приводит к развитиюстенокардии. Если стенокардия сохраняется в покоев течение > 15–20 мин. и/или не купируется нитрогли-церином, следует вызвать скорую медицинскуюпомощь.
10.2. Основные аспекты немедикаментозного лечения стенокардии
• Информирование и обучение пациента.
• Рекомендации курильщикам отказаться от курения;при необходимости назначение специального лече-ния (раздел «Аспекты реабилитации»).
• Индивидуальные рекомендации по допустимойФА. Пациентам рекомендуется выполнять физическиеупражнения, т. к. они приводят к увеличению ТФН,уменьшению симптомов и оказывают благоприятноевлияние на МТ, уровни липидов, АД, толерантность кглюкозе и чувствительность к инсулину.
• Индивидуальные рекомендации по питанию.Увеличение потребления овощей, фруктов, рыбы.Диетотерапию выбирают с учетом уровней ОХСи ХС ЛНП. Больным с избыточной МТ назначают низ-кокалорийную диету. Недопустимо злоупотреблениеалкоголем.АГ, СД и другие сопутствующие заболевания.Принципиальным является адекватное лечение сопутс-твующих заболеваний: АГ, СД, гипо- и гипертиреозаи др. У больных ИБС, СД и/или заболеванием почекуровень АД необходимо снижать до целевого значения<130/80 мм рт.ст. Особого внимания требуют такиесостояния как анемия, гипертиреоз.Сексуальная активность. Половой акт может спровоцировать развитие стенокардии, поэтому перед нимможно принять нитроглицерин. Ингибиторы фосфоди-эстеразы: силденафил, тадафил и варденафил, исполь-зуемые для лечения сексуальной дисфункции не следуетприменять в сочетании с пролонгированными нитрата-ми.
10.3. Фармакологическое лечение Ст Ст
10.3.1. Лекарственные препараты, улучшающиепрогноз у больных стенокардией
Рекомендуются всем больным с диагнозом стено-кардии при отсутствии противопоказаний.Антитромбоцитарные препараты: ацетилсалициловая кислота (АСК), клопидогрел. Обязательными средс-твами лечения Ст Ст являются антитромбоцитарныепрепараты (антиагреганты).АСК остается основой профилактики артериальноготромбоза. Доза аспирина должна быть минимальноэффективной, чтобы обеспечить баланс между терапев-тическим действием и возможными желудочно-кишечными побочными эффектами. Оптимальная доза АСКсоставляет 75–150 мг/сут. Регулярный прием АСК боль-ными стенокардией, особенно перенесшими ИМ, сни-жает риск развития повторного ИМ в среднем на 23 %.Длительное применение антиагрегантов оправданоу всех больных, не имеющих очевидных противопока-заний к препаратам данного ряда: язвенной болезнижелудка, болезней системы крови, гиперчувствитель-ности и др. Побочные действия (ульцерогенное и ге-моррагическое) выражены меньше у лиц, получающихАСК в низких дозах. Дополнительную безопасностьмогут обеспечивать препараты АСК, покрытые кишеч-норастворимой оболочкой, и препараты АСК с антаци-дами (гидроксид магния). При невозможности по ка-ким-либо причинам назначения АСК может использоваться клопидогрел как средство с доказанной эффек-тивностью и безопасностью.Профилактическое назначение ингибиторов про-тонного насоса или цитопротекторов, используемыхобычно для лечения язвы желудка и двенадцатиперс-тной кишки, больным, принимающим АСК в дозах75–150 мг/сут., не рекомендуется. При необходимостиприема нестероидных противовоспалительных средств(НПВС) отменять АСК не следует. В этих случаях пред-почтительнее применять селективные ингибиторы цик-лооксигеназы (иЦОГ-2) (мелоксикам, целекоксиб). Этилекарственные средства снижают образование проста-циклина, который оказывает сосудорасширяющеедействие и ингибирует агрегацию тромбоцитов.Имеются указания, что некоторые иЦОГ-2 повышаютриск коронарных осложнений у больных с различнымсердечно-сосудистым риском. Кроме того, препаратыэтой группы повышают риск МИ, СН и АГ.Неселективные иЦОГ (НПВС), если их применениеу больных Ст Ст необходимо по другим показаниям,следует сочетать с аспирином в низкой дозе, чтобыобеспечить эффективное подавление агрегации тром-боцитов. В таких случаях целесообразно избегать назна-чения ибупрофена, т. к. он блокирует действие АСКна ЦОГ-1 тромбоцитов. Диклофенак – это относитель-но селективный иЦОГ-2, который слабо влияет на фун-кцию тромбоцитов, однако он не ухудшает эффектыаспирина и может использоваться в комбинации с ним.Клопидогрел и тиклопидин являются неконкурент-ными блокаторами АДФ-рецепторов и по антитромбо-цитарной активности сопоставимы с АСК. По даннымисследования CAPRIE клопидогрел в дозе 75 мг/сут.по эффективности в профилактике ССО несколькопревосходил аспирин в дозе 325 мг/сут. у больных высо-кого риска. Желудочно-кишечные кровотечения прилечении клопидогрелом развивались незначительнореже, чем при лечении аспирином, несмотря на относи-тельно высокую дозу последнего.После коронарного стентирования или при ОКСклопидогрел применяют в комбинации с АСК в течениеопределенного срока (12 мес.); комбинированная тера-пия двумя препаратами при Ст Ст не обоснована.Антитромбоцитарная терапия у больных с желудочно-кишечной непереносимостью аспирина. Клопидогрелявляется альтернативным антитромбоцитарным средс-твом, т. к. не оказывает прямого действия на слизистую оболочку желудка и реже вызывает диспептическиесимптомы, однако риск желудочно-кишечных кровоте-чений может повыситься при назначении любых антит-ромбоцитарных средств. В случае развития эрозий сли-зистой оболочки при лечении аспирином могут бытьиспользованы ингибиторы желудочной секреции.Эрадикация (уничтожение) Helicobacter pylori такжеснижает риск желудочно-кишечных кровотечений, свя-занных с приемом аспирина. Совместное применениеэзомепразола и АСК (75 мг/сут.) более эффективнов профилактике повторных язвенных кровотеченийу больных язвенной и сосудистыми болезнями, чемперевод их на клопидогрел.Дипиридамол не рекомендуется использовать в ка-честве антитромботического препарата при Ст Ст, учи-тывая его низкую эффективность и возможность усу-губления феномена межкоронарного обкрадывания.Антикоагулянты (варфарин и ингибиторы тромбина)не следует назначать больным Ст Ст при отсутствииспециальных показаний, таких как фибрилляция пред-сердий.Гиполипидемические средства. Важнейшим аспектоммедикаментозного лечения больных Ст Ст являетсяприменение лекарственных препаратов, понижающихсодержание липидов в крови. Основными средствами,снижающими уровни ХС и ХС ЛНП в плазме кровиявляются ингибиторы ГМГ-КоА редуктазы – статины.Эти препараты снижают риск атеросклеротическихССО в условиях как первичной, так и вторичной про-филактики. Они оказывают выраженный гипохолесте-ринемический эффект, безопасны при длительном при-менении и хорошо переносятся большинством боль-ных.В исследовании 4S убедительно показано, что назна-чение симвастатина больным ИБС (часть из которыхперенесла ИМ) и повышенным уровнем ОХС за болеечем 5-летний период лечения существенно снижаетсмертность от сердечно-сосудистых и других причин.Исследование LIPID продемонстрировало, что назна-чение правастатина больным, перенесшим ИМ илинестабильную стенокардию, с разной степенью повы-шения уровня ХС в плазме крови через 5 лет приемаснижало вероятность смерти от ИБС на 24 %, повтор-ного ИМ на 29 %. В 6-летнем проспективном исследо-вании HPS назначение симвастатина больным с уме-ренным повышенным или даже нормальным уровнемХС в плазме крови способствовало существенномусокращению общей смертности и вероятности ССО.Результаты мета-анализа 16 исследований с использо-ванием статинов при Ст Ст показали снижение содер-жания ОХС на 22 % и ХС ЛНП на 30 %, уменьшениериска общей смертности на 22 %, смертности от всехССЗ на 28 %, от МИ ишемического генеза на 29 %.При назначении статинов обычно наблюдают уме-ренное снижение уровня ТГ на 6–12 % и повышениеХС ЛВП в плазме крови на 7–8 %.В ряде исследований последних лет с применени-ем метода внутрисосудистой ультразвуковой оценкиразмера АБ в КА была показана возможность стаби-лизации и даже обратного развития ее при проведе-нии так называемой агрессивной липид-снижающейтерапии. Критерием такой терапии является сниже-ние уровня ХС ЛНП < 2,0 ммоль/л в течение длитель-ного времени. В исследовании REVERSAL было про-демонстрировано существенное замедление ростаАБ при приеме аторвастатина в дозе 80 мг/сут. в тече-ние 18 месяцев, что сопровождалось снижением уров-ня ХС ЛНП до 1,8 ммоль/л. В исследованииASTEROID показано, что значительное уменьшениесодержания ХС ЛНП (в среднем до 1,6 ммоль/л) с по-мощью розувастатина в дозе 40 мг в течение 2 летвызывало статистически значимую регрессию АБ.Таким образом, назначение статинов больным Ст Ст,перенесшим ИМ или с высоким риском его развития,может существенно улучшить прогноз жизни. Этипрепараты следует назначать независимо от исходно-го уровня ХС в крови с целью достижения содержа-ния ХС ЛНП < 2,5 ммоль/л у всех больных ИБС.У больных с высоким и очень высоким риском разви-тия ССО оправдано в процессе терапии статинамидостижение уровня ХС ЛНП < 2,0 ммоль/л. Терапиюстатинами следует начинать с доз, соответствующихстепени риска развития ССО (таблица 7).Повышать дозу любого из статинов следует, соблю-дая интервал в 2–3 недели, т. к. как за этот периоддостигается оптимальный эффект препарата.Увеличение АСТ, АЛТ, креатинфосфокиназы (КФК)в 3 раза не считается клинически значимым. Болеевысокие значения требуют повышенного вниманияврача.Более подробная тактика терапии статинами у отде-льных категорий больных с различной степенью рискаизложена в Российских рекомендациях секции атерос-клероза ВНОК “Диагностика и коррекция нарушенийлипидного обмена с целью профилактики и леченияатеросклероза” 2007.Если статины плохо переносятся и не позволяютдобиться контроля уровня липидов, то возможно сни-жение дозы и присоединение ингибитора обратноговсасывания ХС – эзетимиба. В настоящее время извес-тно, что применение эзетимиба дает дополнительноеснижение ХС ЛНП, однако снижает ли это риск ССО,требует уточнения.Больным со сниженным ХС ЛВП, повышеннымуровнем ТГ, имеющим СД или МС, показано назначе-ние фибратов. По данным исследования FIELD (9795больных CД-2) на фоне 4 месяцев лечения фенофибра-том в сравнении с плацебо наблюдалось снижениеконцентрации ОХС плазмы на 11%, ХС ЛНП – на12%, ТГ – на 29%, а также повышение содержания ХСЛВП на 5%, также уменьшился риск наступлениясобытий, связанных с ИБС, на 19% (р=0,01) и общейчастоты CCЗ – на 27% (р=0,004). Возможно совмест-ное назначение статинов и фибратов (в первую оче-редь фенофибрата), однако при этом необходимо кон-тролировать уровень КФК в крови. Можно использовать другой гиполипидемическийпрепарат – никотиновую кислоту замедленного высво-бождения.У больных, перенесших ИМ, присоединениеω3-полиненасыщенных жирных кислот (ЖК) в дозе1 г/сут. значительно улучшает прогноз и снижает рискВС на 45% (GISSI-Prevenzione Investigators, 1999).В рекомендациях ЕОК по стабильной стенокардии(2006) рекомендуется лекарственный препарат ω3-полиненасыщенных ЖК – Омакор, в качестве средства,улучшающего КЖ и прогноз пациентов с ИБС.-адреноблокаторы. В многочисленных исследова-ниях было показано, что β-АБ существенно уменьшаютвероятность ВС, повторного ИМ и увеличивают общуюпродолжительность жизни больных, перенесших ИМ.β-АБ значительно улучшают прогноз жизни больныхв том случае, если ИБС осложнена СН. В настоящеевремя, очевидно, что предпочтение следует отдаватьселективным β-АБ. Они реже, чем неселективные β-АБобладают побочными действиями. Их эффективностьбыла доказана в крупных клинических исследованиях.Такие данные были получены при использовании мето-пролола замедленного высвобождения, бисопролола,небиволола, карведилола. Поэтому эти β-АБ рекомен-дуют назначать больным, перенесшим ИМ. При назна-чении альпренолола, атенолола, окспренолола положи-тельных результатов получить не удалось.Хорошо известны и основные принципы действияβ-АБ. На эффект этих препаратов при Ст Ст можнорассчитывать лишь в том случае, если при их назначе-нии достигают отчетливой блокады β-адренорецепто-ров. Для этого необходимо поддерживать ЧСС покояв пределах 55–60 уд/мин. У больных с более выражен-ной стенокардией можно уменьшать ЧСС до 50 уд/минпри условии, что такая брадикардия не вызывает непри-ятных ощущений и не развивается АВ-блокада.Ингибиторы АПФ. Признаки СН или перенесенныйИМ – показания к назначению иАПФ при хроничес-кой ИБС. При плохой переносимости этих препаратових заменяют на антагонисты рецепторов ангиотензина(АРА). На основании принципов доказательной меди-цины сегодня отдают предпочтение двум из них– кан-десартану или вальсартану.В последнее время рекомендуют использовать иАПФу больных неосложненной ИБС (без СН или АГ).Масштабные, контролируемые исследования с этимипрепаратами дали неоднозначные результаты. Еслив исследованиях HOPE и EUROPA, в которых исполь-зовали рамиприл и периндоприл, соответственно, былодоказано положительное влияние этих препаратовна вероятность возникновения ССО, то в исследовани-ях QUIET и PEACE, в которых применяли квинаприли трандолаприл, соответственно, четкого влияния этихпрепаратов на течение ИБС доказать не удалось.Возможно профилактическое действие при хроничес-кой ИБС (Ст Ст) способны оказывать не все иАПФ(т. е. это свойство не класс-эффект). Заслуживают вни-мания результаты исследования EUROPA 2003. Согласнорезультатам этого исследования у пациентов, прини-мавших периндоприл (8 мг/сут.) в течение 4,2 лет,в сравнении с группой плацебо, суммарный риск смер-ти от всех причин, нефатального ИМ, нестабильнойстенокардии, остановки сердца с успешной реанимаци-ей, был снижен на 20 %. Количество фатальных и нефа-тальных ИМ достоверно сократилось на 24 %.Значительно (на 39 %) снизилась необходимость госпи-тализации больных в связи с развитием СН.Таким образом, применение иАПФ целесообразноу больных стенокардией в сочетании с АГ, СД, СН, бес-симптомной дисфункцией ЛЖ или перенесенным ИМ.При отсутствии последних следует взвешивать ожидаемуюпользу лечения и затраты/риск побочных эффектов.Антагонисты кальция. В настоящее время нет дан-ных, подтверждающих благоприятное влияние АК напрогноз у больных неосложненной Ст Ст, хотя препара-ты этой группы, снижающие ЧСС, могут быть альтер-нативой β-АБ (в случае их плохой переносимости)у больных, перенесших ИМ и не страдающих СН.РЕКОМЕНДАЦИИпо фармакотерапии, улучшающей прогноз у больныхстабильной стенокардиейКласс I1. Аспирин 75 мг/сут. у всех больных при отсутствиипротивопоказаний (активное желудочно-кишечное Можно использовать другой гиполипидемическийпрепарат – никотиновую кислоту замедленного высво-бождения.У больных, перенесших ИМ, присоединениеω3-полиненасыщенных жирных кислот (ЖК) в дозе1 г/сут. значительно улучшает прогноз и снижает рискВС на 45% (GISSI-Prevenzione Investigators, 1999).В рекомендациях ЕОК по стабильной стенокардии(2006) рекомендуется лекарственный препарат ω3-полиненасыщенных ЖК – Омакор, в качестве средства,улучшающего КЖ и прогноз пациентов с ИБС.-адреноблокаторы. В многочисленных исследова-ниях было показано, что β-АБ существенно уменьшаютвероятность ВС, повторного ИМ и увеличивают общуюпродолжительность жизни больных, перенесших ИМ.β-АБ значительно улучшают прогноз жизни больныхв том случае, если ИБС осложнена СН. В настоящеевремя, очевидно, что предпочтение следует отдаватьселективным β-АБ. Они реже, чем неселективные β-АБобладают побочными действиями. Их эффективностьбыла доказана в крупных клинических исследованиях.Такие данные были получены при использовании мето-пролола замедленного высвобождения, бисопролола,небиволола, карведилола. Поэтому эти β-АБ рекомен-дуют назначать больным, перенесшим ИМ. При назна-чении альпренолола, атенолола, окспренолола положи-тельных результатов получить не удалось.Хорошо известны и основные принципы действияβ-АБ. На эффект этих препаратов при Ст Ст можнорассчитывать лишь в том случае, если при их назначе-нии достигают отчетливой блокады β-адренорецепто-ров. Для этого необходимо поддерживать ЧСС покояв пределах 55–60 уд/мин. У больных с более выражен-ной стенокардией можно уменьшать ЧСС до 50 уд/минпри условии, что такая брадикардия не вызывает непри-ятных ощущений и не развивается АВ-блокада.Ингибиторы АПФ. Признаки СН или перенесенныйИМ – показания к назначению иАПФ при хроничес-кой ИБС. При плохой переносимости этих препаратових заменяют на антагонисты рецепторов ангиотензина(АРА). На основании принципов доказательной меди-цины сегодня отдают предпочтение двум из них– кан-десартану или вальсартану.В последнее время рекомендуют использовать иАПФу больных неосложненной ИБС (без СН или АГ).Масштабные, контролируемые исследования с этимипрепаратами дали неоднозначные результаты. Еслив исследованиях HOPE и EUROPA, в которых исполь-зовали рамиприл и периндоприл, соответственно, былодоказано положительное влияние этих препаратовна вероятность возникновения ССО, то в исследовани-ях QUIET и PEACE, в которых применяли квинаприли трандолаприл, соответственно, четкого влияния этихпрепаратов на течение ИБС доказать не удалось.Возможно профилактическое действие при хроничес-кой ИБС (Ст Ст) способны оказывать не все иАПФ(т. е. это свойство не класс-эффект). Заслуживают вни-мания результаты исследования EUROPA 2003. Согласнорезультатам этого исследования у пациентов, прини-мавших периндоприл (8 мг/сут.) в течение 4,2 лет,в сравнении с группой плацебо, суммарный риск смер-ти от всех причин, нефатального ИМ, нестабильнойстенокардии, остановки сердца с успешной реанимаци-ей, был снижен на 20 %. Количество фатальных и нефа-тальных ИМ достоверно сократилось на 24 %.Значительно (на 39 %) снизилась необходимость госпи-тализации больных в связи с развитием СН.Таким образом, применение иАПФ целесообразноу больных стенокардией в сочетании с АГ, СД, СН, бес-симптомной дисфункцией ЛЖ или перенесенным ИМ.При отсутствии последних следует взвешивать ожидаемуюпользу лечения и затраты/риск побочных эффектов.Антагонисты кальция. В настоящее время нет дан-ных, подтверждающих благоприятное влияние АК напрогноз у больных неосложненной Ст Ст, хотя препара-ты этой группы, снижающие ЧСС, могут быть альтер-нативой β-АБ (в случае их плохой переносимости)у больных, перенесших ИМ и не страдающих СН.
 РЕКОМЕНДАЦИИ по фармакотерапии, улучшающей прогноз у больныхстабильной стенокардией
Класс I1. Аспирин 75 мг/сут. у всех больных при отсутствиипротивопоказаний (активное желудочно-кишечное кровотечение, аллергия на аспирин или его непере-носимость) (А)
2. Статины у всех больных ишемической больезньюсердца (А)
3. ИАПФ при наличии артериальной гипертонии,сердечной недостаточности, дисфункции левогожелудочка, перенесенного инфаркта миокардас дисфункцией левого желудочка или сахарногодиабета (А)4. β-АБ внутрь больным после инфаркта миокардав анамнезе или с сердечной недостаточностью (А)
Класс II а
1. ИАПФ у всех больных со стенокардией и подтверж-денным диагнозом коронарной болезни сердца (В)
2. Клопидогрел как альтернатива аспирину у больныхстабильной стенокардией, которые не могут прини-мать аспирин, например, из-за аллергии (В)
3. Статины в высоких дозах при наличии высокогориска (сердечно-сосудистая смертность > 2 % в год)у больных с доказанной ишемической болезньюсердца (В)
Класс II b
1. Фибраты при низком уровне липопротеидов высо-кой плотности или высоком содержании триглице-ридов у больных сахарным диабетом или метаболи-ческим синдромом (В)
Примечание: А, В, С – уровни доказательств
10.3.2. Медикаментозная терапия для купированиясимптомов
Антиангинальные препараты – препараты, предуп-реждающие приступы стенокардии за счет профилак-тики ишемии миокарда, значительно улучшают само-чувствие больных и повышают переносимость ими ФН.В настоящее время существуют три основные группыантиангинальных препаратов: β-АБ, нитраты и пролон-гированные АК.До сих пор не ясен вопрос о том, влияет ли терапияантиангинальными препаратами на прогноз жизнибольных с неосложненным течением Ст Ст (безИМ в анамнезе). В нескольких небольших исследова-ниях было отмечено, что устранение ишемии миокардаспособствует улучшению прогноза ИБС. Например,в исследовании TIBBS показано, что при устраненииэпизодов ишемии миокарда по данным СМ ЭКГ с по-мощью β-АБ бисопролола или АК нифедипина, выжи-ваемость в течение 1 года оставалась, чем среди боль-ных, не достигших эффекта.-АБ. Эти препараты решают две задачи терапии:улучшают прогноз жизни больных ИМ в анамнезе и об-ладают выраженным антиангинальным действием.Поэтому β-АБ необходимо назначать всем больнымСт Ст, если нет противопоказаний к их использованию.Если больной не переносил ранее ИМ, то можно назна-чать любой препарат этой группы в соответствии с при-нципами, указанными выше. Предпочтение следуетотдавать все же кардиоселективным β-АБ, т. к. их при-ем обычно больные лучше переносят.АК. Антиангинальным действием обладают обеподгруппы АК дигидропиридины (нифедипин, амло-дипин, фелодипин и др.) и недигидропиридины (вера-памил и дилтиазем). Механизм действия этих двухгрупп АК существенно различается. В свойствах дигид-ропиридинов преобладает периферическая вазодила-тация, в действиях недигидропиридинов – отрица-тельный хроно- и инотропный эффекты. Недигидро-пиридиновые АК используют вместо β-АБ в тех случа-ях, когда последние противопоказаны (ХОБЛ, выра-женный атеросклероз периферических артерий ниж-них конечностей). В исследовании MDPIT с участием2466 больных назначение дилтиазема достоверно сни-жало риск повторного ИМ, но не влияло на общуюсмертность.Все АК назначаются только в виде препаратов вто-рого поколения – лекарственных форм пролонгирован-ного действия, принимаемых один раз в сутки.При сочетании Ст Ст и АГ показано применениепролонгированных дигидропиридиновых АК. В этойподгруппе больных согласно исследованию ACTIONназначение нифедипина длительного действия снижа-ло риск ССО.В специально организованном исследованииINVEST использование верапамила и атенолола былов одинаковой степени эффективно в снижении рискаССО. При этом в группе верапамила уровень развитияСД оказался достоверно ниже.Нитраты. В настоящее время применяют три препа-рата этой группы – нитроглицерин, изосорбида динит-рат и изосорбида-5-мононитрат.Принципиальных различий в их фармакологичес-ком действии нет. Более важна классификация нитра-тов на лекарственные формы короткого действия(< 1 ч), умеренного пролонгированного действия (< 6 ч)и значительного пролонгированного действия (6-16 ч,иногда до 24 ч).Нитраты обладают выраженным антиангинальнымдействием, по крайней мере не уступающим β-АБ и АК,однако при их регулярном приеме этот эффект можетослабевать или даже исчезать (развитие привыканияили толерантности). Нитраты в клинической практикеназначают только прерывисто чтобы обеспечить в тече-ние суток период свободный от действия препарата.Этот период должен составлять не менее 6–8 ч, его, какправило, создают в ночное время, когда в эффекте нит-ратов нет необходимости. Прерывистый прием нитра-тов обеспечивают назначением лекарственных формзначительно пролонгированного действия 1 раз в суткиутром или лекарственных форм умеренно пролонгиро-ванного действия 2 раза в сутки, не назначая их наночь.Нитратоподобным действием, и, следовательно,антиангинальным эффектом, обладает молсидомин.Препарат может быть использован для профилактикиприступов стенокардии (см. Приложение).Недостатки нитратов: сравнительно частое появле-ние побочных эффектов, в первую очередь, головной боли; развитие привыкания (толерантности) к ним прирегулярном приеме; возможность возникновения синд-рома рикошета при резком прекращении поступленияпрепарата в организм.При стенокардии напряжения I ФК нитраты назна-чают только прерывисто в лекарственных формахкороткого действия, обеспечивающих короткий и вы-раженный эффект – таблетки, капсулы, аэрозоли нит-роглицерина и изосорбида динитрата. Такие формыследует применять за 5–10 мин до предполагаемой ФН,вызывающей обычно приступ стенокардии.При стенокардии напряжения II ФК нитраты такжерекомендуют принимать перед предполагаемыми ФН.Наряду с формами короткого эффекта можно исполь-зовать формы умеренно пролонгированного действия.При стенокардии III ФК нитраты принимают пос-тоянно в течение дня – асимметричный прием с без-нитратным периодом в 5–6 ч. Для этого используютсовременные 5-мононитраты пролонгированного дейс-твия.При стенокардии IV ФК, когда приступы стенокар-дии могут возникать и в ночное время, нитраты следуетназначать так, чтобы обеспечить их круглосуточныйэффект и, как правило, в комбинации с другими анти-ангинальными препаратами, в первую очередь β-АБ.Ингибиторы If каналов. Недавно был создан новыйкласс антиангинальных препаратов – ингибиторы Ifканалов клеток синусового узла, селективно урежаю-щие синусовый ритм. Их первый представитель ивабра-дин (Кораксан) показал выраженный антиангинальныйэффект, сопоставимый с эффектом β-АБ. Этот препа-рат рекомендуется больным с противопоказаниями кβ-АБ или при невозможности принимать β-АБ из-запобочных эффектов. Появились данные об усиленииантиишемического эффекта при добавлении ивабради-на к атенололу при безопасности этой комбинации.По результатам исследования BEAUTIfFUL назна-чение ивабрадина больным Ст Ст, дисфункцией ЛЖ ипри ЧСС ≥ 70 уд/мин снижает повышенный риск раз-вития ИМ на 36% и реваскуляризации миокарда на30%.Другие антиангинальные препараты. К ним относятразличные препараты метаболического действия, средикоторых наиболее известен триметазидин модифици-рованного высвобождения – единственный миокарди-альный цитопротектор, имеющий достаточную доказа-тельную базу для использования в качестве антианги-нального средства. Триметазидин МВ может бытьназначен на любом этапе терапии Ст Ст для усиленияантиангинальной эффективности β-АБ, АК и нитратов,а также в качестве альтернативы при их непереноси-мости или противопоказаниях к применению.
10.3.3. Критерии эффективности лечения
Эффективность антиангинальных препаратов под-вержена значительной индивидуальной вариабельнос-ти. Однако показано, что если тщательно подбиратьдозу стандартных антиангинальных препаратов (нитра-тов, β-АБ и АК), то существенного антиангинальногоэффекта можно добиться более чем у 90 % больныхСт Ст II-III ФК. В связи с этим, антиангинальную тера-пию следует комбинировать индивидуально.Для достижения более полного антиангинальногоэффекта нередко используют комбинации разных анти-ангинальных препаратов. Однако в ряде случаев присовместном применении двух антиангинальных препа-ратов их действие не усиливается, а, напротив, можетослабевать. Например, при комбинированном назначе-нии нитратов и дигидропиридиновых АК у 20–30 %больных антиангинальное действие снижается (по срав-нению с применением каждого из препаратов в отде-льности), при этом нарастает риск побочных явлений.Было показано, что применение 3 антиангинальныхпрепаратов может оказаться менее эффективным, чемлечение препаратами 2 классов. Перед назначениемвторого препарата следует увеличить дозу первого до оп-тимального уровня, а перед комбинированной терапи-ей тремя препаратами необходимо испытать различныекомбинации 2 антиангинальных средств.Антиангинальную терапию считают эффективной,если удается стенокардию устранить полностью илиперевести больного из более высокого ФК в I ФК присохранении хорошего КЖ.
РЕКОМЕНДАЦИИ по антиангинальной и/или противоишемической терапииу больных стабильной стенокардией
Класс I
1. Короткодействующий нитроглицерин для купиро-вания стенокардии и ситуационной профилактики(пациенты должны получить адекватные инструк-ции по применению нитроглицерина) (В).
2. Оценить эффективность β1-АБ и титровать его дозудо максимальной терапевтической; оценить целе-сообразность применения длительно действующегопрепарата (А).
3. При плохой переносимости или низкой эффектив-ности β-АБ назначить монотерапию АК (А), дли-тельно действующим нитратом (С).
4. Если монотерапия β-АБ недостаточно эффективна,добавить дигидропиридиновый АК (В).Класс II а
1. При плохой переносимости β-АБ назначить инги-битор If каналов синусового узла – ивабрадин (В).
2. Если монотерапия АК или комбинированная тера-пия АК и β-АБ оказывается неэффективной, заме-нить АК на пролонгированный нитрат. Избегатьразвития толерантности к нитратам (С).
Класс II b
1. Препараты метаболического типа действия (три-метазидин МВ) могут быть назначены для усиленияантиангинальной эффективности стандартныхсредств или в качестве альтернативы им при непе-реносимости или противопоказаниях к примене-нию (В).
Примечание: А, В, С – уровни доказательств
Если лечение двумя препаратами не позволяетдобиться ослабления симптомов, то целесообразно оце-нить возможность реваскуляризации миокарда. Онатакже оправдана, если пациенты отдают предпочтениеактивному вмешательству перед фармакотерапией.Больных следует информировать о необходимости при-ема препаратов, улучшающих прогноз, независимоот того, выполнена реваскуляризация или нет.
10.3.4. Особые ситуации: синдром Х и вазоспастическая стенокардия
Лечение синдрома Х является симптоматическим.Примерно у половины больных эффективны нитраты,поэтому терапию целесообразно начинать с этой груп-пы. При неэффективности лечения можно добавитьАК или β-АБ. Имеются данные, что иАПФ и статиныу больных с синдромом Х уменьшают выраженностьэндотелиальной дисфункции и симптомов ишемии приФН, поэтому их следует назначать этой группе больных.Показано, что у некоторых больных эффективны три-метазидин.Для достижения стойкого терапевтического эффек-та у больных с синдромом Х необходим комплексныйподход, предполагающий анальгезию с применениемимипрамина или аминофиллина, психотерапию, мето-ды ЭС и ДФТ.
РЕКОМЕНДАЦИИ по антиангинальной фармакотерапии у больныхс синдромом Х
Класс I
1. Лечение нитратами, β-АБ и АК по отдельности илив комбинации друг с другом (В)
2. Статины у больных с гиперлипидемией (В)
3. ИАПФ у больн ых с артериальной гипертонией (С)Класс II а
1. Лечение в сочетании с другими антиангинальнымисредствами, включая препараты метаболическогодействия (С)
Класс II b
1. Аминофиллин при сохранении боли, несмотря,на выполнение рекомендаций I класса (С).
2. Имипрамин при сохранении боли, несмотря на вы-полнение рекомендаций I класса (С).
Примечание: А, В, С – уровни доказательств
Лечение вазоспастической стенокардии. Большое зна-чение имеет устранение факторов, способствующихразвитию спастической стенокардии, таких как куре-ние. Главными компонентами терапии являются нитра-ты и АК. При этом нитраты менее эффективны в про-филактике приступов стенокардии покоя. АК болееэффективны для устранения коронароспазма.Целесообразно применять нифедипин в дозе до 120 мг /сут.; верапамил в дозе до 480 мг/сут.; дилтиаземдо 360 мг/сут. Комбинированная терапия пролонгиро-ванными нитратами и АК у большинства больных при-водит к ремиссии вазоспастической стенокардии.В течение 6–12 мес после прекращения приступов сте-нокардии можно постепенно снизить дозы антианги-нальных препаратов.
РЕКОМЕНДАЦИИ по фармакотерапии вазоспастической стенокардии
Класс I
1. Лечение АК и, если необходимо, нитратами у боль-ных с нормальными коронарными ангиограммамиили нестенозирующим поражением коронарныхартерий (В).
Примечание: А, В, С – уровни доказательств
10.4. Реваскуляризация миокарда
Реваскуляризация миокарда – широкое понятие,включающее как операцию КШ, так и различные видыЧКВ на КА. Наиболее известна и распространенаТБКА, которую можно сочетать с другими воздействия-ми на атеросклеротически измененную КА: установкаметаллического каркаса – эндопротеза (стента), рото-блация, атеротомия. Реваскуляризация, как и фармако-терапия, преследует 2 цели: улучшение прогноза (про-филактика ИМ и ВС, уменьшение или полная ликвида-ция симптомов). Основными факторами, которыеопределяют выбор метода лечения, являются индивиду-альный сердечно-сосудистый риск и выраженностьсимптомов.
10.4.1. Коронарное шунтирование
Выделяют два показания к КШ: улучшение прогно-за и уменьшение симптомов. Снижение смертности ириска развития ИМ убедительно не доказано. По влиянию на прогноз операция КШ не выявила пре-имуществ перед фармакотерапией у пациентов группынизкого риска (ежегодная смертность < 1 %). По данныммета-анализа, КШ улучшало прогноз только в группахсреднего и высокого риска, однако в группе среднегориска 5-летняя смертность на фоне медикаментознойтерапии составляла 13,9 %, а ежегодная смертность –2,8 %, что по современным стандартам являются высо-кими.При анализе исследований были установлены ана-томические изменения КА, при которых КШ способноулучшить прогноз:
• значительный стеноз главного ствола ЛКА;• значительный проксимальный стеноз 3 основныхКА;
• значительный стеноз 2 основных КА, включаявыраженный стеноз проксимального сегменталевой передней нисходящей КА. Критерием значимого стеноза в этих исследованияхбыло сужение основных КА ≥ 70 % и главного стволаЛКА ≥ 50 %. При дисфункции ЛЖ хирургическое лече-ние имеет преимущества перед фармакотерапией(European Coronary Artery; North American CASS).Доказано, что хирургическое вмешательство умень-шает симптомы и ишемию миокарда и улучшает КЖ больных Ст Ст. Эти эффекты наблюдаются чаще, чемулучшение прогноза. Следует тщательно взвешиватьриск и пользу оперативного вмешательства у пациентовгруппы низкого риска, у которых его целью являетсятолько уменьшение симптомов. Группа низкого рискане подлежит хирургическому вмешательству на КА.Периоперационная летальность при КШ соста вляетв среднем 1–4 %. В последние 20 лет стандартом сталошунтирование левой передней нисходящей артериис помощью левой внутренней грудной артерии и ис-пользование подкожной вены для шунтирования дру-гих артерий. Вместе с тем остается проблемой стенози-рование венозных шунтов. В крупных исследованияхпоказано, что использование левой внутренней груднойартерии для КШ улучшает выживаемость и снижаетчастоту позднего ИМ, рецидивирующей стенокардиии необходимость в повторных вмешательствах на КА.Накоплен опыт использования в качестве шунта луче-вой артерии. В этом случае шунт сохраняет свою прохо-димость в течение 3 лет у 90 % больных.У больных, страдающих серьезными сопутствующи-ми заболеваниями, целесообразно выполнять малоин-вазивные вмешательства без искусственного кровооб-ращения, которые могут привести к снижению перио-перационной летальности и риска осложнений. Однакорезультаты завершившихся недавно рандомизирован-ных исследований не показали разницы исходов мало-инвазивных вмешательств и операций на открытомсердце с использованием искусственного кровообраще-ния в течение ближайших 3 лет наблюдения. В одномрандомизированном исследовании с ангиографичес-ким контролем через 3–6 месяцев было выявлено сни-жение частоты сохранения проходимости шунта послемалоинвазивных операций – 90 % vs 98 %.
10.4.2. Чрескожные вмешательства на коронарных артериях
Коронарная ангиопластика со стентированиему больных Ст Ст и подходящей анатомией КА позволяетпровести дилатацию одного или нескольких сосудовс высокой вероятностью восстановления их проходи-мости и приемлемым риском. Риск смерти после обыч-ной ангиопластики составляет ~ 0,1–0,3 %. При этомимеющиеся данные свидетельствуют о том, что по срав-нению с медикаментозной терапией дилатация КА неприводит к значительному улучшению прогноза у боль-ных Ст Ст. Результаты клинических исследований пока-зали, что ЧКВ имеет преимущество перед медикамен-тозной терапией по влиянию на КЖ (переносимостьФН, приступы стенокардии, одышка, повторные гос-питализации и др.). Смертность и частота ИМ былисопоставимыми в 2 группах. Однако у больных с пора-жением 2 сосудов не было обнаружено улучшенияпо сравнению с фармакотерапией: сходное улучшениеТФН и КЖ в течение 6 мес после начала наблюдения.Согласно результатам исследования AVERT у больныхСт Ст, относящихся к группе низкого риска, гиполипи-демическая терапия не уступает ЧКВ в профилактикеишемических исходов. Однако ЧКВ дают более выра-женный клинический антиангинальный эффект.Согласно результатам исследования COURAGE вероят-ность смерти и нефатального ИМ при наблюдении в те-чение 4,6 лет ничем не отличалась в группах больных,которым изначально выполнили коронарную анги-опластику со стентированием и затем получавшимагрессивную медикаментозную терапию в сравнениис группой только интенсивно лечившейся медикамен-тозно.Стентирование сосудов и использование стентов с ле-карственным покрытием. При мета-анализе 29 исследо-ваний у 9918 больных не было выявлено различийв смертности или частоте ИМ после стентированияКА и стандартной ТБКА. Однако стентирование при-водит к снижению частоты рестеноза и необходимостив повторных вмешательствах на КА.Согласно рандомизированным исследованиямRAVEL стенты с лекарственным покрытием (паклитак-сель, сиролимус, эверолимус) значительно улучшаютрезультаты лечения, снижают риск рестеноза и неблаго-приятных исходов, включая необходимость в повтор-ной реваскуляризации пораженной КА.Показания к реваскуляризации. Кандидатами на ре-васкуляризацию миокарда являются больные, у кото-рых имеются показания к КАГ. Дополнительнымипоказаниями являются следующие:• медикаментозная терапия не обеспечивает удовлет-ворительный контроль симптомов;
• неинвазивные методы демонстрируют наличие рас-пространенной зоны ишемии;
• высокая вероятность успеха при допустимом рискепослеоперационных осложнений;
• больной предпочитает инвазивное лечение и имеетполную информацию о риске, связанном с вмеша-тельством.;Нецелесообразно рекомендовать инвазивное лече-ние больным, у которых риск периоперационной смер-ти превышает расчетную ежегодную смертность.Выбор метода реваскуляризации основываетсяна следующих факторах:
• риск развития осложнений и смерти после вмеша-тельства;
• вероятность успеха, включая техническую возмож-ность выполнения ангиопластики или КШ;• риск рестеноза или окклюзии шунта;
• полнота реваскуляризации;• наличие СД;• опыт лечебного учреждения;
• желание больного;Противопоказания к реваскуляризации миокарда.
• Больные со стенозированием 1 или 2 КА безвыраженного проксимального сужения переднейнисходящей артерии, у которых имеются легкиесимптомы стенокардии или отсутствуют симпто-мы и не проводилась адекватная медикаментознаятерапия. В таких случаях инвазивное вмешатель-ство нецелесообразно, как и при отсутствии при-знаков ишемии миокарда во время неинвазивныхтестов или при наличии ограниченных участковишемии жизнеспособного миокарда.
• Пограничный стеноз (50-70 %) КА, помимо глав-ного ствола ЛКА, и отсутствие признаков ише-мии миокарда при неинвазивном исследовании.
• Незначимый стеноз КА (< 50 %).
• Высокий риск осложнений или смерти (возмож-ная летальность > 10–15 %) за исключением техслучаев, когда он нивелируется ожидаемым зна-чительным улучшением выживаемости или КЖ.
РЕКОМЕНДАЦИИ по реваскуляризации миокарда с целью улучшенияпрогноза у больных стабильной стенокардией
Класс I
1. Коронарное шунтирование при выраженном сте-нозе главного ствола левой коронарной артерииили значительном сужении проксимального сег-мента левой нисходящей и огибающей коронар-ных артерий (А)
2. Коронарное шунтирование при выраженномпроксимальном стенозе 3 основных коронарныхартерий, особенно у больных со сниженной фун-кцией левого желудочка или быстро возникаю-щей или распространенной обратимой ишемиеймиокарда при функциональных пробах (А).
3. Коронарное шунтирование при стенозе однойили 2 коронарных артерий в сочетании с выра-женным сужением проксимальной части левойпередней нисходящей артерии и обратимой ише-мии миокарда при неинвазивных исследованиях(А).
4. Коронарное шунтирование при выраженном сте-нозе коронарных артерий в сочетании с наруше-нием функции левого желудочка и наличием жиз-неспособного миокарда по данным неинвазивныхтестов (В).
Класс II а
1. Коронарное шунтирование при стенозе однойили 2 коронарных артерий без выраженногосужения левой передней нисходящей артерииу больных, перенесших внезапную смерть илистойкую желудочковую тахикардию (В).
2. Коронарное шунтирование при выраженном сте-нозе 3 коронарных артерий у больных сахарнымдиабетом, у которых определяются признакиобратимой ишемии миокарда при функциональ-ных пробах (С).
3. Чрескожное вмешательство или коронарноешунтирование у больных с признаками обрати-мой ишемии миокарда, выявленной с помощьюфункциональных проб или частыми эпизодамиишемии при повседневной активности (С).
Примечание: А, В, С – уровни доказательств
РЕКОМЕНДАЦИИ по реваскуляризации миокарда с целью уменьшениясимптомов у больных стабильной стенокардией
Класс I
1. Коронарное шунтирование при многососудистомпоражении (если технически возможно) у больныхс умеренно выраженными или выраженными симп-томами, которые не удается контролировать с помо-щью медикаментзной терапии, если риск операциине превышает его возможную пользу (А).
2. Чрескожное вмешательство при стенозе одной коро-нарной артерии (если технически возможно) у боль-ных с умеренно выраженными или выраженнымисимптомами, которые не удается контролироватьс помощью медикаментзной терапии, если риск вме-шательства не превышает его возможную пользу (А).
3. Чрескожное вмешательство при многососудистомпоражении (если оно технически возможно и от-сутствуют анатомические факторы риска) у больныхс умеренно выраженными или выраженными симпто-мами, которые не удается контролировать с помощьюмедикаментозной терапии, если риск вмешательстване превышает его возможную пользу (А).
Класс II а
1. Чрескожное вмешательство при стенозе одной коро-нарной артерии (если оно технически возможно)у больных с легкими или умеренно выраженнымисимптомами, которые для них неприемлемы, еслириск вмешательства не превышает его возможнуюпользу (А).
2. Коронарное шунтирование при стенозе одной коро-нарной артерии (если технически возможно) у боль-ных с умеренно выраженными или выраженнымисимптомами, которые не удается контролироватьс помощью медикаментозной терапии, если риск опе-рации не превышает его возможную пользу (А).
3. Коронарное шунтирование при стенозе несколькихкоронарных артерий (если технически возможно)у больных с легкими или умеренно выраженнымисимптомами, которые для них неприемлемы, еслириск операции не превышает его возможную пользу(А).
4. Чрескожное вмешательство при стенозе несколькихкоронарных артерий (если технически возможно)у больных с легкими или умеренно выраженнымисимптомами, которые для них неприемлемы, еслириск вмешательства не превышает его возможнуюпользу (А).
Класс II b
1. Коронарное шунтирование при стенозе однойкоронарной артерии (если технически возможно)у больных с легкими или умеренно выраженнымисимптомами, которые для них неприемлемы, еслириск операции не превышает расчетную ежегоднуюсмертность (В).
Примечание: А, В, С – уровни доказательств
РЕКОМЕНДАЦИИ по фармакотерапии, улучшающей прогноз у больныхстабильной стенокардией
Класс I1. Аспирин 75 мг/сут. у всех больных при отсутствиипротивопоказаний (активное желудочно-кишечное кровотечение, аллергия на аспирин или его непере-носимость) (А)
2. Статины у всех больных ишемической больезньюсердца (А)
3. ИАПФ при наличии артериальной гипертонии,сердечной недостаточности, дисфункции левогожелудочка, перенесенного инфаркта миокардас дисфункцией левого желудочка или сахарногодиабета (А)4. β-АБ внутрь больным после инфаркта миокардав анамнезе или с сердечной недостаточностью (А)
Класс II а
1. ИАПФ у всех больных со стенокардией и подтверж-денным диагнозом коронарной болезни сердца (В)
2. Клопидогрел как альтернатива аспирину у больныхстабильной стенокардией, которые не могут прини-мать аспирин, например, из-за аллергии (В)
3. Статины в высоких дозах при наличии высокогориска (сердечно-сосудистая смертность > 2 % в год)у больных с доказанной ишемической болезньюсердца (В)
Класс II b
1. Фибраты при низком уровне липопротеидов высо-кой плотности или высоком содержании триглице-ридов у больных сахарным диабетом или метаболи-ческим синдромом (В)
Примечание: А, В, С – уровни доказательств
10.3.2. Медикаментозная терапия для купированиясимптомов
Антиангинальные препараты – препараты, предуп-реждающие приступы стенокардии за счет профилак-тики ишемии миокарда, значительно улучшают само-чувствие больных и повышают переносимость ими ФН.В настоящее время существуют три основные группыантиангинальных препаратов: β-АБ, нитраты и пролон-гированные АК.До сих пор не ясен вопрос о том, влияет ли терапияантиангинальными препаратами на прогноз жизнибольных с неосложненным течением Ст Ст (безИМ в анамнезе). В нескольких небольших исследова-ниях было отмечено, что устранение ишемии миокардаспособствует улучшению прогноза ИБС. Например,в исследовании TIBBS показано, что при устраненииэпизодов ишемии миокарда по данным СМ ЭКГ с по-мощью β-АБ бисопролола или АК нифедипина, выжи-ваемость в течение 1 года оставалась, чем среди боль-ных, не достигших эффекта.-АБ. Эти препараты решают две задачи терапии:улучшают прогноз жизни больных ИМ в анамнезе и об-ладают выраженным антиангинальным действием.Поэтому β-АБ необходимо назначать всем больнымСт Ст, если нет противопоказаний к их использованию.Если больной не переносил ранее ИМ, то можно назна-чать любой препарат этой группы в соответствии с при-нципами, указанными выше. Предпочтение следуетотдавать все же кардиоселективным β-АБ, т. к. их при-ем обычно больные лучше переносят.АК. Антиангинальным действием обладают обеподгруппы АК дигидропиридины (нифедипин, амло-дипин, фелодипин и др.) и недигидропиридины (вера-памил и дилтиазем). Механизм действия этих двухгрупп АК существенно различается. В свойствах дигид-ропиридинов преобладает периферическая вазодила-тация, в действиях недигидропиридинов – отрица-тельный хроно- и инотропный эффекты. Недигидро-пиридиновые АК используют вместо β-АБ в тех случа-ях, когда последние противопоказаны (ХОБЛ, выра-женный атеросклероз периферических артерий ниж-них конечностей). В исследовании MDPIT с участием2466 больных назначение дилтиазема достоверно сни-жало риск повторного ИМ, но не влияло на общуюсмертность.Все АК назначаются только в виде препаратов вто-рого поколения – лекарственных форм пролонгирован-ного действия, принимаемых один раз в сутки.При сочетании Ст Ст и АГ показано применениепролонгированных дигидропиридиновых АК. В этойподгруппе больных согласно исследованию ACTIONназначение нифедипина длительного действия снижа-ло риск ССО.В специально организованном исследованииINVEST использование верапамила и атенолола былов одинаковой степени эффективно в снижении рискаССО. При этом в группе верапамила уровень развитияСД оказался достоверно ниже.Нитраты. В настоящее время применяют три препа-рата этой группы – нитроглицерин, изосорбида динит-рат и изосорбида-5-мононитрат.Принципиальных различий в их фармакологичес-ком действии нет. Более важна классификация нитра-тов на лекарственные формы короткого действия(< 1 ч), умеренного пролонгированного действия (< 6 ч)и значительного пролонгированного действия (6-16 ч,иногда до 24 ч).Нитраты обладают выраженным антиангинальнымдействием, по крайней мере не уступающим β-АБ и АК,однако при их регулярном приеме этот эффект можетослабевать или даже исчезать (развитие привыканияили толерантности). Нитраты в клинической практикеназначают только прерывисто чтобы обеспечить в тече-ние суток период свободный от действия препарата.Этот период должен составлять не менее 6–8 ч, его, какправило, создают в ночное время, когда в эффекте нит-ратов нет необходимости. Прерывистый прием нитра-тов обеспечивают назначением лекарственных формзначительно пролонгированного действия 1 раз в суткиутром или лекарственных форм умеренно пролонгиро-ванного действия 2 раза в сутки, не назначая их наночь.Нитратоподобным действием, и, следовательно,антиангинальным эффектом, обладает молсидомин.Препарат может быть использован для профилактикиприступов стенокардии (см. Приложение).Недостатки нитратов: сравнительно частое появле-ние побочных эффектов, в первую очередь, головной боли; развитие привыкания (толерантности) к ним прирегулярном приеме; возможность возникновения синд-рома рикошета при резком прекращении поступленияпрепарата в организм.При стенокардии напряжения I ФК нитраты назна-чают только прерывисто в лекарственных формахкороткого действия, обеспечивающих короткий и вы-раженный эффект – таблетки, капсулы, аэрозоли нит-роглицерина и изосорбида динитрата. Такие формыследует применять за 5–10 мин до предполагаемой ФН,вызывающей обычно приступ стенокардии.При стенокардии напряжения II ФК нитраты такжерекомендуют принимать перед предполагаемыми ФН.Наряду с формами короткого эффекта можно исполь-зовать формы умеренно пролонгированного действия.При стенокардии III ФК нитраты принимают пос-тоянно в течение дня – асимметричный прием с без-нитратным периодом в 5–6 ч. Для этого используютсовременные 5-мононитраты пролонгированного дейс-твия.При стенокардии IV ФК, когда приступы стенокар-дии могут возникать и в ночное время, нитраты следуетназначать так, чтобы обеспечить их круглосуточныйэффект и, как правило, в комбинации с другими анти-ангинальными препаратами, в первую очередь β-АБ.Ингибиторы If каналов. Недавно был создан новыйкласс антиангинальных препаратов – ингибиторы Ifканалов клеток синусового узла, селективно урежаю-щие синусовый ритм. Их первый представитель ивабра-дин (Кораксан) показал выраженный антиангинальныйэффект, сопоставимый с эффектом β-АБ. Этот препа-рат рекомендуется больным с противопоказаниями кβ-АБ или при невозможности принимать β-АБ из-запобочных эффектов. Появились данные об усиленииантиишемического эффекта при добавлении ивабради-на к атенололу при безопасности этой комбинации.По результатам исследования BEAUTIfFUL назна-чение ивабрадина больным Ст Ст, дисфункцией ЛЖ ипри ЧСС ≥ 70 уд/мин снижает повышенный риск раз-вития ИМ на 36% и реваскуляризации миокарда на30%.Другие антиангинальные препараты. К ним относятразличные препараты метаболического действия, средикоторых наиболее известен триметазидин модифици-рованного высвобождения – единственный миокарди-альный цитопротектор, имеющий достаточную доказа-тельную базу для использования в качестве антианги-нального средства. Триметазидин МВ может бытьназначен на любом этапе терапии Ст Ст для усиленияантиангинальной эффективности β-АБ, АК и нитратов,а также в качестве альтернативы при их непереноси-мости или противопоказаниях к применению.
10.3.3. Критерии эффективности лечения
Эффективность антиангинальных препаратов под-вержена значительной индивидуальной вариабельнос-ти. Однако показано, что если тщательно подбиратьдозу стандартных антиангинальных препаратов (нитра-тов, β-АБ и АК), то существенного антиангинальногоэффекта можно добиться более чем у 90 % больныхСт Ст II-III ФК. В связи с этим, антиангинальную тера-пию следует комбинировать индивидуально.Для достижения более полного антиангинальногоэффекта нередко используют комбинации разных анти-ангинальных препаратов. Однако в ряде случаев присовместном применении двух антиангинальных препа-ратов их действие не усиливается, а, напротив, можетослабевать. Например, при комбинированном назначе-нии нитратов и дигидропиридиновых АК у 20–30 %больных антиангинальное действие снижается (по срав-нению с применением каждого из препаратов в отде-льности), при этом нарастает риск побочных явлений.Было показано, что применение 3 антиангинальныхпрепаратов может оказаться менее эффективным, чемлечение препаратами 2 классов. Перед назначениемвторого препарата следует увеличить дозу первого до оп-тимального уровня, а перед комбинированной терапи-ей тремя препаратами необходимо испытать различныекомбинации 2 антиангинальных средств.Антиангинальную терапию считают эффективной,если удается стенокардию устранить полностью илиперевести больного из более высокого ФК в I ФК присохранении хорошего КЖ.
РЕКОМЕНДАЦИИ по антиангинальной и/или противоишемической терапииу больных стабильной стенокардией
Класс I
1. Короткодействующий нитроглицерин для купиро-вания стенокардии и ситуационной профилактики(пациенты должны получить адекватные инструк-ции по применению нитроглицерина) (В).
2. Оценить эффективность β1-АБ и титровать его дозудо максимальной терапевтической; оценить целе-сообразность применения длительно действующегопрепарата (А).
3. При плохой переносимости или низкой эффектив-ности β-АБ назначить монотерапию АК (А), дли-тельно действующим нитратом (С).
4. Если монотерапия β-АБ недостаточно эффективна,добавить дигидропиридиновый АК (В).Класс II а
1. При плохой переносимости β-АБ назначить инги-битор If каналов синусового узла – ивабрадин (В).
2. Если монотерапия АК или комбинированная тера-пия АК и β-АБ оказывается неэффективной, заме-нить АК на пролонгированный нитрат. Избегатьразвития толерантности к нитратам (С).
Класс II b
1. Препараты метаболического типа действия (три-метазидин МВ) могут быть назначены для усиленияантиангинальной эффективности стандартныхсредств или в качестве альтернативы им при непе-реносимости или противопоказаниях к примене-нию (В).
Примечание: А, В, С – уровни доказательств
Если лечение двумя препаратами не позволяетдобиться ослабления симптомов, то целесообразно оце-нить возможность реваскуляризации миокарда. Онатакже оправдана, если пациенты отдают предпочтениеактивному вмешательству перед фармакотерапией.Больных следует информировать о необходимости при-ема препаратов, улучшающих прогноз, независимоот того, выполнена реваскуляризация или нет.
10.3.4. Особые ситуации: синдром Х и вазоспастическая стенокардия
Лечение синдрома Х является симптоматическим.Примерно у половины больных эффективны нитраты,поэтому терапию целесообразно начинать с этой груп-пы. При неэффективности лечения можно добавитьАК или β-АБ. Имеются данные, что иАПФ и статиныу больных с синдромом Х уменьшают выраженностьэндотелиальной дисфункции и симптомов ишемии приФН, поэтому их следует назначать этой группе больных.Показано, что у некоторых больных эффективны три-метазидин.Для достижения стойкого терапевтического эффек-та у больных с синдромом Х необходим комплексныйподход, предполагающий анальгезию с применениемимипрамина или аминофиллина, психотерапию, мето-ды ЭС и ДФТ.
РЕКОМЕНДАЦИИ по антиангинальной фармакотерапии у больныхс синдромом Х
Класс I
1. Лечение нитратами, β-АБ и АК по отдельности илив комбинации друг с другом (В)
2. Статины у больных с гиперлипидемией (В)
3. ИАПФ у больн ых с артериальной гипертонией (С)Класс II а
1. Лечение в сочетании с другими антиангинальнымисредствами, включая препараты метаболическогодействия (С)
Класс II b
1. Аминофиллин при сохранении боли, несмотря,на выполнение рекомендаций I класса (С).
2. Имипрамин при сохранении боли, несмотря на вы-полнение рекомендаций I класса (С).
Примечание: А, В, С – уровни доказательств
Лечение вазоспастической стенокардии. Большое зна-чение имеет устранение факторов, способствующихразвитию спастической стенокардии, таких как куре-ние. Главными компонентами терапии являются нитра-ты и АК. При этом нитраты менее эффективны в про-филактике приступов стенокардии покоя. АК болееэффективны для устранения коронароспазма.Целесообразно применять нифедипин в дозе до 120 мг /сут.; верапамил в дозе до 480 мг/сут.; дилтиаземдо 360 мг/сут. Комбинированная терапия пролонгиро-ванными нитратами и АК у большинства больных при-водит к ремиссии вазоспастической стенокардии.В течение 6–12 мес после прекращения приступов сте-нокардии можно постепенно снизить дозы антианги-нальных препаратов.
РЕКОМЕНДАЦИИ по фармакотерапии вазоспастической стенокардии
Класс I
1. Лечение АК и, если необходимо, нитратами у боль-ных с нормальными коронарными ангиограммамиили нестенозирующим поражением коронарныхартерий (В).
Примечание: А, В, С – уровни доказательств
10.4. Реваскуляризация миокарда
Реваскуляризация миокарда – широкое понятие,включающее как операцию КШ, так и различные видыЧКВ на КА. Наиболее известна и распространенаТБКА, которую можно сочетать с другими воздействия-ми на атеросклеротически измененную КА: установкаметаллического каркаса – эндопротеза (стента), рото-блация, атеротомия. Реваскуляризация, как и фармако-терапия, преследует 2 цели: улучшение прогноза (про-филактика ИМ и ВС, уменьшение или полная ликвида-ция симптомов). Основными факторами, которыеопределяют выбор метода лечения, являются индивиду-альный сердечно-сосудистый риск и выраженностьсимптомов.
10.4.1. Коронарное шунтирование
Выделяют два показания к КШ: улучшение прогно-за и уменьшение симптомов. Снижение смертности ириска развития ИМ убедительно не доказано. По влиянию на прогноз операция КШ не выявила пре-имуществ перед фармакотерапией у пациентов группынизкого риска (ежегодная смертность < 1 %). По данныммета-анализа, КШ улучшало прогноз только в группахсреднего и высокого риска, однако в группе среднегориска 5-летняя смертность на фоне медикаментознойтерапии составляла 13,9 %, а ежегодная смертность –2,8 %, что по современным стандартам являются высо-кими.При анализе исследований были установлены ана-томические изменения КА, при которых КШ способноулучшить прогноз:
• значительный стеноз главного ствола ЛКА;• значительный проксимальный стеноз 3 основныхКА;
• значительный стеноз 2 основных КА, включаявыраженный стеноз проксимального сегменталевой передней нисходящей КА. Критерием значимого стеноза в этих исследованияхбыло сужение основных КА ≥ 70 % и главного стволаЛКА ≥ 50 %. При дисфункции ЛЖ хирургическое лече-ние имеет преимущества перед фармакотерапией(European Coronary Artery; North American CASS).Доказано, что хирургическое вмешательство умень-шает симптомы и ишемию миокарда и улучшает КЖ больных Ст Ст. Эти эффекты наблюдаются чаще, чемулучшение прогноза. Следует тщательно взвешиватьриск и пользу оперативного вмешательства у пациентовгруппы низкого риска, у которых его целью являетсятолько уменьшение симптомов. Группа низкого рискане подлежит хирургическому вмешательству на КА.Периоперационная летальность при КШ соста вляетв среднем 1–4 %. В последние 20 лет стандартом сталошунтирование левой передней нисходящей артериис помощью левой внутренней грудной артерии и ис-пользование подкожной вены для шунтирования дру-гих артерий. Вместе с тем остается проблемой стенози-рование венозных шунтов. В крупных исследованияхпоказано, что использование левой внутренней груднойартерии для КШ улучшает выживаемость и снижаетчастоту позднего ИМ, рецидивирующей стенокардиии необходимость в повторных вмешательствах на КА.Накоплен опыт использования в качестве шунта луче-вой артерии. В этом случае шунт сохраняет свою прохо-димость в течение 3 лет у 90 % больных.У больных, страдающих серьезными сопутствующи-ми заболеваниями, целесообразно выполнять малоин-вазивные вмешательства без искусственного кровооб-ращения, которые могут привести к снижению перио-перационной летальности и риска осложнений. Однакорезультаты завершившихся недавно рандомизирован-ных исследований не показали разницы исходов мало-инвазивных вмешательств и операций на открытомсердце с использованием искусственного кровообраще-ния в течение ближайших 3 лет наблюдения. В одномрандомизированном исследовании с ангиографичес-ким контролем через 3–6 месяцев было выявлено сни-жение частоты сохранения проходимости шунта послемалоинвазивных операций – 90 % vs 98 %.
10.4.2. Чрескожные вмешательства на коронарных артериях
Коронарная ангиопластика со стентированиему больных Ст Ст и подходящей анатомией КА позволяетпровести дилатацию одного или нескольких сосудовс высокой вероятностью восстановления их проходи-мости и приемлемым риском. Риск смерти после обыч-ной ангиопластики составляет ~ 0,1–0,3 %. При этомимеющиеся данные свидетельствуют о том, что по срав-нению с медикаментозной терапией дилатация КА неприводит к значительному улучшению прогноза у боль-ных Ст Ст. Результаты клинических исследований пока-зали, что ЧКВ имеет преимущество перед медикамен-тозной терапией по влиянию на КЖ (переносимостьФН, приступы стенокардии, одышка, повторные гос-питализации и др.). Смертность и частота ИМ былисопоставимыми в 2 группах. Однако у больных с пора-жением 2 сосудов не было обнаружено улучшенияпо сравнению с фармакотерапией: сходное улучшениеТФН и КЖ в течение 6 мес после начала наблюдения.Согласно результатам исследования AVERT у больныхСт Ст, относящихся к группе низкого риска, гиполипи-демическая терапия не уступает ЧКВ в профилактикеишемических исходов. Однако ЧКВ дают более выра-женный клинический антиангинальный эффект.Согласно результатам исследования COURAGE вероят-ность смерти и нефатального ИМ при наблюдении в те-чение 4,6 лет ничем не отличалась в группах больных,которым изначально выполнили коронарную анги-опластику со стентированием и затем получавшимагрессивную медикаментозную терапию в сравнениис группой только интенсивно лечившейся медикамен-тозно.Стентирование сосудов и использование стентов с ле-карственным покрытием. При мета-анализе 29 исследо-ваний у 9918 больных не было выявлено различийв смертности или частоте ИМ после стентированияКА и стандартной ТБКА. Однако стентирование при-водит к снижению частоты рестеноза и необходимостив повторных вмешательствах на КА.Согласно рандомизированным исследованиямRAVEL стенты с лекарственным покрытием (паклитак-сель, сиролимус, эверолимус) значительно улучшаютрезультаты лечения, снижают риск рестеноза и неблаго-приятных исходов, включая необходимость в повтор-ной реваскуляризации пораженной КА.Показания к реваскуляризации. Кандидатами на ре-васкуляризацию миокарда являются больные, у кото-рых имеются показания к КАГ. Дополнительнымипоказаниями являются следующие:• медикаментозная терапия не обеспечивает удовлет-ворительный контроль симптомов;
• неинвазивные методы демонстрируют наличие рас-пространенной зоны ишемии;
• высокая вероятность успеха при допустимом рискепослеоперационных осложнений;
• больной предпочитает инвазивное лечение и имеетполную информацию о риске, связанном с вмеша-тельством.;Нецелесообразно рекомендовать инвазивное лече-ние больным, у которых риск периоперационной смер-ти превышает расчетную ежегодную смертность.Выбор метода реваскуляризации основываетсяна следующих факторах:
• риск развития осложнений и смерти после вмеша-тельства;
• вероятность успеха, включая техническую возмож-ность выполнения ангиопластики или КШ;• риск рестеноза или окклюзии шунта;
• полнота реваскуляризации;• наличие СД;• опыт лечебного учреждения;
• желание больного;Противопоказания к реваскуляризации миокарда.
• Больные со стенозированием 1 или 2 КА безвыраженного проксимального сужения переднейнисходящей артерии, у которых имеются легкиесимптомы стенокардии или отсутствуют симпто-мы и не проводилась адекватная медикаментознаятерапия. В таких случаях инвазивное вмешатель-ство нецелесообразно, как и при отсутствии при-знаков ишемии миокарда во время неинвазивныхтестов или при наличии ограниченных участковишемии жизнеспособного миокарда.
• Пограничный стеноз (50-70 %) КА, помимо глав-ного ствола ЛКА, и отсутствие признаков ише-мии миокарда при неинвазивном исследовании.
• Незначимый стеноз КА (< 50 %).
• Высокий риск осложнений или смерти (возмож-ная летальность > 10–15 %) за исключением техслучаев, когда он нивелируется ожидаемым зна-чительным улучшением выживаемости или КЖ.
РЕКОМЕНДАЦИИ по реваскуляризации миокарда с целью улучшенияпрогноза у больных стабильной стенокардией
Класс I
1. Коронарное шунтирование при выраженном сте-нозе главного ствола левой коронарной артерииили значительном сужении проксимального сег-мента левой нисходящей и огибающей коронар-ных артерий (А)
2. Коронарное шунтирование при выраженномпроксимальном стенозе 3 основных коронарныхартерий, особенно у больных со сниженной фун-кцией левого желудочка или быстро возникаю-щей или распространенной обратимой ишемиеймиокарда при функциональных пробах (А).
3. Коронарное шунтирование при стенозе однойили 2 коронарных артерий в сочетании с выра-женным сужением проксимальной части левойпередней нисходящей артерии и обратимой ише-мии миокарда при неинвазивных исследованиях(А).
4. Коронарное шунтирование при выраженном сте-нозе коронарных артерий в сочетании с наруше-нием функции левого желудочка и наличием жиз-неспособного миокарда по данным неинвазивныхтестов (В).
Класс II а
1. Коронарное шунтирование при стенозе однойили 2 коронарных артерий без выраженногосужения левой передней нисходящей артерииу больных, перенесших внезапную смерть илистойкую желудочковую тахикардию (В).
2. Коронарное шунтирование при выраженном сте-нозе 3 коронарных артерий у больных сахарнымдиабетом, у которых определяются признакиобратимой ишемии миокарда при функциональ-ных пробах (С).
3. Чрескожное вмешательство или коронарноешунтирование у больных с признаками обрати-мой ишемии миокарда, выявленной с помощьюфункциональных проб или частыми эпизодамиишемии при повседневной активности (С).
Примечание: А, В, С – уровни доказательств
РЕКОМЕНДАЦИИ по реваскуляризации миокарда с целью уменьшениясимптомов у больных стабильной стенокардией
Класс I
1. Коронарное шунтирование при многососудистомпоражении (если технически возможно) у больныхс умеренно выраженными или выраженными симп-томами, которые не удается контролировать с помо-щью медикаментзной терапии, если риск операциине превышает его возможную пользу (А).
2. Чрескожное вмешательство при стенозе одной коро-нарной артерии (если технически возможно) у боль-ных с умеренно выраженными или выраженнымисимптомами, которые не удается контролироватьс помощью медикаментзной терапии, если риск вме-шательства не превышает его возможную пользу (А).
3. Чрескожное вмешательство при многососудистомпоражении (если оно технически возможно и от-сутствуют анатомические факторы риска) у больныхс умеренно выраженными или выраженными симпто-мами, которые не удается контролировать с помощьюмедикаментозной терапии, если риск вмешательстване превышает его возможную пользу (А).
Класс II а
1. Чрескожное вмешательство при стенозе одной коро-нарной артерии (если оно технически возможно)у больных с легкими или умеренно выраженнымисимптомами, которые для них неприемлемы, еслириск вмешательства не превышает его возможнуюпользу (А).
2. Коронарное шунтирование при стенозе одной коро-нарной артерии (если технически возможно) у боль-ных с умеренно выраженными или выраженнымисимптомами, которые не удается контролироватьс помощью медикаментозной терапии, если риск опе-рации не превышает его возможную пользу (А).
3. Коронарное шунтирование при стенозе несколькихкоронарных артерий (если технически возможно)у больных с легкими или умеренно выраженнымисимптомами, которые для них неприемлемы, еслириск операции не превышает его возможную пользу(А).
4. Чрескожное вмешательство при стенозе несколькихкоронарных артерий (если технически возможно)у больных с легкими или умеренно выраженнымисимптомами, которые для них неприемлемы, еслириск вмешательства не превышает его возможнуюпользу (А).
Класс II b
1. Коронарное шунтирование при стенозе однойкоронарной артерии (если технически возможно)у больных с легкими или умеренно выраженнымисимптомами, которые для них неприемлемы, еслириск операции не превышает расчетную ежегоднуюсмертность (В).
Примечание: А, В, С – уровни доказательств
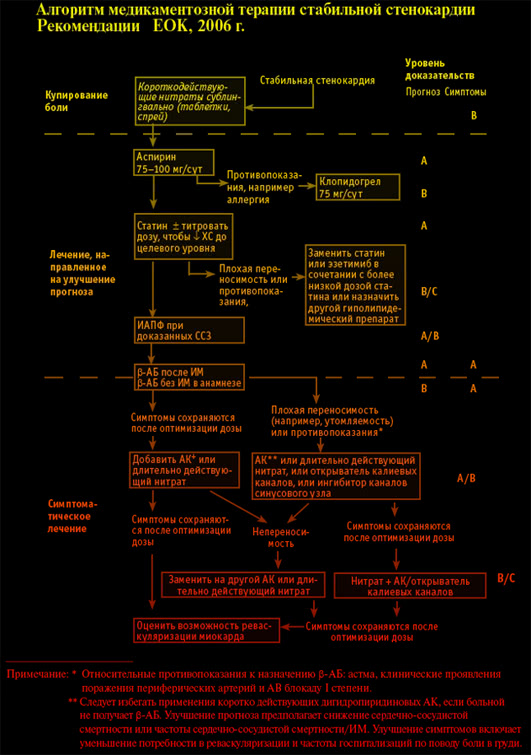 11. Современные немедикаментозные технологии лечениястабильной стенокардии
11.1. Усиленная наружная контрапульсация (УНКП)
УНКП – вспомогательный метод лечения реф-рактерной стенокардии, который заключаетсяв последовательном нагнетании воздуха в манжеты,наложенные на нижние конечности. Весь процесссинхронизирован с ЭКГ. Во время диастолы манже-ты последовательно и быстро раздуваются от голе-ней к бедрам и ягодицам. Это приводит к увеличе-нию диастолического и коронарного перфузионно-го давления, усилению кровоснабжения миокарда.Мгновенное откачивание воздуха из манжет в нача-ле сокращения желудочков (систолы) снижает сосу-дистое сопротивление и разгружает работу сердца(снижает постнагрузку). Отсроченными эффектамипроцедур являются увеличение доставки кислородаи снижение потребности миокарда в кислороде,а конечным результатом – увеличение перфузион-ного коронарного давления, коллатерального кро-вотока, ангиогенеза, и в целом – уменьшение сте-нокардии. К противопоказаниям метода относятся:декомпенсированная ХСН, тяжелая патология кла-панного аппарата сердца, неконтролируемая АГ (АД> 180/110 мм рт.ст.), злокачественные аритмии,выраженная патология периферических сосудов,варикозная болезнь с наличием трофических язв,высокая легочная гипертония, аневризма и тромбо-зы различных отделов аорты.В рандомизированном, плацебо-контролируе-мом, мультицентровом исследовании УНКП снижа-ла частоту приступов стенокардии, увеличивалавремя нагрузки до появления стенокардии.В исследовании принимали участие 142 больныхс рефрактерной стенокардией и положительнымнагрузочным тестом. Курс лечения – 35 сеансов,каждый продолжительностью 1 ч. Группа активноголечения (n=75) – давление в манжете 300 мм рт.ст.,4–7 сеансов в неделю. Группа плацебо (n=67) – дав-ление в манжете 75 мм рт.ст.В международном исследовании с участием978 больных рефрактерной стенокардией III-IVФК при использовании этого метода наблюдалосьулучшение состояния на один ФК у 81 % больных;КЖ больных существенно улучшалось. Клиническиеэффекты курса процедур УНКП: сокращение часто-ты приступов стенокардии, повышение ТФН, улуч-шение кровоснабжения ишемизированного участкамиокарда по данным радионуклидной сцинтигра-фии миокарда с таллием. В последнее время идетнакопление информации о положительном влиянииУНКП на улучшение эндотелиальной функциисосудов и снижение агрессии атеросклероза.
11. Современные немедикаментозные технологии лечениястабильной стенокардии
11.1. Усиленная наружная контрапульсация (УНКП)
УНКП – вспомогательный метод лечения реф-рактерной стенокардии, который заключаетсяв последовательном нагнетании воздуха в манжеты,наложенные на нижние конечности. Весь процесссинхронизирован с ЭКГ. Во время диастолы манже-ты последовательно и быстро раздуваются от голе-ней к бедрам и ягодицам. Это приводит к увеличе-нию диастолического и коронарного перфузионно-го давления, усилению кровоснабжения миокарда.Мгновенное откачивание воздуха из манжет в нача-ле сокращения желудочков (систолы) снижает сосу-дистое сопротивление и разгружает работу сердца(снижает постнагрузку). Отсроченными эффектамипроцедур являются увеличение доставки кислородаи снижение потребности миокарда в кислороде,а конечным результатом – увеличение перфузион-ного коронарного давления, коллатерального кро-вотока, ангиогенеза, и в целом – уменьшение сте-нокардии. К противопоказаниям метода относятся:декомпенсированная ХСН, тяжелая патология кла-панного аппарата сердца, неконтролируемая АГ (АД> 180/110 мм рт.ст.), злокачественные аритмии,выраженная патология периферических сосудов,варикозная болезнь с наличием трофических язв,высокая легочная гипертония, аневризма и тромбо-зы различных отделов аорты.В рандомизированном, плацебо-контролируе-мом, мультицентровом исследовании УНКП снижа-ла частоту приступов стенокардии, увеличивалавремя нагрузки до появления стенокардии.В исследовании принимали участие 142 больныхс рефрактерной стенокардией и положительнымнагрузочным тестом. Курс лечения – 35 сеансов,каждый продолжительностью 1 ч. Группа активноголечения (n=75) – давление в манжете 300 мм рт.ст.,4–7 сеансов в неделю. Группа плацебо (n=67) – дав-ление в манжете 75 мм рт.ст.В международном исследовании с участием978 больных рефрактерной стенокардией III-IVФК при использовании этого метода наблюдалосьулучшение состояния на один ФК у 81 % больных;КЖ больных существенно улучшалось. Клиническиеэффекты курса процедур УНКП: сокращение часто-ты приступов стенокардии, повышение ТФН, улуч-шение кровоснабжения ишемизированного участкамиокарда по данным радионуклидной сцинтигра-фии миокарда с таллием. В последнее время идетнакопление информации о положительном влиянииУНКП на улучшение эндотелиальной функциисосудов и снижение агрессии атеросклероза.
11.2. Ударно-волновая терапия сердца (УВТ)
УВТ является новой технологией, позволяющей неинвазивным образом улучшать кровоснабжение миокарда в зоне ишемии за счет образования новых капилляров. Принцип УВТ основан на механическом воздействии на ишемизированный миокарда энергией акустической волны. При этом в зоне воздействия высвобождается ряд вазоактивных субстанций, включая эндотелиальный фактор роста сосудов,
способствующих вазодилатации и неоангиогенезу. Однако эффективность УВТ продемонстрирована лишь в пилотных исследованиях, поэтому выраженная положительная динамика клинических проявлений стенокардии и объективных показателей перфузии миокарда требует подтверждения в крупных, рандомизированных исследованиях.
11.3. Трансмиокардиальная лазерная
терапия (ТМЛТ)
Одним из новых методов хирургического лечения тяжелой стенокардии является ТМЛТ. Этот метод официально применяется в США с 1998г. В России ряд ведущих кардиологических клиник за последние 3–4 года также стали активно использовать ТМЛТ. Эффективность метода связывают с улучшением кровоснабжения миокарда за счет поступления крови из полости ЛЖ через вновь образованные 20–40 каналов диаметром 1 мм. Ряд исследований (PACIFIC) свидетельствует о значительных положительных эффектах данного метода: рост ТФН, уменьшение ФК стенокардии. ТМЛР проводится при торакотомии как одновременно с КШ, так и в качестве самостоятельной процедуры. Метод ТМЛР достаточно эффективен, он снижает ФК стенокардии, улучшает перфузию, функцию и метаболизм миокарда ЛЖ. Улучшение перфузии отмечается только в зонах лазерного воздействия при наличии жизнеспособного миокарда. Результаты 5-летнего наблюдения 80 больных с тяжелой рефрактерной стенокардией показали, что у 20 % после ТМЛР с использованием высокоэнергетического СО2-лазера стенокардия полностью исчезает, а приблизительно у 90 % больных ИБС ФК уменьшается на один. Однако связанная с операцией смертность составляет 5–10 %, а дополнительная смертность в течение 1 года – 10 %.
12. Оздоровление образа жизни и реабилитация больных стабильной стенокардией
Снижение избыточной МТ у больных стенокардией позволяет уменьшить одышку при ФН, частоту приступов стенокардии, повысить физическую работоспособность. Отмечается также антигипертензивный эффект, улучшаются настроение, трудоспособность, сон. Одновременно наблюдается положительная динамика уровней ХС и ТГ в плазме крови, а при наличии СД-2 уменьшаются гликемия и инсулинорезистентность (ИР). Все это способствует улучшению клинического состояния и прогноза жизни, снижает частоту развития осложнений: ИМ и МИ. Главную роль в снижении избыточной МТ у больных Ст Ст играет планомерное и длительное уменьшение калорийности питания и адекватное повышение ФА. При сбалансированном питании по основным компонентам пищи калорийность суточного рациона должна быть уменьшена в среднем на 400–500 ккал. Отказ от курения у больных, перенесших ИМ, снижает риск развития повторного ИМ и ВС на 20–50 %. ДФТ позволяют:
• оптимизировать функциональное состояние сердечно-сосудистой системы пациента с помощью включения кардиальных и экстракардиальных механизмов компенсации;
• повысить ТФН;
• замедлить прогрессирование ИБС, предупредить возникновение обострений и осложнений;
• возвратить больного к профессиональному труду и увеличить его возможности самообслуживания;
• уменьшить дозы антиангинальных препаратов;
• улучшить самочувствие больного и КЖ.
Противопоказаниями к назначению ДФТ являются:
• нестабильная стенокардия;
• нарушения сердечного ритма: постоянная или часто возникающая пароксизмальная форма мерцания, трепетание предсердий, парасистолия, миграция водителя ритма, частая политопная или групповая экстрасистолия, АВ блокада II-III степени;
• неконтролируемая АГ (АД > 180/100 мм рт.ст.);
• СН IV ФК;
• патология опорно-двигательного аппарата;
• тромбоэмболии в анамнезе.
Определение тренировочной нагрузки начинают с установления пороговой мощности. Для этого больному проводят ступенчатую, непрерывно возрастающую стресс-пробу с ФН. Тренирующие ФН в целях безопасности должны в среднем составлять ~ 70 % от пороговых для соответствующего возраста. При этом желательно, чтобы на первом этапе ДФТ нагрузки составляли 50–60 % от исходной пороговой мощности, а в последующем постепенно увеличивались до 70 % и даже 75 %. Для контроля уровня ФН целесообразно использовать ЧСС. Ориентировочно она должна быть на 10–12 уд/мин ниже того уровня, при котором возникают ангинозная боль, одышка, сердцебиение, ощущение усталости или ишемические изменения на ЭКГ. Тренировочная ЧСС во время ДФТ должна составлять 60–75 % от пороговой (зона безопасного пульса). Психологическая реабилитация. Фактически каждый больной Ст Ст нуждается в психологической реабилитации. В амбулаторных условиях при наличии специалистов наиболее доступны занятия по рациональной психотерапии, групповой психотерапии (коронарный клуб) и аутогенной тренировке. При необходимости больным могут быть назначены психотропные препараты (транквилизаторы, антидепрессанты). Сексуальный аспект реабилитации. При интимной близости у больных Ст Ст из-за повышения ЧСС и АД могут возникнуть условия для развития ангинозного приступа. Больные должны знать об этом и вовремя принимать антиангинальные препараты для предупреждения приступов стенокардии. Больные стенокардией высоких ФК (III-IV) должны адекватно оценивать свои возможности в этом плане и учитывать риск развития ССО. Больные Ст Ст с эректильной дисфункцией после консультации с врачом могут использовать ингибиторы фосфодиэстеразы 5 типа: силденафил, варданафил, тарданафил, но с учетом противопоказаний: прием пролонгированных нитратов, низкое АД, ТФН. Трудоспособность. Важным этапом реабилитации больных Ст Ст является оценка их трудоспособности и рациональное трудоустройство. Это имеет не только социально-экономическое значение, но играет немаловажную роль в клиническом течении болезни. Допустимые для больного виды труда, выполняемые в соответствующих условиях, положительно влияют на течение и прогноз заболевания. Трудоспособность больных Ст Ст определяется главным образом ее ФК и результатами нагрузочных проб. Кроме этого, следует учитывать состояние сократительной способности сердечной мышцы, возможное наличие признаков СН, перенесенный
ИМ в анамнезе, а также показатели КАГ, свидетельствующие о числе и степени поражения КА. Диспансерное наблюдение. Всем больным Ст Ст, независимо от возраста и наличия сопутствующих
заболеваний, необходимо состоять на диспансер-ном учете. Среди них целесообразно выделить группу высокого риска: ИМ в анамнезе, периоды нестабильности течения ИБС, частые эпизоды ББИМ,
серьезные сердечные аритмии, СН, тяжелые сопутствующие заболевания: СД, нарушения мозгового кровообращения и др. Диспансерное наблюдение подразумевает систематические визиты к врачу кардиологу (терапевту) 1 раз в 6 мес с обязательным проведением инструментальных методов обследования: ЭКГ, ЭхоКГ, нагрузочные пробы, определением липидного профиля, а также, проведение
по показаниям Холтеровского мониторирования ЭКГ, СМАД. Существенным моментом является назначение адекватной медикаментозной терапии и коррекция ФР. Коронарные клубы – эффективная форма амбулаторной реабилитации больных ИБС. В основе создания и работы коронарных клубов лежат образование пациента и соучастие его в реабилитационном процессе, включая ДФТ. Коронарные клубы организуют при кардиологических отделениях районных (городских) больниц и поликлиник с целью физической, психологической, медикаментозной реабилитации больных Ст Ст, в т.ч. перенесших ИМ. Коронарные клубы для больных Ст Ст – важная форма реабилитации, способная существенно повлиять на оптимизацию стиля жизни, психологического статуса и физической работоспособности пациентов. Партнерство врача и пациента – залог успешного лечения и реабилитации больных Ст Ст.
Литература 1.
ACC/AHA/ACP-ACIM Guidelines for the management of
patients with chronic stable angina. A report of the American
College of Cardiology/American Heart Association Task Force
on Practice Guidelines. JACC 2003; 41: 159–68.
2. D’Agostino RB, Russel MW, Huse DM, et al. Primary and
subsequent coronary risk appraisal: new results from the
Framingham Study. Am Heart J 2000; 139: 272–81.
3. European guidelines on cardiovascular disease prevention in
clinical practice: executive summary. Eur Heart J 2007; 28:
2375–414.
4. Guidelines for the Management of Arterial Hypertension. J
Hypertens 2007; 25: 1105–87.
5. Guidelines on the management of stable angina pectoris:
executive summary. The task force of the management of stable
angina pectoris of the European Society of Cardiology. Eur Heart
J 2006; 27: 1334–81.
6. Reeves TJ, Oberman A, Jones WB, Sheffield LT. Natural history
of angina pectoris. Am J Cardiol 1974; 33: 423–30.
7. Wiest F, Bryson C, Burman M, et al. Suboptimal
pharmacotherapeutic management of chronic stable angina in
the primary care setting. Am J Med 2004; 117: 234–41.
8. Акчурин Р.С. 50 лекций по хирургии. Хирургическое лече-
ние ишемической болезни сердца – история и современ-
ность. MEDIA-MEDICA 2007; 28–35.
9. Беленков Ю.Н., Терновой С.К. Функциональная диа-
гностика сердечно-сосудистых заболеваний. Издательская
группа «Геотар-Медиа» 2007; 976 с.
10. Аронов Д.М., Лупанов В.П. Функциональные пробы в кар-
диологии. Москва «МЕДпресс-информ» 2007; 3 изд. пере-
раб. и доп.: 328 с.
11. Кардиология. Национальное руководство. Под ред.
Беленкова Ю.Н., Оганова Р.Г. Москва «Геотар-Медиа»
2007; 1232 с.
12. Карпов Р.С., Мордовин В.Ф. Диагностика и лечение ише-
мической болезни сердца у женщин. Томск 2002; 194 с.
13. Карпов Ю.А., Сорокин Е.В. Стабильная ишемическая
болезнь сердца. Стратегия и тактика лечения. Москва
«Реафарм» 2003; 256 с.
14. Колтунов И.Е., Мазаев В.П., Марцевич С.Ю. Комплексная
оценка результатов проб с дозированной физичес-
кой нагрузкой на тредмиле для стратификации больных
на группы риска. Кардиоваск тер профил 2003; 2: 49–53.
15. Оганов Р.Г., Фомина И.Г. Болезни сердца. Москва
«Литтерра» 2006; 1328 с.
16. Поздняков Ю.М., Волков В.С. Стенокардия. Москва 2006;
336 с.
17. Руководство по атеросклерозу и ишемической болезни сер-
дца. Под ред. Акад РАН Е.И.Чазова, чл.-корр. РАМН В.В.
Кухарчука, проф. С.А. Бойцова. Москва «Медиа-Медика»
2007; 736 с.


