Просмотров: 5 752
Транснозологическая коморбидность ревматологических больных
Ханов А.Г.
Актуальность. Сам по себе термин “коморбидность» (К) может быть дословно переведен как “соболезненность». В настоящее время есть несколько терминов для определения сопутствующей патологии у конкретного больного. Равнозначно используются термины – «мультиморбидность», «полиморбидность», «полипатия». В определении медицинского энциклопедического словаря: коморбидность – (лат. со — приставка со -, вместе, morbus — болезнь) сосуществование двух и/или более синдромов (транссиндромальная К) или заболеваний (транснозологическая К) у одного пациента, патогенетически взаимосвязанных между собой или совпадающих по времени (хронологическая К). Лечение «современного» ревматологического больного невозможно без учета полиморбидности конкретного пациента.
Цель. Провести анализ сопутствующей патологии у ревматологических больных, находящихся на стационарном лечении, в целом, по отдельным заболеваниям, с учетом пола для полной характеристики клинической ситуации. Полученные данные использовать для последующего подбора индивидуального лечения в рамках стандартов, планирования объемов обследования, привлечения врачей – консультантов, обеспечения больного лекарственными препаратами для лечения сопутствующей патологии и расчета реальных затрат на содержание ревматологического отделения в многопрофильной больнице.
Материалы и методы. Проведен анализ 889 историй болезней из 3458 больных, получивших лечение в ревматологическом отделении ОКБ за 3 года. Сопутствующая патология оценивалась отдельно у М и Ж, среди 251 больного, пролеченного в 2008 году и 318 в 2009 г. Полученные результаты представлены в виде таблиц.
Результаты/Обсуждение. Структура сопутствующих заболеваний в целом у стационарных ревматологических больных за 2008 г представлена на рис.1.
Рис.1 Структура сопутствующих заболеваний у ревматологических больных за 2008 г
 Кроме нозологических форм, дополнительно выделены синдромы: метаболический, сердечной недостаточности различной степени тяжести (без указания этиологической причины), аритмический. Учитывалось наличие очагов инфекции. Среди всех больных, на первом месте по частоте сопутствующих заболеваний находится АГ. Следующие 60 нозологических форм сгруппированы в одну в виду малочисленности контингентов больных: ПМК, остеохондроз, колит, НЦД, панкреатит, анемия, зоб, БА, ХКХ, кахексия, Х, единственная почка, резекция легкого, гепатит, ЯБ12К, лекарственная аллергия, ВПС, полип желчного пузыря, парапроктит, абсцесс стопы, острая пневмония, флегмона голени, токсикодермия, гипотиреоз, экссудативный перикардит, ИБС:прогрессирующая стенокардия, легочное сердце, адгезивный плеврит, аневризма аорты, облитерирующий атеросклероз, АКШ, аллергический ринит, пупочная грыжа, врожденная косолапость, ОРВИ, АФС, нейропатия, аденома предстательной железы, простатит, арахноидит, ХПН, тромбоцитопения, асептический некроз, рак молочной железы, тиреотоксикоз, тромбофлебит глубоких вен, остеосинтез бедра, ОССН, беременность, краниотомия по поводу опухоли мозга, бронхоэктатическая болезнь, перфоративный синусит, гнойные раны голени, псориаз, ДГН, киста печени, фарингит, бактериурия.
С учетом пола, общее количество сопутствующей патологи у Ж- 514 (69%), у М 235(31%). Приблизительное соотношение по данному показателю Ж: М, как 2:1.
На основе анализа сопутствующей патологии у Ж с РЗ (см. рис.2) можно составить условный «портрет». Это пациентка с метаболическим синдромом, избыточным весом, АГ, сопутствующим атеросклеротическим кардиосклерозом приведшим к развитию ХСН, различной стадии, атеросклеротическим поражением крупных сосудов и аритмией. Кровоснабжение суставов нижних конечностей усугубляется варикозной болезнью с ХВН и опасностью тромбоэмболий. Одновременно имеет место системный остеопороз с опасностью фатальных переломов. Ситуация усугубляется наличием очага инфекции в почках. Группа 45 объединенных нозологических форм у Ж включает: ДЭП, ПМК, остеохондроз, панкреатит, анемию, зоб, БА, ХОБЛ, колит, НЦД, МКБ, ХКХ, кахексию, Х, резекция легкого, гепатит, ЯБ12К, лекарственную аллергию, полип желчного пузыря, токсикодермию, гипотиреоз, аневризму аорты, аллергический ринит, пупочную грыжу, ОРВИ, арахноидит, тромбоцитопению, асептический некроз, рак молочной железы, тиреотоксикоз, тромбофлебит глубоких вен, остеосинтез бедра, ОССН, беременность, краниотомия по поводу опухоли мозга, бронхоэктатическую болезнь, перфоративный синусит, гнойные раны голени, псориаз, ДГН, ИБС: стенокардия, киста печени, фарингит, бактериурию.
Рис. 2 Структура сопутствующих заболеваний при ревматических болезнях у женщин за 2008 г
Кроме нозологических форм, дополнительно выделены синдромы: метаболический, сердечной недостаточности различной степени тяжести (без указания этиологической причины), аритмический. Учитывалось наличие очагов инфекции. Среди всех больных, на первом месте по частоте сопутствующих заболеваний находится АГ. Следующие 60 нозологических форм сгруппированы в одну в виду малочисленности контингентов больных: ПМК, остеохондроз, колит, НЦД, панкреатит, анемия, зоб, БА, ХКХ, кахексия, Х, единственная почка, резекция легкого, гепатит, ЯБ12К, лекарственная аллергия, ВПС, полип желчного пузыря, парапроктит, абсцесс стопы, острая пневмония, флегмона голени, токсикодермия, гипотиреоз, экссудативный перикардит, ИБС:прогрессирующая стенокардия, легочное сердце, адгезивный плеврит, аневризма аорты, облитерирующий атеросклероз, АКШ, аллергический ринит, пупочная грыжа, врожденная косолапость, ОРВИ, АФС, нейропатия, аденома предстательной железы, простатит, арахноидит, ХПН, тромбоцитопения, асептический некроз, рак молочной железы, тиреотоксикоз, тромбофлебит глубоких вен, остеосинтез бедра, ОССН, беременность, краниотомия по поводу опухоли мозга, бронхоэктатическая болезнь, перфоративный синусит, гнойные раны голени, псориаз, ДГН, киста печени, фарингит, бактериурия.
С учетом пола, общее количество сопутствующей патологи у Ж- 514 (69%), у М 235(31%). Приблизительное соотношение по данному показателю Ж: М, как 2:1.
На основе анализа сопутствующей патологии у Ж с РЗ (см. рис.2) можно составить условный «портрет». Это пациентка с метаболическим синдромом, избыточным весом, АГ, сопутствующим атеросклеротическим кардиосклерозом приведшим к развитию ХСН, различной стадии, атеросклеротическим поражением крупных сосудов и аритмией. Кровоснабжение суставов нижних конечностей усугубляется варикозной болезнью с ХВН и опасностью тромбоэмболий. Одновременно имеет место системный остеопороз с опасностью фатальных переломов. Ситуация усугубляется наличием очага инфекции в почках. Группа 45 объединенных нозологических форм у Ж включает: ДЭП, ПМК, остеохондроз, панкреатит, анемию, зоб, БА, ХОБЛ, колит, НЦД, МКБ, ХКХ, кахексию, Х, резекция легкого, гепатит, ЯБ12К, лекарственную аллергию, полип желчного пузыря, токсикодермию, гипотиреоз, аневризму аорты, аллергический ринит, пупочную грыжу, ОРВИ, арахноидит, тромбоцитопению, асептический некроз, рак молочной железы, тиреотоксикоз, тромбофлебит глубоких вен, остеосинтез бедра, ОССН, беременность, краниотомия по поводу опухоли мозга, бронхоэктатическую болезнь, перфоративный синусит, гнойные раны голени, псориаз, ДГН, ИБС: стенокардия, киста печени, фарингит, бактериурию.
Рис. 2 Структура сопутствующих заболеваний при ревматических болезнях у женщин за 2008 г
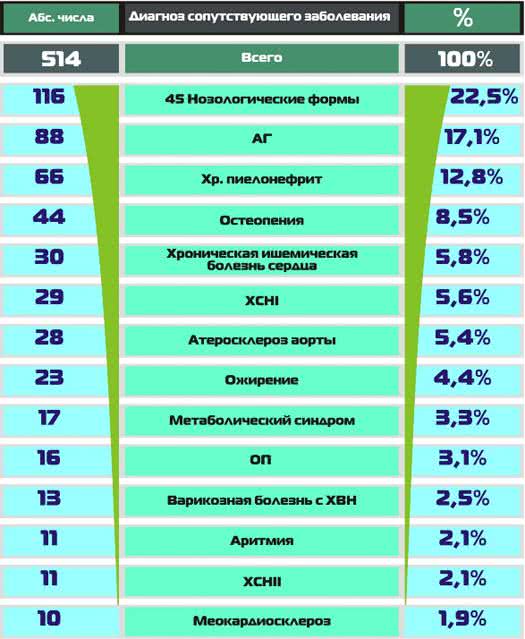 Структура сопутствующей патологии у М с РЗ представлена на рис.3.
Рис. 3 Структура сопутствующих заболеваний при ревматических болезнях у мужчин за 2008 г
Структура сопутствующей патологии у М с РЗ представлена на рис.3.
Рис. 3 Структура сопутствующих заболеваний при ревматических болезнях у мужчин за 2008 г
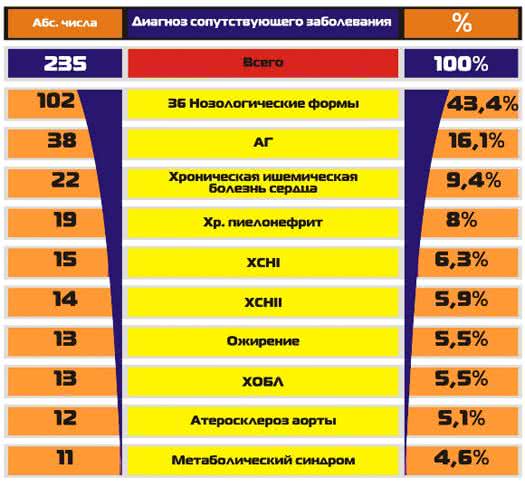 Достаточная когорта наблюдений позволяет также составить условный «мужской портрет» российского ревматического больного. Это М с развернутым кардиологическим континуумом, АГ, атеросклеротическим поражением сердца с явлениями сердечной недостаточности, избыточным весом и метаболическим синдромом, атеросклеротическим поражением крупных сосудов. Сердечная недостаточность усугубляется дыхательной недостаточностью за счет ХОБЛ. В группу 36 объединенных нозологических форм у М входят: ДЭП, варикозная болезнь с ХВН, кисты почек, СД, ПМК, миокардиосклероз, единичные случаи ОП, ПИКС, анемия, ХГД, МКБ, кахексия, единственная почка, гепатит, ЯБ12К, ВПС, парапроктит, абсцесс стопы, острая пневмония, флегмона голени, экссудативный перикардит, ИБС, легочное сердце, адгезивный плеврит, аневризма аорты, облитерирующий атеросклероз, АКШ, врожденная косолапость, АФС, нейропатия, аденома предстательной железы, простатит, ХПН.
Для расчета индекса коморбидности (ИК), в целом на 1 больного и на 1 больного с учетом пола и ревматологического диагноза, нами проведен анализ сопутствующей патологии у стационарных ревматологических больных получивших лечение в 2009 г (рис.4).
Рис.4 Структура сопутствующих заболеваний у ревматологических больных за 2009 г
Достаточная когорта наблюдений позволяет также составить условный «мужской портрет» российского ревматического больного. Это М с развернутым кардиологическим континуумом, АГ, атеросклеротическим поражением сердца с явлениями сердечной недостаточности, избыточным весом и метаболическим синдромом, атеросклеротическим поражением крупных сосудов. Сердечная недостаточность усугубляется дыхательной недостаточностью за счет ХОБЛ. В группу 36 объединенных нозологических форм у М входят: ДЭП, варикозная болезнь с ХВН, кисты почек, СД, ПМК, миокардиосклероз, единичные случаи ОП, ПИКС, анемия, ХГД, МКБ, кахексия, единственная почка, гепатит, ЯБ12К, ВПС, парапроктит, абсцесс стопы, острая пневмония, флегмона голени, экссудативный перикардит, ИБС, легочное сердце, адгезивный плеврит, аневризма аорты, облитерирующий атеросклероз, АКШ, врожденная косолапость, АФС, нейропатия, аденома предстательной железы, простатит, ХПН.
Для расчета индекса коморбидности (ИК), в целом на 1 больного и на 1 больного с учетом пола и ревматологического диагноза, нами проведен анализ сопутствующей патологии у стационарных ревматологических больных получивших лечение в 2009 г (рис.4).
Рис.4 Структура сопутствующих заболеваний у ревматологических больных за 2009 г
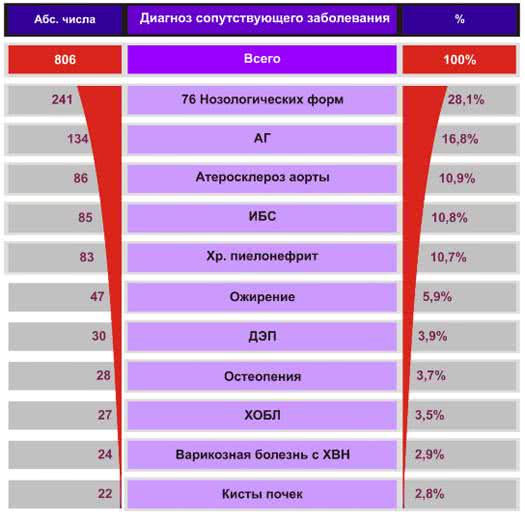 Обращает внимание соотношение количества сопутствующих заболеваний Ж: М, как 2:1. У Ж зарегистрировано 543 сопутствующих заболевания (67%), у М 263 (33%).В целом набор основных диагнозов сопутствующей патологии повторяет данные 2008 г. Но группа объединенных нозологий насчитывает большое число: 76 против 60. Она включает 241 больного со следующими заболеваниями: СД, ПМК, остеохондроз, миокардиосклероз, ОП, колит, НЦД, ПИКС, панкреатит, холецистэктомия, синдром Рейно, анемия, сколиоз, зоб, постиньекционный абсцесс, ХГД, БА, аномалии почек, МКБ, нефроптоз, ХКХ, кахексия, Х, грыжа пищевода, единственная почка, резекция легкого, гепатит, ЯБ12К, липома, лекарственная аллергия, ВПС, полип кишечника, эписиндром, Пельцировская аномалия нейтрофилов, цистит, эндопротезирование суставов, трофическая язва, атерома, ганглий, гнойный бурсит, остаточные явления туберкулеза, лейкемоидная реакция, полицитемия, себорея, токсикодермия, гипотиреоз, УЭ, А-γ глобулинемия, острый бронхит, тиреоидит, экссудативный перикардит, хондроматоз, пруриго, аневризма аорты, облитерирующий атеросклероз, гигрома, аллергический ринит, паховая грыжа, перелом ребра, ОРВИ, инородное тело в легком, ониходистрофия, мочекислый диатез, инфицированные раны тофусов, контрактура Дюпюитрена, очаговая склеродерма, простатит, миастения, остеомиелит, рак почки, ангиоматоз кожи, геморрой, арахноидит, атрофия зрительных нервов, ХПН.
Структура сопутствующих заболеваний у М и Ж с РЗ за 2009г представлены в рис 5 и 6.
Рис. 5 Структура сопутствующих заболеваний при ревматических болезнях у женщин за 2009 г
Обращает внимание соотношение количества сопутствующих заболеваний Ж: М, как 2:1. У Ж зарегистрировано 543 сопутствующих заболевания (67%), у М 263 (33%).В целом набор основных диагнозов сопутствующей патологии повторяет данные 2008 г. Но группа объединенных нозологий насчитывает большое число: 76 против 60. Она включает 241 больного со следующими заболеваниями: СД, ПМК, остеохондроз, миокардиосклероз, ОП, колит, НЦД, ПИКС, панкреатит, холецистэктомия, синдром Рейно, анемия, сколиоз, зоб, постиньекционный абсцесс, ХГД, БА, аномалии почек, МКБ, нефроптоз, ХКХ, кахексия, Х, грыжа пищевода, единственная почка, резекция легкого, гепатит, ЯБ12К, липома, лекарственная аллергия, ВПС, полип кишечника, эписиндром, Пельцировская аномалия нейтрофилов, цистит, эндопротезирование суставов, трофическая язва, атерома, ганглий, гнойный бурсит, остаточные явления туберкулеза, лейкемоидная реакция, полицитемия, себорея, токсикодермия, гипотиреоз, УЭ, А-γ глобулинемия, острый бронхит, тиреоидит, экссудативный перикардит, хондроматоз, пруриго, аневризма аорты, облитерирующий атеросклероз, гигрома, аллергический ринит, паховая грыжа, перелом ребра, ОРВИ, инородное тело в легком, ониходистрофия, мочекислый диатез, инфицированные раны тофусов, контрактура Дюпюитрена, очаговая склеродерма, простатит, миастения, остеомиелит, рак почки, ангиоматоз кожи, геморрой, арахноидит, атрофия зрительных нервов, ХПН.
Структура сопутствующих заболеваний у М и Ж с РЗ за 2009г представлены в рис 5 и 6.
Рис. 5 Структура сопутствующих заболеваний при ревматических болезнях у женщин за 2009 г
 Рис. 6 Структура сопутствующих заболеваний при ревматических болезнях у мужчин за 2009 г
Рис. 6 Структура сопутствующих заболеваний при ревматических болезнях у мужчин за 2009 г
 Она во многом «перекликается» с данными 2008г, но открывает предложения по улучшению медицинской помощи на догоспитальном этапе. Ревматологические больные, уже находясь, на лечении в стационаре настаивают на консультациях профильных специалистов или сопутствующая патология обнаруживается впервые.
Анализ сопутствующей патологии позволил рассчитать ИК по полу по всем нозологическим формам РЗ у стационарных больных.
Наибольший показатель у М при РА – 4,6 заболевания на 1 больного; наименьший при РеА – 2,0. Показатели ИК при периодической болезни, болезни Рейтера, вторичной артропатии и паранеопластическом синдроме не имеет смысла рассматривать статистически в виду малочисленности групп наблюдения и тяжести прогноза основного заболевания. У Ж наиболее высокий ИК при АС (5,0), низкий при П (0,7).
Суммарные ИК стационарных ревматологических больных по отдельным нозологиям с учетом пола по данным 2008 г представлены на рис. 7, 2009 года на рис. 8. В целом, ревматологический больной, госпитализируемый в стационар имеет 2,6 сопутствующих заболевания.
Рис.7 Индекс коморбидности ревматологических больных при различных нозологическим формам среди пролеченных в 2009г больных с учетом пола
Она во многом «перекликается» с данными 2008г, но открывает предложения по улучшению медицинской помощи на догоспитальном этапе. Ревматологические больные, уже находясь, на лечении в стационаре настаивают на консультациях профильных специалистов или сопутствующая патология обнаруживается впервые.
Анализ сопутствующей патологии позволил рассчитать ИК по полу по всем нозологическим формам РЗ у стационарных больных.
Наибольший показатель у М при РА – 4,6 заболевания на 1 больного; наименьший при РеА – 2,0. Показатели ИК при периодической болезни, болезни Рейтера, вторичной артропатии и паранеопластическом синдроме не имеет смысла рассматривать статистически в виду малочисленности групп наблюдения и тяжести прогноза основного заболевания. У Ж наиболее высокий ИК при АС (5,0), низкий при П (0,7).
Суммарные ИК стационарных ревматологических больных по отдельным нозологиям с учетом пола по данным 2008 г представлены на рис. 7, 2009 года на рис. 8. В целом, ревматологический больной, госпитализируемый в стационар имеет 2,6 сопутствующих заболевания.
Рис.7 Индекс коморбидности ревматологических больных при различных нозологическим формам среди пролеченных в 2009г больных с учетом пола
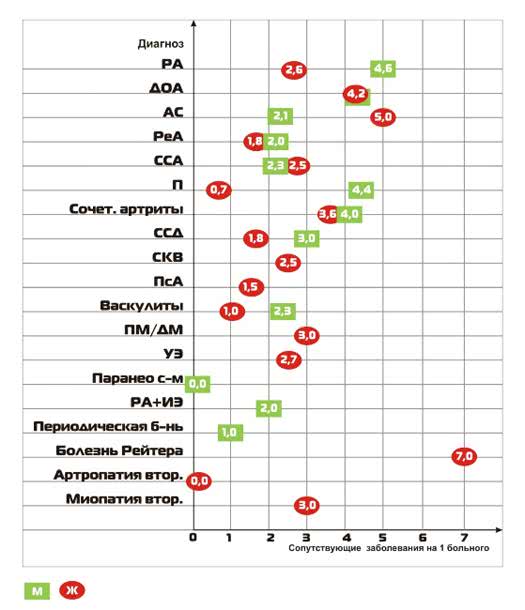 Рис.8 Суммарный индекс коморбидности ревматологических больных при различных нозологическим формам среди больных пролеченных в 2009 г
Рис.8 Суммарный индекс коморбидности ревматологических больных при различных нозологическим формам среди больных пролеченных в 2009 г
 Выводы/ предложения. Для организации медицинской помощи на госпитальном этапе, необходимо оценивать коморбидность среди наиболее часто госпитализируемых форм РЗ ( в наших наблюдениях это РА, ДОА, АС, П и различные серонегативные спондилоартропатии). По нашим данным, наибольшее количество сопутствующих заболеваний имело место у больных ДОА (4,2). Затем следуют РА и АС – 3,6 заболевания на 1 больного. Среди остальных нозологий РЗ, как среди часто встречаемых, так и малочисленных группах наблюдения, показатель изменялся от 3 до 2. Учет клинической ситуации в целом, позволяет врачу сразу выбрать основные направления и этапность лечения ревматического больного и в какой-то степени избежать полипрагмазии. Предпочтительно на догоспитальном этапе консультировать ревматологических больных определенного возраста у кардиолога, эндокринолога, невропатолога, уролога, даже при отсутствии жалоб на момент осмотра.
Выводы/ предложения. Для организации медицинской помощи на госпитальном этапе, необходимо оценивать коморбидность среди наиболее часто госпитализируемых форм РЗ ( в наших наблюдениях это РА, ДОА, АС, П и различные серонегативные спондилоартропатии). По нашим данным, наибольшее количество сопутствующих заболеваний имело место у больных ДОА (4,2). Затем следуют РА и АС – 3,6 заболевания на 1 больного. Среди остальных нозологий РЗ, как среди часто встречаемых, так и малочисленных группах наблюдения, показатель изменялся от 3 до 2. Учет клинической ситуации в целом, позволяет врачу сразу выбрать основные направления и этапность лечения ревматического больного и в какой-то степени избежать полипрагмазии. Предпочтительно на догоспитальном этапе консультировать ревматологических больных определенного возраста у кардиолога, эндокринолога, невропатолога, уролога, даже при отсутствии жалоб на момент осмотра.
 Кроме нозологических форм, дополнительно выделены синдромы: метаболический, сердечной недостаточности различной степени тяжести (без указания этиологической причины), аритмический. Учитывалось наличие очагов инфекции. Среди всех больных, на первом месте по частоте сопутствующих заболеваний находится АГ. Следующие 60 нозологических форм сгруппированы в одну в виду малочисленности контингентов больных: ПМК, остеохондроз, колит, НЦД, панкреатит, анемия, зоб, БА, ХКХ, кахексия, Х, единственная почка, резекция легкого, гепатит, ЯБ12К, лекарственная аллергия, ВПС, полип желчного пузыря, парапроктит, абсцесс стопы, острая пневмония, флегмона голени, токсикодермия, гипотиреоз, экссудативный перикардит, ИБС:прогрессирующая стенокардия, легочное сердце, адгезивный плеврит, аневризма аорты, облитерирующий атеросклероз, АКШ, аллергический ринит, пупочная грыжа, врожденная косолапость, ОРВИ, АФС, нейропатия, аденома предстательной железы, простатит, арахноидит, ХПН, тромбоцитопения, асептический некроз, рак молочной железы, тиреотоксикоз, тромбофлебит глубоких вен, остеосинтез бедра, ОССН, беременность, краниотомия по поводу опухоли мозга, бронхоэктатическая болезнь, перфоративный синусит, гнойные раны голени, псориаз, ДГН, киста печени, фарингит, бактериурия.
С учетом пола, общее количество сопутствующей патологи у Ж- 514 (69%), у М 235(31%). Приблизительное соотношение по данному показателю Ж: М, как 2:1.
На основе анализа сопутствующей патологии у Ж с РЗ (см. рис.2) можно составить условный «портрет». Это пациентка с метаболическим синдромом, избыточным весом, АГ, сопутствующим атеросклеротическим кардиосклерозом приведшим к развитию ХСН, различной стадии, атеросклеротическим поражением крупных сосудов и аритмией. Кровоснабжение суставов нижних конечностей усугубляется варикозной болезнью с ХВН и опасностью тромбоэмболий. Одновременно имеет место системный остеопороз с опасностью фатальных переломов. Ситуация усугубляется наличием очага инфекции в почках. Группа 45 объединенных нозологических форм у Ж включает: ДЭП, ПМК, остеохондроз, панкреатит, анемию, зоб, БА, ХОБЛ, колит, НЦД, МКБ, ХКХ, кахексию, Х, резекция легкого, гепатит, ЯБ12К, лекарственную аллергию, полип желчного пузыря, токсикодермию, гипотиреоз, аневризму аорты, аллергический ринит, пупочную грыжу, ОРВИ, арахноидит, тромбоцитопению, асептический некроз, рак молочной железы, тиреотоксикоз, тромбофлебит глубоких вен, остеосинтез бедра, ОССН, беременность, краниотомия по поводу опухоли мозга, бронхоэктатическую болезнь, перфоративный синусит, гнойные раны голени, псориаз, ДГН, ИБС: стенокардия, киста печени, фарингит, бактериурию.
Рис. 2 Структура сопутствующих заболеваний при ревматических болезнях у женщин за 2008 г
Кроме нозологических форм, дополнительно выделены синдромы: метаболический, сердечной недостаточности различной степени тяжести (без указания этиологической причины), аритмический. Учитывалось наличие очагов инфекции. Среди всех больных, на первом месте по частоте сопутствующих заболеваний находится АГ. Следующие 60 нозологических форм сгруппированы в одну в виду малочисленности контингентов больных: ПМК, остеохондроз, колит, НЦД, панкреатит, анемия, зоб, БА, ХКХ, кахексия, Х, единственная почка, резекция легкого, гепатит, ЯБ12К, лекарственная аллергия, ВПС, полип желчного пузыря, парапроктит, абсцесс стопы, острая пневмония, флегмона голени, токсикодермия, гипотиреоз, экссудативный перикардит, ИБС:прогрессирующая стенокардия, легочное сердце, адгезивный плеврит, аневризма аорты, облитерирующий атеросклероз, АКШ, аллергический ринит, пупочная грыжа, врожденная косолапость, ОРВИ, АФС, нейропатия, аденома предстательной железы, простатит, арахноидит, ХПН, тромбоцитопения, асептический некроз, рак молочной железы, тиреотоксикоз, тромбофлебит глубоких вен, остеосинтез бедра, ОССН, беременность, краниотомия по поводу опухоли мозга, бронхоэктатическая болезнь, перфоративный синусит, гнойные раны голени, псориаз, ДГН, киста печени, фарингит, бактериурия.
С учетом пола, общее количество сопутствующей патологи у Ж- 514 (69%), у М 235(31%). Приблизительное соотношение по данному показателю Ж: М, как 2:1.
На основе анализа сопутствующей патологии у Ж с РЗ (см. рис.2) можно составить условный «портрет». Это пациентка с метаболическим синдромом, избыточным весом, АГ, сопутствующим атеросклеротическим кардиосклерозом приведшим к развитию ХСН, различной стадии, атеросклеротическим поражением крупных сосудов и аритмией. Кровоснабжение суставов нижних конечностей усугубляется варикозной болезнью с ХВН и опасностью тромбоэмболий. Одновременно имеет место системный остеопороз с опасностью фатальных переломов. Ситуация усугубляется наличием очага инфекции в почках. Группа 45 объединенных нозологических форм у Ж включает: ДЭП, ПМК, остеохондроз, панкреатит, анемию, зоб, БА, ХОБЛ, колит, НЦД, МКБ, ХКХ, кахексию, Х, резекция легкого, гепатит, ЯБ12К, лекарственную аллергию, полип желчного пузыря, токсикодермию, гипотиреоз, аневризму аорты, аллергический ринит, пупочную грыжу, ОРВИ, арахноидит, тромбоцитопению, асептический некроз, рак молочной железы, тиреотоксикоз, тромбофлебит глубоких вен, остеосинтез бедра, ОССН, беременность, краниотомия по поводу опухоли мозга, бронхоэктатическую болезнь, перфоративный синусит, гнойные раны голени, псориаз, ДГН, ИБС: стенокардия, киста печени, фарингит, бактериурию.
Рис. 2 Структура сопутствующих заболеваний при ревматических болезнях у женщин за 2008 г
 Структура сопутствующей патологии у М с РЗ представлена на рис.3.
Рис. 3 Структура сопутствующих заболеваний при ревматических болезнях у мужчин за 2008 г
Структура сопутствующей патологии у М с РЗ представлена на рис.3.
Рис. 3 Структура сопутствующих заболеваний при ревматических болезнях у мужчин за 2008 г
 Достаточная когорта наблюдений позволяет также составить условный «мужской портрет» российского ревматического больного. Это М с развернутым кардиологическим континуумом, АГ, атеросклеротическим поражением сердца с явлениями сердечной недостаточности, избыточным весом и метаболическим синдромом, атеросклеротическим поражением крупных сосудов. Сердечная недостаточность усугубляется дыхательной недостаточностью за счет ХОБЛ. В группу 36 объединенных нозологических форм у М входят: ДЭП, варикозная болезнь с ХВН, кисты почек, СД, ПМК, миокардиосклероз, единичные случаи ОП, ПИКС, анемия, ХГД, МКБ, кахексия, единственная почка, гепатит, ЯБ12К, ВПС, парапроктит, абсцесс стопы, острая пневмония, флегмона голени, экссудативный перикардит, ИБС, легочное сердце, адгезивный плеврит, аневризма аорты, облитерирующий атеросклероз, АКШ, врожденная косолапость, АФС, нейропатия, аденома предстательной железы, простатит, ХПН.
Для расчета индекса коморбидности (ИК), в целом на 1 больного и на 1 больного с учетом пола и ревматологического диагноза, нами проведен анализ сопутствующей патологии у стационарных ревматологических больных получивших лечение в 2009 г (рис.4).
Рис.4 Структура сопутствующих заболеваний у ревматологических больных за 2009 г
Достаточная когорта наблюдений позволяет также составить условный «мужской портрет» российского ревматического больного. Это М с развернутым кардиологическим континуумом, АГ, атеросклеротическим поражением сердца с явлениями сердечной недостаточности, избыточным весом и метаболическим синдромом, атеросклеротическим поражением крупных сосудов. Сердечная недостаточность усугубляется дыхательной недостаточностью за счет ХОБЛ. В группу 36 объединенных нозологических форм у М входят: ДЭП, варикозная болезнь с ХВН, кисты почек, СД, ПМК, миокардиосклероз, единичные случаи ОП, ПИКС, анемия, ХГД, МКБ, кахексия, единственная почка, гепатит, ЯБ12К, ВПС, парапроктит, абсцесс стопы, острая пневмония, флегмона голени, экссудативный перикардит, ИБС, легочное сердце, адгезивный плеврит, аневризма аорты, облитерирующий атеросклероз, АКШ, врожденная косолапость, АФС, нейропатия, аденома предстательной железы, простатит, ХПН.
Для расчета индекса коморбидности (ИК), в целом на 1 больного и на 1 больного с учетом пола и ревматологического диагноза, нами проведен анализ сопутствующей патологии у стационарных ревматологических больных получивших лечение в 2009 г (рис.4).
Рис.4 Структура сопутствующих заболеваний у ревматологических больных за 2009 г
 Обращает внимание соотношение количества сопутствующих заболеваний Ж: М, как 2:1. У Ж зарегистрировано 543 сопутствующих заболевания (67%), у М 263 (33%).В целом набор основных диагнозов сопутствующей патологии повторяет данные 2008 г. Но группа объединенных нозологий насчитывает большое число: 76 против 60. Она включает 241 больного со следующими заболеваниями: СД, ПМК, остеохондроз, миокардиосклероз, ОП, колит, НЦД, ПИКС, панкреатит, холецистэктомия, синдром Рейно, анемия, сколиоз, зоб, постиньекционный абсцесс, ХГД, БА, аномалии почек, МКБ, нефроптоз, ХКХ, кахексия, Х, грыжа пищевода, единственная почка, резекция легкого, гепатит, ЯБ12К, липома, лекарственная аллергия, ВПС, полип кишечника, эписиндром, Пельцировская аномалия нейтрофилов, цистит, эндопротезирование суставов, трофическая язва, атерома, ганглий, гнойный бурсит, остаточные явления туберкулеза, лейкемоидная реакция, полицитемия, себорея, токсикодермия, гипотиреоз, УЭ, А-γ глобулинемия, острый бронхит, тиреоидит, экссудативный перикардит, хондроматоз, пруриго, аневризма аорты, облитерирующий атеросклероз, гигрома, аллергический ринит, паховая грыжа, перелом ребра, ОРВИ, инородное тело в легком, ониходистрофия, мочекислый диатез, инфицированные раны тофусов, контрактура Дюпюитрена, очаговая склеродерма, простатит, миастения, остеомиелит, рак почки, ангиоматоз кожи, геморрой, арахноидит, атрофия зрительных нервов, ХПН.
Структура сопутствующих заболеваний у М и Ж с РЗ за 2009г представлены в рис 5 и 6.
Рис. 5 Структура сопутствующих заболеваний при ревматических болезнях у женщин за 2009 г
Обращает внимание соотношение количества сопутствующих заболеваний Ж: М, как 2:1. У Ж зарегистрировано 543 сопутствующих заболевания (67%), у М 263 (33%).В целом набор основных диагнозов сопутствующей патологии повторяет данные 2008 г. Но группа объединенных нозологий насчитывает большое число: 76 против 60. Она включает 241 больного со следующими заболеваниями: СД, ПМК, остеохондроз, миокардиосклероз, ОП, колит, НЦД, ПИКС, панкреатит, холецистэктомия, синдром Рейно, анемия, сколиоз, зоб, постиньекционный абсцесс, ХГД, БА, аномалии почек, МКБ, нефроптоз, ХКХ, кахексия, Х, грыжа пищевода, единственная почка, резекция легкого, гепатит, ЯБ12К, липома, лекарственная аллергия, ВПС, полип кишечника, эписиндром, Пельцировская аномалия нейтрофилов, цистит, эндопротезирование суставов, трофическая язва, атерома, ганглий, гнойный бурсит, остаточные явления туберкулеза, лейкемоидная реакция, полицитемия, себорея, токсикодермия, гипотиреоз, УЭ, А-γ глобулинемия, острый бронхит, тиреоидит, экссудативный перикардит, хондроматоз, пруриго, аневризма аорты, облитерирующий атеросклероз, гигрома, аллергический ринит, паховая грыжа, перелом ребра, ОРВИ, инородное тело в легком, ониходистрофия, мочекислый диатез, инфицированные раны тофусов, контрактура Дюпюитрена, очаговая склеродерма, простатит, миастения, остеомиелит, рак почки, ангиоматоз кожи, геморрой, арахноидит, атрофия зрительных нервов, ХПН.
Структура сопутствующих заболеваний у М и Ж с РЗ за 2009г представлены в рис 5 и 6.
Рис. 5 Структура сопутствующих заболеваний при ревматических болезнях у женщин за 2009 г
 Рис. 6 Структура сопутствующих заболеваний при ревматических болезнях у мужчин за 2009 г
Рис. 6 Структура сопутствующих заболеваний при ревматических болезнях у мужчин за 2009 г
 Она во многом «перекликается» с данными 2008г, но открывает предложения по улучшению медицинской помощи на догоспитальном этапе. Ревматологические больные, уже находясь, на лечении в стационаре настаивают на консультациях профильных специалистов или сопутствующая патология обнаруживается впервые.
Анализ сопутствующей патологии позволил рассчитать ИК по полу по всем нозологическим формам РЗ у стационарных больных.
Наибольший показатель у М при РА – 4,6 заболевания на 1 больного; наименьший при РеА – 2,0. Показатели ИК при периодической болезни, болезни Рейтера, вторичной артропатии и паранеопластическом синдроме не имеет смысла рассматривать статистически в виду малочисленности групп наблюдения и тяжести прогноза основного заболевания. У Ж наиболее высокий ИК при АС (5,0), низкий при П (0,7).
Суммарные ИК стационарных ревматологических больных по отдельным нозологиям с учетом пола по данным 2008 г представлены на рис. 7, 2009 года на рис. 8. В целом, ревматологический больной, госпитализируемый в стационар имеет 2,6 сопутствующих заболевания.
Рис.7 Индекс коморбидности ревматологических больных при различных нозологическим формам среди пролеченных в 2009г больных с учетом пола
Она во многом «перекликается» с данными 2008г, но открывает предложения по улучшению медицинской помощи на догоспитальном этапе. Ревматологические больные, уже находясь, на лечении в стационаре настаивают на консультациях профильных специалистов или сопутствующая патология обнаруживается впервые.
Анализ сопутствующей патологии позволил рассчитать ИК по полу по всем нозологическим формам РЗ у стационарных больных.
Наибольший показатель у М при РА – 4,6 заболевания на 1 больного; наименьший при РеА – 2,0. Показатели ИК при периодической болезни, болезни Рейтера, вторичной артропатии и паранеопластическом синдроме не имеет смысла рассматривать статистически в виду малочисленности групп наблюдения и тяжести прогноза основного заболевания. У Ж наиболее высокий ИК при АС (5,0), низкий при П (0,7).
Суммарные ИК стационарных ревматологических больных по отдельным нозологиям с учетом пола по данным 2008 г представлены на рис. 7, 2009 года на рис. 8. В целом, ревматологический больной, госпитализируемый в стационар имеет 2,6 сопутствующих заболевания.
Рис.7 Индекс коморбидности ревматологических больных при различных нозологическим формам среди пролеченных в 2009г больных с учетом пола
 Рис.8 Суммарный индекс коморбидности ревматологических больных при различных нозологическим формам среди больных пролеченных в 2009 г
Рис.8 Суммарный индекс коморбидности ревматологических больных при различных нозологическим формам среди больных пролеченных в 2009 г
 Выводы/ предложения. Для организации медицинской помощи на госпитальном этапе, необходимо оценивать коморбидность среди наиболее часто госпитализируемых форм РЗ ( в наших наблюдениях это РА, ДОА, АС, П и различные серонегативные спондилоартропатии). По нашим данным, наибольшее количество сопутствующих заболеваний имело место у больных ДОА (4,2). Затем следуют РА и АС – 3,6 заболевания на 1 больного. Среди остальных нозологий РЗ, как среди часто встречаемых, так и малочисленных группах наблюдения, показатель изменялся от 3 до 2. Учет клинической ситуации в целом, позволяет врачу сразу выбрать основные направления и этапность лечения ревматического больного и в какой-то степени избежать полипрагмазии. Предпочтительно на догоспитальном этапе консультировать ревматологических больных определенного возраста у кардиолога, эндокринолога, невропатолога, уролога, даже при отсутствии жалоб на момент осмотра.
Выводы/ предложения. Для организации медицинской помощи на госпитальном этапе, необходимо оценивать коморбидность среди наиболее часто госпитализируемых форм РЗ ( в наших наблюдениях это РА, ДОА, АС, П и различные серонегативные спондилоартропатии). По нашим данным, наибольшее количество сопутствующих заболеваний имело место у больных ДОА (4,2). Затем следуют РА и АС – 3,6 заболевания на 1 больного. Среди остальных нозологий РЗ, как среди часто встречаемых, так и малочисленных группах наблюдения, показатель изменялся от 3 до 2. Учет клинической ситуации в целом, позволяет врачу сразу выбрать основные направления и этапность лечения ревматического больного и в какой-то степени избежать полипрагмазии. Предпочтительно на догоспитальном этапе консультировать ревматологических больных определенного возраста у кардиолога, эндокринолога, невропатолога, уролога, даже при отсутствии жалоб на момент осмотра.


